2型糖尿病視網膜病變患者脂聯素水平與炎性水平相關性分析
賴玉林,蔡 填,王素妍
廣州醫科大學附屬惠州市第三人民醫院 內分泌科(惠州 516000)
視網膜病變是糖尿病患者常見的并發癥之一,尤其是2型糖尿病患者,若未及時接受有效治療,發生視網膜病變導致患者出現盲眼的概率較高[1]。2型糖尿病視網膜病變機制至今尚未完全明確,相關研究[2]認為,2型糖尿病視網膜病變中,炎性因子參與了其發生和發展。盡管已有研究對炎性因子與2型糖尿病視網膜病變的關系進行了探討,但臨床研究對脂聯素水平和炎性水平的相關性研究較為少見。本研究對2型糖尿病視網膜病變患者脂聯素水平和黏附分子-1(ICAM-1)、腫瘤壞死因子-α(TNF-α)、高敏 C-反應蛋白(hs-CRP)等炎性因子水平間的相關性展開探究,旨在為臨床2型糖尿病視網膜病變患者的診治提供參考。
1 資料與方法
1.1 臨床資料
選取2016年3月至2018年3月廣州醫科大學附屬惠州市第三人民醫院收治的2型糖尿病視網膜病變患者80例作為病例組,選取同期健康體檢者80例作為對照組。納入標準:1)符合WHO有關2型糖尿病視網膜病變的診斷與分型標準[3];2)自愿參與本次研究。排除標準:1)合并嚴重的心、肝、腎等器質性病變;2)急、慢性感染;3)近期服用抗凝藥物;4)精神、認知障礙;5)基本資料不全。本研究經醫院倫理委員會批準,患者簽署知情同意書。病例組男42例,女38例;年齡(62.35±1.24)歲;病程(4.51±0.36)年;體重指數(BMI)(24.36±0.45)kg/m2。對照組男41例,女39例;年齡(57.96±1.35)歲;BMI(24.75±0.36)kg/m2。兩組患者性別、年齡、BMI等一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 標本采集 記錄兩組人員姓名、性別、年齡、BMI等一般資料。詳細詢問患者藥物使用史、既往史等。叮囑受檢者于受檢前禁食8 h,并于清晨空腹狀態下采集其肘正中靜脈血。
1.2.2 指標檢測 檢測患者的各項生化指標:甘油三酯(TG)、低密度脂蛋白膽固醇(LDL-C);空腹血糖(FPG)、餐后2 h血糖(2hPG)。生化指標的檢測使用全自動生化分析儀檢測。檢測病例組患者和對照組體檢者的脂聯素水平和細胞間黏附分子-1(ICAM-1)、腫瘤壞死因子-α(TNF-α)、高敏 C-反應蛋白(hs-CRP)等各項炎性因子水平。檢測方法為酶聯免疫吸附法,試劑盒由南京凱基生物科技公司提供,檢測嚴格按照操作說明進行。
1.3 觀察指標
檢測并比較病例組和對照組的各項生化指標:TG、LDL-C、FPG、2hPG;檢測并比較兩組脂聯素和炎性因子(ICAM-1、TNF-α、hs-CRP),分析脂聯素與炎性因子間的相關性。
1.4 統計學方法
采用SPSS 21.0統計軟件進行數據處理。定性資料采取例數(%)描述,組間比較采用2檢驗或Fisher確切概率法;定量資料采用均數±標準差描述,組間比較采用t檢驗。變量間相關性分析采用Pearson相關分析;影響因素的分析采用多元線性回歸分析。檢驗水準α除特別說明外均設定為0.05。
2 結果
2.1 兩組生化指標比較
病例組患者TG、LDL-C、FPG、2hPG水平分別為(5.83±1.24)、(3.68±0.86)、(9.03±2.45)、(12.37±2.68)mmol/L,對照組健康體檢者TG、LDL-C、FPG、2hPG分別為(5.02±1.13)、(2.14±0.53)、(6.21±1.35)、(7.61±1.74)mmol/L。兩組TG、LDL-C、FPG、2hPG水平比較,病例組均高于對照組,差異有統計學意義(P<0.05)(表1)。
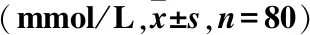
表1 兩組患者生化指標比較
2.2 兩組治療前后脂聯素和炎性因子水平比較
病例組患者脂聯素水平為(20.63±3.57)μg/L,ICAM-1、TNF-α、hs-CRP炎性因子水平分別為(189.52±24.08)μg/L、(162.73±21.45)ng/L、(7.42±2.03)mg/L;對照組健康體檢者脂聯素水平為(35.46±5.13)μg/L,ICAM-1、TNF-α、hs-CRP炎性因子水平分別為(84.27±12.69)μg/L、(42.16±14.38)ng/L、(2.68±1.37)mg/L。兩組脂聯素水平和炎性因子水平比較,對照組健康體檢者脂聯素水平明顯更高,而ICAM-1、INF-α、hs-CRP等炎性因子水平明顯更低,差異均有統計學意義(P<0.05)。病例組患者脂聯素水平和ICAM-1、TNF-α、hs-CRP水平呈負相關(r=-0.527,r=-0.519,r=-0.524;P<0.05)(表2)。

表2 兩組治療后脂聯素和炎性因子水平比較
3 討論
糖尿病是臨床最常見的慢性基礎性疾病之一,是一組以高血糖為特征的代謝性疾病,具有非常高的發病率,好發于中老年群體,容易降低患者的生活質量,影響患者身心健康[4]。近年來,隨著人口老齡化趨勢不斷加劇,糖尿病發病率也不斷上升,糖尿病患者發病率呈現出不斷增加的趨勢[5]。糖尿病可以分為1型糖尿病和2型糖尿病,其中2型糖尿病在中老年群體、肥胖群體中更容易發生,且多數伴隨不同程度高血壓、血脂異常等疾病[6]。2型糖尿病的治療通常需要將藥物、飲食、運動等多種方式結合起來,但如果治療不及時或治療效果不夠理想,疾病進展到一定階段,極易引發相關并發癥,視網膜病變便是其中之一[7]。視網膜病變屬于2型糖尿病的常見并發癥,屬于微血管并發癥,是最為嚴重的并發癥之一,主要是因為毛細血管內皮細胞增生、基底膜增厚,使得周細胞選擇性丟失,毛細血管受阻,微血管瘤形成,由此誘發新生血管形成[8]。2型糖尿病視網膜病變可分為不同類型,根據其增殖情況可分為非增殖性和增殖性糖尿病性視網膜病變[9]。2型糖尿病視網膜病變發生后,典型的臨床表現為視力嚴重下降,甚至完全失明[10]。
從現階段臨床對2型糖尿病視網膜病變的研究來看,持續高血糖狀態引起的一系列生理化改變造成血管內皮細胞的損傷,炎癥反應與視網膜病變的發生和發展有著十分密切的聯系[11]。黏附分子如ICAM-1,是視網膜病健康與否的重要判斷依據之一,視網膜發生病變之后,細胞會發生異常聚集,導致血管內皮細胞受到損傷,組織水腫、滲透及無灌注區的形成隨之發生[12]。研究[13]表明,2型糖尿病視網膜病變患者中,血清可溶性細胞間黏附分子、可溶性血管細胞間黏附分子的水平會出現不同程度的上升。本研究結果顯示,對照組ICAM-1水平明顯低于病例組(P<0.05),充分說明了2型糖尿病視網膜病變患者的ICAM-1相較于正常人群更高。同時,隨著病情的不斷加重,2型糖尿病視網膜病變患者的ICAM-1會不斷上升。TNF-α屬于一種炎性介質,對于視網膜血管通透性的增加作用明顯,通過對血管外基質過量產生和血管細胞的增殖,使眼內新生血管形成[14]。研究[14]發現,2型糖尿病視網膜病變患者在接受TNF-α抗體治療后,黃斑水腫會得到明顯減輕。本研究結果顯示,對照組和病例組的TNF-α水平有明顯的差異,病例組TNF-α水平明顯高于對照組(P<0.05),提示2型糖尿病視網膜病變患者的TNF-α水平高于正常人群,這與臨床相關研究保持一致[15]。hs-CRP與2型糖尿病視網膜病變的發生也有明顯的關系,是2型糖尿病視網膜病變的高危因素之一。hs-CRP的增高會導致胰島素的缺乏及胰島素抵抗,進而對各項生理功能的正常發揮造成影響,而hs-CRP本身在同肝臟的合成中,也會受到一定的影響[15]。本研究結果顯示,病例組hs-CRP水平明顯高于對照組(P<0.05),表明相較于正常群體,2型糖尿病視網膜病變患者的hs-CRP要高于正常人群。脂聯素屬于脂肪細胞特異性分泌的一種血漿激素,在血漿中濃度較高,其特點也比較鮮明,如抗炎、抗動脈粥樣硬化等。從近年來臨床對脂聯素的研究來看,脂聯素在2型糖尿病視網膜病變的發生和發展中可以起到一定的保護性作用。本研究結果顯示,病例組脂聯素水平明顯低于對照組(P<0.05),且脂聯素水平上升情況下,各項炎癥因子水平不斷下降,由此可以發現脂聯素和炎性因子間呈負相關,表明脂聯素水平的變化與病情的進展有密切的關系。
綜上所述,2型糖尿病視網膜病變與脂聯素、炎性因子的水平變化有一定相關性,并且脂聯素水平和炎性因子水平間差異顯著,呈現出明顯的負相關。但本研究基于2型糖尿病視網膜病變不同程度方面的研究存在欠缺,需要在日后的研究中進一步分析,從而為2型糖尿病視網膜病變的防治提供更多有價值的參考依據。

