前交叉韌帶損傷合并內側脛骨平臺骨性關節炎患者臨床特點分析
王善安,楊友剛,戚世鵬,白洋,張德兵
重慶市九龍坡區人民醫院 骨科(重慶 401329)
前交叉韌帶(anterior cruciate ligament,ACL)損傷是骨科常見韌帶損傷,多由車禍或運動等外傷引起[1-2]。臨床實踐證明當ACL損傷后膝關節靜態穩定性破壞,后期出現膝關節骨性關節炎(knee osteoarthritis,KOA)風險增加,嚴重威脅患者身心健康[3-5]。故臨床早發現、早干預ACL損傷對延緩或阻止KOA進展非常關鍵。研究[6-7]發現,單純KOA患者膝關節軟骨磨損分布與合并ACL損傷后KOA患者膝關節軟骨磨損分布比較,差異有統計學意義,且軟骨磨損分布與ACL損傷程度密切相關,但缺乏軟骨磨損程度、具體位置及面積等定量分析。本研究擬通過觀察合并ACL損傷的KOA內側間室軟骨磨損情況,探討ACL損傷在KOA發生發展中的作用,為早發現、早干預合并ACL損傷后KOA提供科學依據。
1 資料與方法
1.1 臨床資料
選取2017年1月至2018年6月在重慶九龍坡區人民醫院骨科確診為合并ACL損傷的內側間室型KOA,且行全膝關節置換術(total knee arthroplasty,TKA)患者66例為研究對象,共72膝,納入標準:1)符合2007年中華醫學會制定的《骨關節診斷及治療指南》[8]明確診斷為內側間室型KOA;2)膝關節核磁或術中提示合并有ACL損傷。排除標準:1)既往行膝關節手術者;2)感染性或類風濕膝關節炎等關節炎患者;3)單純骨關節炎或單純ACL損傷患者;4)外側間室型患者。其中男26例31膝,女40例41膝;年齡47~75(59.94±6.16)歲。根據ACL功能損傷不全情況將患者分為絕對不全組(39例43膝)和相對不全組(27例29膝),兩組患者性別、年齡、BMI等基本資料比較,差異無統計學意義(P>0.05)(表1),具有可比性。研究對象均對本研究知情,并自愿簽署知情同意書。

表1 兩組患者基本資料比較
1.2 術前影像學評估
所有患者術前均行雙側膝關節X線、MRI檢查。根據X線檢查結果評估KOA程度,依據膝關節關節間隙變化程度、是否有骨贅及骨贅程度、軟骨下骨硬化程度及畸形程度等將KOA程度分為5級,其中0級表示正常,4級表示KOA程度最重,具體標準參照KOA X線Kellgren-Lawrence分級標準[9]。
根據MRI檢查結果,并結合TKA手術所見行ACL損傷分級[10-11],具體分級如下:Ⅳ級:韌帶完全消失;Ⅲ級:韌帶完全斷裂;Ⅱ級:韌帶部分斷裂;Ⅰ級:韌帶松弛、腫脹,部分損傷但無撕裂;0 級:特指韌帶存在挫傷充血出血,而完整性未受破壞。其中,0~Ⅱ級為ACL功能相對不全,Ⅲ~Ⅳ級為ACL功能絕對不全。
1.3 術中肉眼評估KOA軟骨磨損范圍及程度
所有患者均由同一主任醫師采用同一術式行TKA術,并記錄術中ACL情況和軟骨磨損情況(內側脛骨平臺)。將內側脛骨平臺前后徑均分3等份,記錄所有患者內側脛骨平臺關節軟骨磨損范圍。根據術中肉眼所見按weidow肉眼分級法進行軟骨磨損程度分級[12]。
1.4 統計學方法
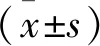
2 結果
2.1 不同ACL損傷程度KOA患者內側脛骨平臺軟骨磨損分布
所有患者KOA分級均在Ⅲ級以上,且術中均可見內側脛骨平臺軟骨磨損,而ACL表現為不同程度損傷,其中ACL功能相對不全者43膝(0級11膝,Ⅰ級15膝,Ⅱ級17膝),ACL功能絕對不全29膝(Ⅲ級19膝,Ⅳ級10膝)。患者內側脛骨平臺軟骨磨損分布如下:單純前區13膝、單純中區16膝、單純后區12膝、前中區均受累13膝、中后區均受累14膝、三區均受累4膝。其中,ACL功能相對不全者主要分布在前中區33膝(76.7%),而ACL功能絕對不全者主要分布在中后區21膝(72.4%),經統計不同ACL損傷程度KOA患者內側脛骨平臺軟骨磨損分布差異有統計學意義(2=17.07,P<0.001)(表2)。

表2 不同ACL損傷程度KOA患者內側脛骨平臺軟骨磨損分布(膝)
2.2 不同ACL損傷程度KOA患者內側脛骨平臺軟骨磨損程度
結果顯示,不同ACL損傷程度患者內側脛骨平臺軟骨磨損程度比較,差異有統計學意義(P<0.05);且按Weidow分級值,ACL功能絕對不全者內側脛骨平臺軟骨磨損程度Weidow分級與ACL功能相對不全者比較,差異有統計學意義(Z=-4.869,P<0.001)(表3)。

表3 不同ACL損傷程度KOA患者內側脛骨平臺軟骨磨損程度(膝)
2.3 不同ACL損傷程度KOA嚴重程度
結果顯示,不同ACL損傷程度KOA嚴重程度比較,差異有統計學意義(P<0.05);且按Kellgren-Lawrence分級值,ACL功能絕對不全者KOA嚴重程度Kellgren-Lawrence分級與ACL功能相對不全者比較,差異有統計學意義(Z=-7.930,P<0.001)(表4)。

表4 不同ACL損傷程度KOA嚴重程度
3 討論
膝關節是人體重要的負重關節,ACL是維持膝關節動靜態穩定的主要韌帶,限制脛骨前移或旋轉,防止膝關節過伸或內外翻[13]。ACL損傷或先天發育異常,易引起膝關節穩定性降低,導致關節軟骨和半月板損傷,加速關節退行性改變,最終進展成為KOA[14-15]。以往研究[16-17]主要通過磁共振觀察軟骨損傷情況,缺乏如手術或關節鏡檢等直觀性,本研究通過回顧性分析KOA患者TKA術中觀察ACL和軟骨磨損情況,結果顯示所有患者KOA嚴重程度分級均在Ⅲ級以上,隨著ACL損傷越重,其關聯的KOA程度越嚴重,且不同ACL損傷程度的內側平臺軟骨磨損分布及磨損程度不同,其中ACL功能相對不全者其軟骨磨損主要分布在前中區,而功能絕對不全者軟骨磨損主要分布在中后區,且ACL損傷越嚴重,軟骨磨損程度越重,表明ACL損傷程度與內側間室型KOA更加嚴重的軟骨磨損程度密切相關。
一方面,ACL損傷改變了膝關節生物力學。研究發現ACL損傷后屈伸膝關節的運動力學、接觸應力或應力分布均發生改變,降低膝關節穩定性,加重關節軟骨損傷程度[18-19];同時,ACL損傷越重,膝關節力學作用點后移,內側脛骨平臺中后部受力顯著增加,解釋了本研究ACL功能相對不全者其軟骨磨損主要分布在前中區,而功能絕對不全者軟骨磨損主要分布在中后區。另一方面,ACL損傷后膝關節生物化學環境發生變化。研究[20]報道ACL損傷后關節軟骨炎性標志物種類或濃度增加,膝關節內環境改變可加重或加速關節軟骨退行性變,表明ACL損傷可能通過改變膝關節內環境參與KOA的發生發展進程。以往建立ACL損傷動物模型,對比分析繼發KOA與單純KOA模型中膝關節軟骨、滑膜等組織中MMP-1、MMP-13、IL-6、IL-1β等表達情況,發現繼發KOA模型上述標志物均顯著上調,且模型中膝關節軟骨和軟骨下骨結構及形態發生嚴重破壞,認為與繼發ACL損傷后軟骨細胞外基質發生變化有關,進而加重軟骨損傷,加速KOA進展[21-22]。
綜上所述,臨床上早期通過影像學方法明確ACL損傷,并進行及時有效臨床干預,對預防或者延緩合并ACL損傷后KOA發生發展具有重要意義。但本研究存在以下局限:1)本研究納入樣本量較少,尤其是ACL損傷后完全恢復者,可能導致統計學差異,未來需進一步加大樣本量,提高統計力度;2)本研究為回顧性橫斷面研究,僅有相關關系,缺乏ACL損傷與內側間室KOA軟骨磨損的發生順序即因果關系的明確性研究,易受不同病程等混雜因素影響,僅能依據相關理論進行推斷,后期需行前瞻性研究,使結果更具說服力;3)缺乏無ACL損傷KOA對照組,未來需納入相關對照人群;4)缺乏ACL 損傷與軟骨磨損的理論機制研究,未來需建立相關動物模型,設計多中心、前瞻性研究進一步予以驗證。

