磁共振質子波譜成像對慢性乙型肝炎合并肝脂肪變性的診斷價值
黃嬌鳳,林 蘇,王明芳,黃映芳,熊美連,朱月永
乙型肝炎病毒(hepatitis B virus,HBV)感染呈世界性流行,中國是感染的高發區,據統計,我國約有9 300萬慢性HBV感染者[1]。我國成年人非酒精性脂肪性肝病(nonalcoholic fatty liver disease,NAFLD)的發病率也逐年增加,部分地區達30%[2]。據統計,25%的慢性乙型病毒性肝炎(chronic hepatitis B,CHB)患者同時合并NAFLD[3]。NAFLD不但與肝硬化、肝癌、肝衰竭和肝移植等密切相關,而且會增加心腦血管疾病、糖尿病以及結直腸腺癌等肝外惡性腫瘤的發病率[2]。因此,對于合并NAFLD的CHB患者,單純抗HBV治療往往不夠,應盡早診斷NAFLD并及時進行干預,才能有效預防肝病及肝外疾病的進展。
肝臟穿刺病理檢查(肝穿)是診斷肝脂肪變性的金標準,反復肝穿在臨床上難以實現。而磁共振質子波譜成像(1H-proton magnetic resonance spectroscopy,1H-MRS)是一種無創的測定肝脂肪含量的有效檢查方法,其對肝臟脂肪變性的診斷最接近于肝臟病理檢查[4-7]。CHB患者的肝臟會出現不同程度的炎癥及纖維化,這些病理改變是否影響1H-MRS對肝脂肪變性判斷的準確性,目前相關研究甚少。本研究通過分析1H-MRS檢查結果與肝臟病理檢查的相關性,為今后采用無創性檢查方法1H-MRS診斷CHB合并肝脂肪變性提供臨床依據。
1 對象與方法
1.1對象 回顧性收集2011-2013年住院并接受肝穿檢查的患者65例,男性44例,女性21例,年齡(44.40±11.60)歲(22~70歲)。入組標準:(1)符合文獻[8]中對CHB的診斷標準,且具有抗病毒治療的適應證;(2)患者同意進行1H-MRS檢查。排除標準:藥物、毒物、代謝、自身免疫或其他嗜肝病毒所致肝功能損害,排除妊娠期、哺乳期的患者。入選病例均接受肝臟病毒學及血清生化檢測,并在肝穿前后1周進行1H-MRS檢查。本研究通過醫院倫理委員會批準,所有患者均簽署知情同意書。
1.2方法
1.2.11H-MRS檢查 采用磁共振儀(MAGNETOM Verio 3.0T,德國西門子公司)進行1H-MRS檢查,16通道體部相控陣線圈,采用呼吸門控技術[9]。檢查前至少禁食4 h,并行呼吸功能訓練。掃描序列包括:三維定位相掃描,快速自旋回波橫斷面、冠狀面及矢狀面的T2WI及單體素點分辨選擇波譜。根據T2WI圖像,將感興趣區(region of interest,ROI)置于肝右葉2個不同部位,選取實質成分較多并避開病灶、大血管及大膽管,ROI的選擇盡量大。同一部位的ROI采集2次,分別為有水和無水抑制。MRS檢查前均行手動勻場調節及自動預掃描。采集的原始數據采用后臺自帶軟件包處理,得到水及脂類物質等在波譜當中的位置。
脂水比(LWR)=(抑制水序列的脂峰下面積Al/無抑制水序列的水峰下面積Aw)×100%
1.2.2肝穿刺活檢 在彩超引導下行肝穿刺活檢,采用活檢針(16G Tru-cut,日本日醫有限公司)進行快速穿刺,組織標本的長度至少2 cm,用10%甲醛溶液固定,石蠟包埋,行H-E染色、Masson和網織纖維染色,并由2位以上病理科醫師進行獨立診斷。肝臟的炎癥壞死分級(G)和纖維化程度分期(S)參照文獻[8]。肝脂肪變性分度參照文獻[10],即依據肝細胞脂肪變性占肝組織標本量的比例,分為5度,即肝細胞脂肪變性<5%,5%~30%,31%~50%,51%~75%,>75%分別為F0,F1,F2,F3及F4。
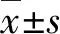
2 結 果
2.1肝臟病理分析 肝臟穿刺病理檢查結果顯示,病理分度≥F1 42例(64.62%),病理診斷F,G及S分類的平均值分別為1.37,2.22及2.11。根據是否合并CHB將65例患者分為2組:CHB組47例,非CHB組18例,2組的性別及病理分級分期G,S評分差別無統計學意義,病理分級F評分及年齡差別有統計學意義(P<0.05),非CHB組平均年齡及F評分均較大(表1)。

表1 CHB組與非CHB組患者臨床指標的比較Tab 1 The comparison of clinical indicators between CHB group and none CHB group
CHB:慢性乙型病毒性肝炎;F:肝細胞脂肪變性程度;G:肝臟的炎癥壞死分級;S:纖維化程度分期.與CHB組比較,☆:P<0.05.
2.21H-MRS與肝臟脂肪變性相關性分析 根據病理分度F判斷肝脂肪變性的嚴重程度。Spearman秩相關檢驗分析結果顯示,CHB組、非CHB組及全部患者的等級相關系數rs分別為0.86,0.91,0.88(P<0.001),提示LWR與肝穿刺病理脂肪變性分度相關。Kruskal-WallisH檢驗結果顯示,各病理分級的LWR均值差別有顯著性意義(CHB組、非CHB組及全部患者的統計值H分別為33.74,14.85,50.49,P<0.01),說明肝脂肪變性的嚴重程度可以用LWR進行量化(表2)。

表2 患者肝脂肪變性病理分度與LWR均數比較Tab 2 The comparison of hepatic pathology and LWR
LWR:脂水比;CHB:慢性乙型病毒性肝炎;F:肝細胞脂肪變性程度.
2.31H-MRS對肝脂肪變性的診斷價值 F≥1為脂肪肝組,F<1為非脂肪肝組,與LWR繪制ROC曲線(圖1)。通過ROC曲線做出LWR的診斷閾值,得出敏感性、特異性、Youden指數等(表3)。CHB組、非CHB組及全部患者ROC曲線下面積(AUC)分別為0.94,0.93,0.93,均>0.9,Youden指數分別為0.84,0.87,0.84,說明3組1H-MRS用于肝脂肪變性的診斷準確性均較高,CHB不影響1H-MRS的診斷效能。同樣方法,取F≥2、≥3、≥4分別做出相應的ROC曲線,從而得出每個等級對應的診斷指標(表3)。說明1H-MRS用于肝脂肪變性診斷穩定性高,準確性好,受干擾小。F≥1、≥2、≥3及≥4時,LWR用于肝脂肪變性診斷的閾值分別為1.54%,2.98%,9.25%及15.56%。
3 討 論
目前,脂肪肝無創評估的方法主要有1H-MRS及受控衰減參數,1H-MRS代替肝穿刺病理診斷肝臟脂肪變性的準確性較受控衰減參數更高、更靈敏[4-5,11]。既往研究表明,1H-MRS檢查結果顯示,LWR可用來代替肝臟病理判斷肝臟脂肪變性的嚴重程度[5,12-13]。1H-MRS的工作原理主要包含化學位移和J-偶聯2種不同的物理現象[14]。測定人體內含氫量最高的水峰及脂峰,二者比值反應活體肝臟脂肪含量[15]。
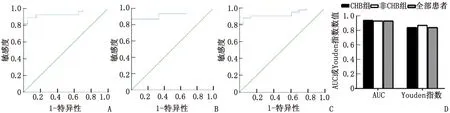
A:CHB組;B:非CHB組;C:全部患者;D:CHB組、非CHB組及全部患者的AUC及Youden指數.圖1 1H-MRS用于肝脂肪變性診斷的ROC曲線及診斷指標比較Fig 1 The comparison of ROC curves and diagnostic indicators of 1H-MRS in hepatic steatosis
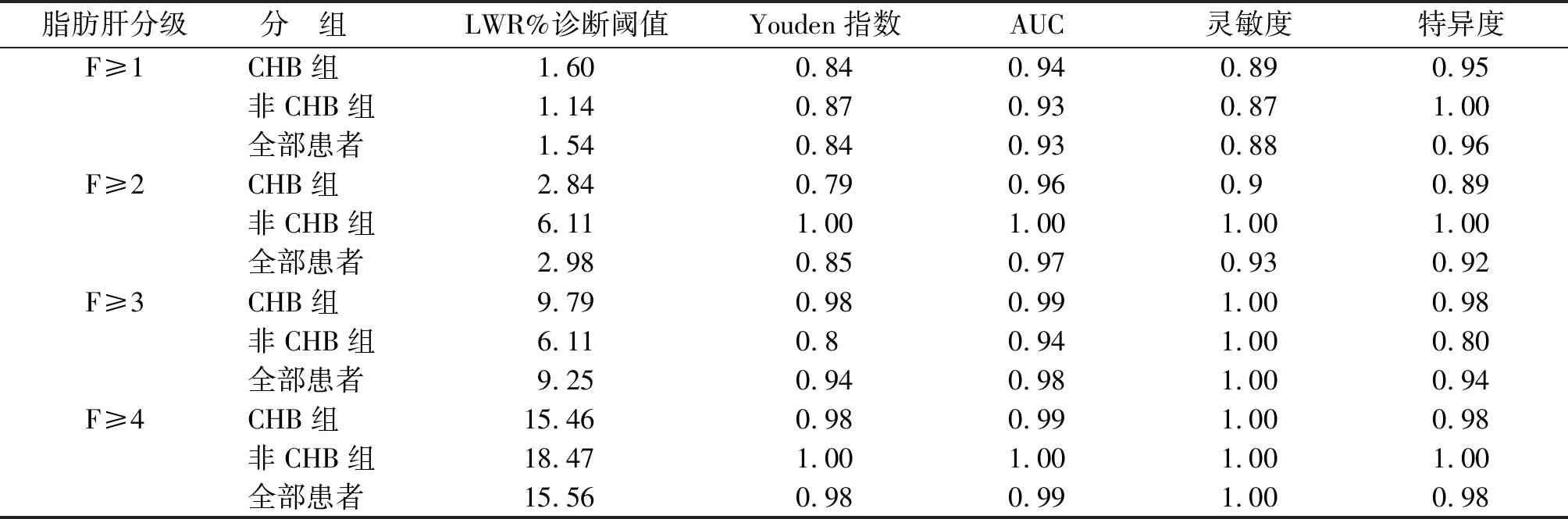
表3 1H-MRS對肝脂肪肝變性的診斷價值比較Tab 3 The comparison of diagnostic value of 1H-MRS in hepatic steatosis
LWR:脂水比;CHB:慢性乙型病毒性肝炎.
研究表明,1H-MRS用于肝脂肪變性診斷的敏感性和特異性分別為81%和100%[16],筆者的研究與之相仿(敏感性88%,特異性96%)。曹代榮等也報道,1H-MRS用于肝脂肪變性診斷可重復性高[9]。文獻報道,1H-MRS進行肝臟脂肪定量測定與活組織檢查具有良好的一致性和相關性[17-18]。
CHB合并NAFLD的發病率逐漸增高,HBV感染是否影響1H-MRS對肝脂肪變性的診斷,既往并未有相關報道。而本研究表明,CHB患者1H-MRS與肝穿刺病理仍有高度正相關(相關系數rs=0.86),與非CHB患者相比,相關系數均較高。同時ROC曲線下面積、Youden指數、敏感性、特異性均>0.8,其診斷價值與未感染HBV的患者類似,證實CHB患者雖然存在不同程度的肝臟炎癥及纖維化,但不影響1H-MRS對肝脂肪變性的診斷價值,1H-MRS診斷肝脂肪變性的穩定性較高,準確性好,受干擾小,有助于對CHB合并脂肪肝的患者進行精確的無創診斷。MRS檢查也面臨許多問題,比如容易受呼吸運動影響,檢查后處理過程復雜且耗時長,對于肝臟不同脂肪含量診斷的靈敏度有差異[19]。因此,目前難以在臨床推廣使用,需要更多的臨床及科學研究驗證來改善檢查技術。
綜上所述,CHB患者雖然合并不同程度的肝臟炎癥及纖維化,但不影響1H-MRS對肝脂肪變性的診斷價值。1H-MRS診斷肝脂肪變性具有高度的穩定性及準確性。對于CHB患者是否合并肝脂肪變性應引起足夠重視,且需加強對非酒精性脂肪肝的干預與診治。本研究尚屬初步探討研究,納入病例數較少,需要更多的臨床數據及統計學方法加以證實。

