某綜合醫院門診處方干預前后對比分析
崔李平,李繼泉,亢衛華,王利杰
(1. 焦作市第二人民醫院藥學部,河南焦作454000;2. 中國人民解放軍第91中心醫院普外二區,河南焦作454000)
門診處方是承載患者用藥信息的重要醫療文書[1],其質量優劣直接影響醫療服務質量,是反映醫療機構用藥合理性的有效憑證,也是評價醫生醫療水平的重要依據[2]。處方不合理不僅會嚴重影響患者治療的效果及預后,也會造成醫療資源的浪費[3]。為提高處方質量,促進合理用藥,衛生部先后于2007年及2010年頒布了《處方管理辦法》和《醫院處方點評管理規范(試行)》等法律規范,要求醫院建立處方點評制度,及時干預不合理用藥。本文擬分析研究干預前后門診處方合理用藥情況,旨在了解干預效果,從而為門診處方點評的工作方法與思路提供參考依據,促進臨床合理用藥。
1 資料與方法
1.1 資料來源
從2016年1月—2017年12月我院門診開具的處方中隨機抽取36480張作為研究對象。其中2016年1月—12月(干預前)及2017年1月—12月(干預后)處方各18240張。處方覆蓋我院門診76個科室,每月每科隨機抽取20張。
1.2 方法
1.2.1 研究方法及點評依據 根據《處方管理辦法》和《醫院處方點評管理規范(試行)》等設計處方點評評價表,分類登記處方的基本指標及用藥不合理情況。點評依據為藥品說明書,《處方管理辦法》、《醫院處方點評管理規范》(試行)等法律規范,世界衛生組織、中華醫學會等專業委員會制定的用藥指南和診治標準,MICROMEDEX及Up To Date等權威數據庫的用藥信息,《抗菌藥物臨床應用指導原則》(2015年版)、《MCDEX中國醫師藥師臨床用藥指南》(第2版)、《新編藥物學》(第17版)、《馬丁代爾藥物大典》(原著第37版)等書籍。
1.2.2 干預方法 首先,借助信息化平臺將合理用藥軟件嵌入醫師工作站,實現實時提醒和攔截。我院“逸曜合理用藥管理系統”自2017年上線以來,后臺規則設置每個在院藥品可能的給藥途徑、用法用量、相互作用、配伍禁忌及特殊人群的使用等提示,醫師在輸入處方信息時系統自動審核,實現實時提醒和攔截,醫師對提醒和攔截信息二次確認后才能把電子處方提交至醫院HIS系統[4]。通過這一手段可以將大部分不合理用藥問題消除在萌芽階段。其次,建立合理用藥微信群,形成長效溝通機制。藥劑科每月將不合理用藥處方通過微信群及時反饋給臨床科室,對點評結果有異議的,可書面提出復議申訴,復核審定后確認為不合理用藥的,通過微信群提醒相關科室主任及責任醫師,避免類似錯誤再次出現。此外,加大培訓及處罰力度,進行行政干預。醫務處定期組織醫務人員進行合理用藥培訓考核,如邀請專家進行《抗菌藥物臨床應用指導原則》、《臨床常見抗菌藥物的不合理使用》等知識的培訓;每月將處方用藥考核結果在院周會上進行通報,并將處罰結果與醫師的績效掛鉤,對于累計處罰超過一定金額的醫師將暫停處方權。
1.3 考察指標
考察干預前后門診處方基本指標情況,干預前后處方合格率及不合理處方情況。
1.4 數據處理
利用Excel 2007軟件處理分析處方基本指標;利用SPSS 18.0統計軟件分析處方不合理用藥情況,計數資料以百分數(%)表示,采用χ2檢驗,P<0.05為差異具有統計學意義。
2 結果
2.1 處方基本指標情況
通過強化干預醫師處方行為,抗菌藥物使用率、注射劑使用率及基本藥物使用率與干預前比較差異有統計學意義(P<0.01);平均每張處方使用金額較干預前有所下降,降幅為9.31%。見表1。
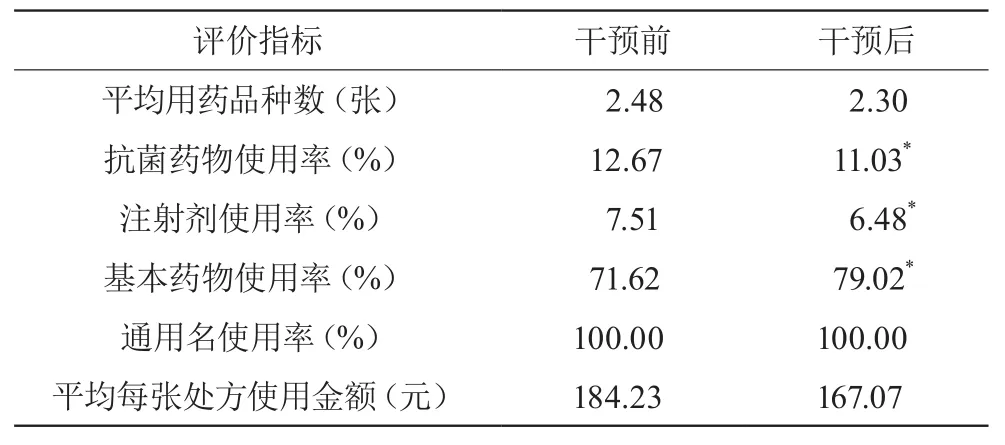
表1 干預前后門診處方基本指標比較
2.2 干預前后門診處方合格率
干預后門診處方合格率為93.85%,高于干預前的82.59%,差異有統計學意義(P<0.01)。

表2 干預前后門診處方合格率
2.3 干預前后不合理處方情況
干預后不規范處方、不適宜處方較干預前減少,差異有統計學意義(P<0.01)。見表3。
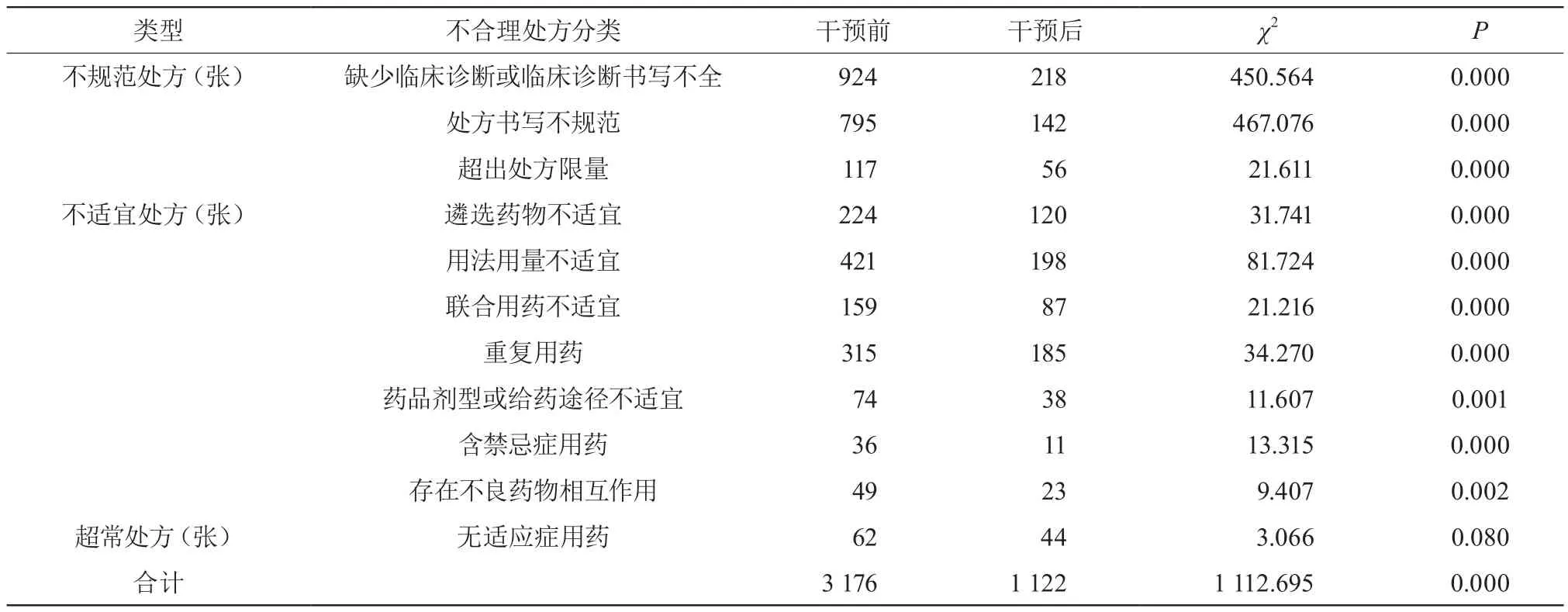
表3 干預前后不合理處方情況
3 討論
3.1 干預前后處方基本指標比較
由表1可見,干預后處方各項基本指標較干預前均有所改善。抽查的處方中每張處方用藥品種數由干預前的2.48種降為干預后的2.30種,符合世界衛生組織(WHO)對發展中國家醫療機構門診平均每張處方用藥品種數制定的1.6~2.8種的要求[5],且低于《處方管理辦法》規定的每張處方不得超過5種的要求。門診抗菌藥物使用率由干預前的12.67%降為干預后的11.03%,均低于WHO制定的20.0%~26.8%的要求[5],亦符合國家衛計委《關于進一步加強抗菌藥物臨床應用管理工作的通知》[6]中要求門診抗菌藥物處方比例不超過20%的規定,這與我院持續加強抗菌藥物管理有關。注射劑使用率由干預前的7.51%降至干預后的6.48%,符合WHO制定的13.4%~24.1%的標準[5]。此外,由于我院全部門診處方均實現電子化,藥品通用名使用率均為100%,符合《處方管理辦法》要求使用藥品通用名開具處方的規定。
3.2 處方不合理使用情況
3.2.1 不規范處方 這類問題在門診處方比較普遍,主要表現為缺少臨床診斷或臨床診斷書寫不全、處方書寫不規范及超出處方限量等,經干預后有所改善,但仍存在一些問題。①缺少臨床診斷的處方多為在臨床診斷欄中錄入“體檢”、“開藥”等。臨床診斷書寫不全如僅診斷為消化不良,即給予阿莫西林膠囊+克拉霉素片+泮托拉唑腸溶膠囊+膠體果膠鉍膠囊等四聯藥物治療,單純的消化不良并非使用抗菌藥物的指征,建議補充診斷“幽門螺桿菌感染”。②處方書寫不規范,如用法用量使用“遵醫囑”、“按說明書”等含糊不清的字眼。③超出處方限量,如診斷為“癲癇”,開具苯巴比妥片(30 mg)100片,用法為一日三次口服。苯巴比妥片屬于第二類精神藥品,依據《處方管理辦法》[7],第二類精神藥品每張處方一般不得超過7日常用量;對于慢性病或某些特殊情況的患者,處方用量可適當延長,但醫師應當注明理由。
3.2.2 用藥不適宜處方
3.2.2.1 遴選藥物不適宜 主要體現在抗菌藥物上。如兒科診斷為“急性化膿性扁桃體炎”、“皰疹性咽峽炎”、“急性咽炎”等上呼吸道感染均給予注射用頭孢他啶靜脈滴注。依據《抗菌藥物臨床應用指導原則》(2015年版)[8],急性上呼吸道感染多由病毒所致,病程多為自限性,一般不需要使用抗菌藥物,少數患者可繼發細菌感染,如出現咳膿痰、流清涕、白細胞升高等方可應用抗菌藥物;且該病病原菌多以鏈球菌為主,而頭孢他啶作為第三代頭孢菌素,對革蘭陽性球菌效差,主要用于革蘭陰性菌中的腸桿菌、非發酵菌,過度使用頭孢他啶容易誘導耐藥,導致菌群失調,嚴重時可導致偽膜性腸炎。建議醫師首選青霉素、阿莫西林、阿莫西林克拉維酸鉀、第一二代頭孢菌素等抗菌藥物。干預后兒科習慣性使用注射用頭孢他啶靜脈滴注的情況明顯減少。
3.2.2.2 用法用量不適宜 這類問題在干預前比較常見。如:①急性扁桃體炎患者給予頭孢氨芐片(2 g,qid,po)。本品一次0.25~0.5 g,一日4次,一日最高劑量為4 g。②急性酒精中毒患者給予鹽酸納洛酮注射液(5 mg溶于0.9%氯化鈉注射液250 mL中靜脈滴注)。本品靜脈滴注給藥時宜把2 mg本品加入500 mL溶媒中,使濃度達到0.004 mg/mL。③急性支氣管炎合并細菌性感染患者開具羅紅霉素緩釋膠囊(0.3 g,bid,po),羅紅霉素制成緩釋膠囊后,半衰期明顯延長,僅需24小時服用一次。④2型糖尿病患者給予格列美脲片(2 mg,bid,po),依據相關專家共識及指南[9-10],格列美脲為中長效促泌劑,半衰期為5~9小時,作用時間可持續24小時,服用次數一日一次即可。以上問題經干預后得到明顯改善(P<0.01),但仍存在一定的問題,提示需加大干預力度,防止這類錯誤再次發生。
3.2.2.3 聯合用藥不適宜 多見于抗菌藥物處方。如急性膀胱炎給予左氧氟沙星片及頭孢克肟分散片口服,泌尿道感染給予注射用頭孢曲松鈉及左氧氟沙星氯化鈉注射液聯合靜脈滴注。門診非復雜性尿路感染以革蘭陰性桿菌(大腸埃希菌)為主,且多數抗菌藥物經腎排泄,尿中濃度遠高于血藥濃度,建議單用第一二三代頭孢菌素或喹諾酮類藥物。又如乳腺炎患者給予甲硝唑葡萄糖注射液及注射用頭孢曲松聯合靜脈滴注。依據臨床診療指南——外科學分冊[11],乳腺炎常見的病原菌為金黃色葡萄球菌,建議應用頭孢菌素等抗革蘭陽性球菌的抗生素,不必聯合抗厭氧菌藥物。經抗菌藥物培訓等干預后上述問題明顯減少。
3.2.2.4 重復用藥 多見于中成藥處方,幾種中成藥聯合使用時,容易導致某種中藥成分超出安全使用劑量,出現毒副反應[12]。如慢性腎功能不全給予百靈膠囊及金水寶膠囊口服,二者成分均為冬蟲夏草菌絲;腦血管病患者給予活血通脈膠囊及腦血康膠囊口服,二者成分均有水蛭;呼吸道感染開具雙黃連顆粒及復方雙花口服液口服,二者均含有雙花、連翹,用于外感風熱;頭痛患者給予通天口服液及川芎茶調顆粒,二者均含有川芎、白芷、羌活、防風等有效成分,且可用于疏風止痛;乳腺小葉增生患者給予消乳散結膠囊及乳癖散結膠囊,兩藥均含有柴胡、夏枯草、牡蠣、當歸等有效成份,且功能主治相似。經系統自動攔截等干預后上述問題明顯減少,差異有統計學意義。
3.2.2.5 藥品劑型或給藥途徑不適宜 如①開喉劍噴霧劑為外用劑型,使用時宜噴患處,不應口服;②歐龍馬滴劑為口服劑型,不應滴鼻;③硝酸甘油片應舌下含服,不應口服。④注射用重組人Ⅱ型腫瘤壞死因子受體-抗體融合蛋白應皮下注射,注射部位可為大腿、腹部或上臂,注射前用1 mL注射用水溶解,不應靜脈推注。通過系統規則限定在院藥品給藥途徑后,上述不適宜情況有所改善。
3.2.2.6 含禁忌癥用藥 兒科、婦科等科室干預前禁忌癥用藥問題突出,干預后較前有所改善。兒科如:①14歲發熱患者開具鹽酸左氧氟沙星膠囊口服;依據《國家抗微生物治療指南》(第2版)[13],喹諾酮類藥物在動物實驗中發現對幼年動物負重關節的軟骨發育有破壞性改變,避免用于18歲以下未成年人。②1歲濕疹患者開具鹽酸司他斯汀片口服,本品禁用于3歲以下兒童。③9歲前列腺肥大患者開具鹽酸坦索羅辛緩釋膠囊口服,本品兒童禁用。④17歲抑郁患者給予草酸艾司西酞普蘭片口服,因尚未在這一人群進行療效和安全性研究,故不適用于18歲以下的兒童和青少年。⑤4歲關節痛患者開具吡羅昔康貼片外用,本品禁用于14歲以下患者。⑥11歲膀胱功能型疾患給予琥珀酸索利那新片口服。由于兒童用藥的安全性和有效性尚不明確,故不應使用本品。婦科如子宮肌瘤患者開具黃體酮膠囊口服亦存在禁忌癥用藥,子宮肌瘤為女性生殖器中常見的一種良性腫瘤,黃體酮能促進體細胞突變和肌瘤細胞的有絲分裂,促使肌瘤形成和生長,故黃體酮膠囊禁用于子宮肌瘤患者。
3.2.2.7 存在不良藥物相互作用 藥物相互作用可分為藥效學相互作用及藥動學相互作用。藥效學相互作用如咳嗽患者給予乙酰半胱氨酸泡騰片及磷酸可待因片同時服用。前者為粘痰溶解藥,后者為中樞性強力鎮咳藥,對咳嗽反射的抑制作用可能會導致支氣管分泌物的積聚,從而使稀化的痰液阻塞呼吸道,因此二者應避免合用。藥動學相互作用如“后循環缺血、腦梗死”患者給予硫酸氫氯吡格雷片聯合注射用奧美拉唑。氯吡格雷為無活性的前體藥物,需在肝臟經CYP2C19酶轉化為活性代謝產物,而奧美拉唑亦主要經CYP2C19酶代謝,且為該酶的抑制劑,可使氯吡格雷的活化受到影響,從而降低其藥理作用,增加患者再發血栓的風險。干預后此類問題發生率明顯下降。
3.3 超常處方
主要表現為無適應癥用藥,如診斷為“酒精中毒”、“皮疹”、“鼻出血、“變態性咳嗽”等開具抗菌藥物治療,上述診斷缺乏細菌等病原微生物感染的臨床證據,不具有應用抗菌藥物的指征。又如診斷為“慢性咽炎”,開具頭孢丙烯分散片(0.25 g,bid,po)。依據《臨床診療指南—耳鼻咽喉頭頸外科分冊(2009)》[14],慢性咽炎可分為慢性單純性咽炎、慢性肥厚性咽炎及慢性干燥性咽炎三型,前兩型全身治療以中藥治療為主,一般不使用抗菌藥物;后者亦未提及抗菌藥物。此次干預結果顯示,無適應癥用藥錯誤改善不明顯(P>0.05),應進一步加強相關知識的學習和積累。
4 小結
處方干預對降低醫療風險、規范醫師的診療行為、改善患者的依從性以及降低患者的經濟負擔起到很好的監督促進作用[15]。但是,處方干預的過程任重而道遠,這就要求醫院相關管理部門加強對處方的管理,定期組織醫師進行合理用藥培訓考核;藥師應不斷提高自身專業技術水平,不斷加強藥學知識及臨床專科用藥指南等知識的學習,利用醫院藥品在線說明書、MICROMEDEX、Up To Date 及《馬丁代爾藥物大典》等權威數據庫和書籍[16]進行處方審核,逐步提升藥師審方和點評能力,尤其是實時審方能力,充分發揮審方藥師的能動性。此外,應及時更新系統中藥物后臺使用規則,如新近的藥品說明書,新出臺的抗菌藥物管理規定,新發布的臨床用藥指南信息等。通過多項舉措共同干預,持續為我院合理用藥保駕護航。

