OVCF骨水泥強化術后椎體再骨折影響因素分析
張圣飛,張亮,陶玉平,楊建東,馮新民
(蘇北人民醫院骨科,江蘇 揚州 225001)
骨質疏松癥是老齡化社會較為嚴重的健康問題,骨質疏松性椎體壓縮骨折(osteoporotic vertebral compression fracture,OVCF)是中老年人非常常見的疾病,對患者及其家屬的身心健康和生活質量影響巨大。經皮椎體成形術(percutaneous vertebroplasty,PVP)和經皮椎體后凸成形術(percutaneous kyphoplasty,PKP)具有創傷小、簡單、高效、安全、并發癥少、可早下床行走等優點,已成為治療OVCF的首選。然而受多種主觀、客觀因素的影響,術后發生椎體再骨折病例逐漸增加。目前仍不清楚再骨折的發生機制。本文分析研究自2009年8月至2017年12月在我院因OVCF脊柱外科行PVP或PKP治療的患者資料,探討術后發生椎體再骨折的相關影響要素,為預防再骨折提供理論依據。
1 資料與方法
1.1 一般資料 選取OVCF后發生椎體再骨折的100例病例,隨機選擇PVP或PKP手術治療,并隨機選擇同期100例術后椎體未發生再骨折病例作為對照。研究組:男31例,女69例;年齡51~91歲,平均(67.4±18.2)歲。二次骨折92例,三次骨折8例。二次骨折椎體中,單椎體骨折71例,T10及以上11例,T11~L251例,L3及以下9例;多椎體骨折29例。初次手術與再骨折的時間間隔為術后1d~48個月,平均(21.43±15.44)個月。對照組:男37例,女63例;年齡53~90歲,平均(65.7±19.7)歲。單椎體骨折68例,T10及以上10例,T11~L249例,L3及以下9例;多椎體骨折32例。
1.2 方法 記錄兩組患者相關指標,包括兩組性別、年齡、身體質量指數(body mass index,BMI)、骨密度(bone densitometry,BMD)、椎體強化個數、骨水泥使用量、骨水泥滲漏情況、椎體前柱高度(anterior vertebral height,AVH)恢復率、骨水泥分布情況、手術方式(PVP/PKP),是否抗骨質疏松治療,是否合并其他骨折病史,是否長期應用糖皮質激素。
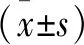
2 結 果
2.1 術后再骨折的單因素分析 研究組和對照組性別、年齡、BMI、骨水泥使用量、手術方式、椎體強化個數比較,差異無統計學意義(P>0.05)。但是研究組較對照組骨質疏松更嚴重,更多病例發生骨水泥椎間盤滲漏、長期應用糖皮質激素和骨水泥分布不均,更大的AVH恢復率,合并其他骨折病史比例更高,行正規抗骨質疏松治療比例更低(P<0.05,見表1)。
2.2 術后再骨折的Logistic回歸分析 研究組較對照組長期應用糖皮質激素比例更高、行正規抗骨質疏松治療比例更低(P<0.05,見表2)。

表1 術后再骨折的單因素分析

表2 多因素Logistic回歸分析
2.3 典型病例 81歲女性患者,2014年7月某日彎腰拾物后出現腰背部疼痛,活動受限,無下肢麻木、乏力、不適。完善胸腰椎X線、CT、MRI等檢查后發現T12椎體壓縮性骨折,遂行經皮椎體成形手術,手術順利。術后腰背部疼痛明顯改善,腰圍保護下下床活動,同時予鈣爾奇600 mg口服每天2次,羅蓋全0.25 μg口服每天2次,福善美70 mg口服每周1次抗骨質疏松治療。2014年10月某日患者咳嗽后再次出現腰背部疼痛,活動受限,完善檢查后發現L1椎體壓縮性骨折,遂再次行經皮椎體成形手術,術后腰背部疼痛明顯改善,腰圍保護下下床活動,同時繼續抗骨質疏松治療。兩次手術前后影像學資料見圖1~4。
3 討 論
PVP及PKP由于其創傷小、簡單、高效、安全、并發癥少及早期下床活動等優點,成為治療OVCF最常用的術式。然而,隨著該技術的廣泛應用,受多種主觀、客觀因素的影響,術后椎體再骨折病例日益增多。術后再骨折被認為是其一種潛在并發癥,因此研究導致術后再發骨折的高危因素,預防再骨折非常必要。目前仍不清楚骨水泥強化術后椎體再骨折的發病機制及影響因素,大多數學者認為由患者骨質疏松癥的自然進程和椎體骨水泥強化手術多種因素共同導致。

圖1 首次骨折后X線、MRI、CT示T12椎體壓縮性骨折 圖2 首次骨折術后X線示骨水泥填充良好

圖3 再次骨折后X線、MRI示L1椎體壓縮性骨折 圖4 再次骨折術后X線示骨水泥填充良好
3.1 骨質疏松癥的自然進程 越來越多的研究發現骨質疏松癥的自然進程是骨水泥強化術后椎體發生再骨折的重要原因之一[1],骨質疏松患者的骨小梁稀疏,骨強度減低,輕微外傷甚至無外傷,如咳嗽、打噴嚏、彎腰、扭腰均可能發生椎體壓縮骨折。雖然Uppin等[2]研究指出椎體再骨折主要出現在骨水泥強化術后3個月以內,但是本研究顯示2/3以上患者在手術1年以后發生椎體再骨折,因再發骨折時間距初次手術時間相對較長,故其推斷再骨折與骨質疏松的自然進程有關。Heini等[3]研究認為,不管是否行骨水泥強化手術,OVCF患者椎體再骨折的發生率大約是其初次骨折的4倍,而且相鄰椎體發生再骨折的概率基本相同。
3.2 骨密度水平 椎體壓縮性骨折的高危因素之一是骨質疏松,骨折與骨質疏松程度關系密切。工作中一般用骨密度t值反應骨質疏松水平,所以椎體骨折與骨密度緊密相關。每提高1%的骨密度,就可以減低3%的骨折風險,低骨密度與再骨折息息相關。甚至Lu等[4]的研究提出,低骨密度是椎體骨水泥強化術后發生椎體再骨折的唯一危險因素。越來越多的研究發現低骨密度與椎體骨水泥強化術后非手術椎體發生骨折相關[5-6]。
3.3 骨水泥滲漏 骨水泥滲漏是椎體骨水泥強化術后經常發生的合并癥,其中椎間隙、椎間盤滲漏更為常見,骨水泥會進入并破壞椎間盤組織,致椎間盤硬化、韌性下降、對應力的緩沖作用降低,從而使脊柱的順應性降低,進而引發椎體再骨折。Lin等[7]研究顯示,PVP/PKP術后相鄰椎體發生再骨折病例中有近60%發生骨水泥滲漏到椎間盤,推斷骨水泥滲漏到椎間盤是相鄰椎體發生骨折的原因之一。Komemushi等[8]也發現骨水泥滲漏到椎間盤是椎體強化術后椎體發生再骨折的危險因素,有骨水泥椎間盤滲漏者椎體再骨折的發生率是無滲漏者的4.6倍。
3.4 合并其他骨折 合并其他骨折病史的患者在椎體骨水泥強化術后更易發生再骨折,可能是因為骨質疏松患者本身就容易發生其他部位骨折,且骨折后由于臥床休息、限制活動等原因會引起骨質疏松進一步惡化。Siris等[9]研究發現,既往分別存在1、2、3次椎體骨折的患者椎體再骨折的發生率分別是無椎體骨折患者的3、5、8倍。
3.5 抗骨質疏松治療 Burton等[10]發現,如果OVCF患者在椎體成形術后未進行正規的抗骨質疏松治療,骨質脆性會進一步加劇,從而導致鄰近椎體骨折。骨質疏松癥患者無論是否合并外傷,在出現首次椎體骨折后如果不進行系統、正規的抗骨質疏松治療,將會有1/5的患者在沒有任何外傷的情況下發生椎體再骨折。系統的抗骨質疏松治療可以減緩骨質疏松進一步加重,并可以減少一半的再骨折發生。低骨密度水平是椎體骨水泥強化術后再發骨折的重要原因,抗骨質疏松治療可明顯改善骨密度,降低再骨折的發生。本研究也發現PVP/PKP術后正規抗骨質疏松治療在預防椎體新發骨折中具有重要作用。
3.6 椎體前柱高度恢復情況 OVCF患者往往會出現脊柱后凸畸形,理論上應矯正后凸畸形,使椎體恢復到正常生理高度及脊柱恢復生理彎曲。但在臨床工作中發現,PVP/PKP術后椎體前柱高度恢復越明顯,相鄰椎體發生再骨折的風險也越大。椎體再骨折風險與強化椎體過度恢復前柱高度呈正相關,因為過度恢復椎體前柱高度會造成椎體生物力學改變,增加鄰近椎體壓力而發生再骨折。本研究結果同Chen等[11]一致,再骨折組AVH恢復率顯著高于未再骨折組。
3.7 長期應用糖皮質激素 長期使用糖皮質激素是骨質疏松和骨折的重要原因,且劑量越大、使用時間越長發生骨質疏松和骨折的概率越大。研究發現,有糖皮質激素長期使用史的病患中,8.3%~17.9%會產生自發性骨折[12]。糖皮質激素不僅能夠抑制成骨細胞的活性,抑制成骨,具有抗維生素D活性作用,還能夠增加破骨細胞的活性,增加破骨和骨吸收,也能夠減少對鈣的吸收,增加對鈣的排出,從而引起不同程度骨質疏松,成為術后椎體再骨折的高危原因。
3.8 骨水泥分布 骨水泥在病椎內的位置將會直接改變椎體之間力量的傳導,是改變其生物力學的重要原因,也是椎體發生再骨折的原因之一。如果骨水泥在椎體內均勻散布,可以均衡的加強椎體的剛度和強度,顯著提高椎體抗變形的能力,減少再骨折的發生。反之,如果骨水泥散布不均,則容易造成骨水泥的強度及剛度比周圍骨組織高,易發生再骨折。
總之,OVCF骨水泥強化術后椎體再骨折的病因尚不完全明確,總體認為是由患者骨質疏松癥的自然進程和骨水泥強化手術本身相關諸多因素共同導致,臨床上可通過相關干預措施降低患者術后再骨折,改善預后效果。

