淺快指數與N端腦鈉素前體結合在指導慢性阻塞性肺疾病呼吸衰竭患者呼吸機撤離中的應用價值
劉領 吳文杰 王艷新 等

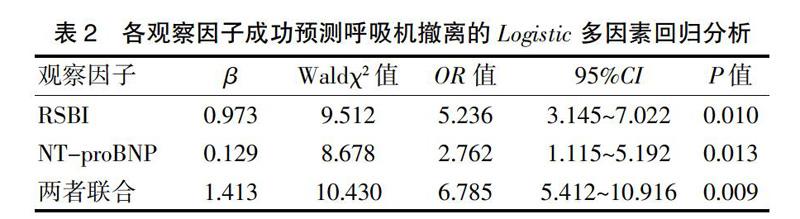
[摘要]目的 探討淺快指數(RSBI)與N端腦素前體(NT-proBNP)結合對于指導慢性阻塞性肺疾病(COPD)呼吸衰竭機械通氣患者呼吸機撤離的價值。方法 選擇2015年1月1日~2018年1月1日我院收治的78例COPD呼吸衰竭機械通氣患者作為研究對象,按呼吸機初次撤離結局分為撤離成功組(61例)及失敗組(17例),比較兩組達脫機條件時RSBI與NT-proBNP的差異,采用Logistic多元回歸分析RSBI、NT-proBNP及兩者聯合檢測對于指導COPD呼吸衰竭患者呼吸機撤離的意義。結果 成功組與失敗組的RSBI分別為(81.25±10.12)、(110.01±20.13)次/(min·L),成功組與失敗組的NT-proBNP分別為(299.26±131.62)、(1286.29±256.16)pg/ml。成功組的RSBI與NT-proBNP均低于失敗組,差異有統計學意義(P<0.05)。Logistic多元回歸分析顯示RSBI、NT-proBNP及兩者聯合對于成功指導呼吸機撤離的相對危險度OR分別為5.236、2.762及6.785(P<0.05),兩者聯合預測呼吸機撤離價值更高。結論 結合分別衡量呼吸肌儲備功能的RSBI與評估心功能狀態的NT-proBNP可提高COPD呼吸衰竭機械通氣患者呼吸機撤離成功率。
[關鍵詞]慢性阻塞性肺疾病;呼吸衰竭;呼吸機撤離;淺快指數;N端腦鈉素前體
[中圖分類號] R563.9? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1674-4721(2019)2(a)-0051-03
[Abstract] Objective To assess the value of combination of rapid shallow breathing index (RSBI) and plasma N-terminal -pro-brain natriuretic peptide (NT-proBNP) for ventilator weaning to chronic obstructive pulmonary disease (COPD) patients with respiratory failure. Methods A total of 78 COPD patients with respiratory failure admitted in our hospital from 1 January 2015 to 1 January 2018 were selected as the research objects, they were divided into the success group (61 cases) and the failure group (17 cases) according to the weaning outcome at the first time. The difference of RSBI and plasma NT-proBNP were compared between the two groups when offline conditions were reached. Logistic multiple regression analysis was used to analyze the significance of RSBI, NT-proBNP and their combined detection in guiding ventilator evacuation in COPD patients with respiratory failure. Results The RSBI of the success group and the failure group were (81.25±10.12) times/(min·L), (110.01±20.13) times/(min·L), respectively. The level of NT-proBNP in the success group and the failure group were (299.26±131.62) pg/ml and (1286.29±256.16) pg/ml, respectively. The levels of RSBI and NT-proBNP in the successful group were lower than those in the failure group, and the difference was statistically significant (P<0.05). Logistic multivariate regression analysis showed that the relative risks OR of RSBI, NT-proBNP and their combination for successful ventilator evacuation were 5.236, 2.762 and 6.785, respectively (P<0.05). The combination of the two methods was more valuable in predicting ventilator evacuation. Conclusion Respiratory muscle reserve function measured by RSBI and cardiac function assessed by NT-proBNP can improve the success rate of ventilator evacuation in COPD patients with respiratory failure and mechanical ventilation.
[Key words] Chronic obstructive pulmonary disease; Respiratory failure; Ventilator weaning; Rapid shallow breathing index; N-terminal-pro-brain natriuretic peptide
由于諸多原因,慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)呼吸衰竭患者機械通氣時間較長,適宜的呼吸機撤離時機選擇非常重要。既往采用淺快指數(rapid shallow breathing index,RSBI,f/VT)指導脫機,其顯著提高了成功撤機率[1-2],但即使如此仍有部分撤離失敗[3]。研究顯示,機械通氣患者呼吸泵功能恢復以后,心功能不全常常是導致呼吸機撤離失敗的主要原因[4],而COPD患者常常合并心功能不全[5],其對呼吸機撤離的影響更為明顯。本研究旨在觀察RSBI與一種廣為接受的心力衰竭標志物N端腦素前體(N-terminal-pro-brain natriuretic peptide,NT-proBNP)[6]結合指導COPD呼吸衰竭患者呼吸機撤離的適宜性,現報道如下。
1資料與方法
1.1一般資料
回顧性分析2015年1月1日~2018年1月1日我院ICU收治的78例COPD呼吸衰竭機械通氣患者的病歷資料,全部COPD呼吸衰竭患者均符合中華醫學會呼吸病學制定的相關標準[7],其中男46例,女32例;平均年齡(70.23±10.24)歲;平均機械通氣時間(5.68±3.32)d。排除標準:存在器質性心臟疾病;合并腎功能不全者;合并神經元-肌肉性疾病需長期通氣者;機械通氣<48 h者;因各種原因放棄治療患者;住院后短期內死亡者[4]。以呼吸機初次撤離結局分為成功組(61例)與失敗組(17例)。成功組中,男37例,女24例;平均年齡(69.13±11.36)歲;平均機械通氣時間(4.98±2.02)d。失敗組中,男10例,女7例;平均年齡(72.03±10.11)歲;平均機械通氣時間(5.86±3.62)d。兩組的性別、年齡、機械通氣時間等一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會審核批準。撤機條件:神志清楚,導致呼吸衰竭的誘因已控制,已停用鎮靜劑;癥狀改善,感染控制,影像學吸收或好轉;無嚴重并發癥;水電解質平衡穩定,血氣分析糾正;以CPAP+PSV模式通氣PS水平≤8 cmH2O時,呼吸頻率≤35次/min,吸入氧濃度≤0.4時,血氧飽和度≥90%[8]。
1.2研究方法
達上述撤機條件后停用呼吸機,觀測呼吸頻率(f),用簡易潮氣量計連接氣管插管測定潮氣量(VT),計算RSBI。同時抽取肘靜脈血5 ml,2000 r/min離心10 min,分離血清,采用雙抗體夾心免疫熒光法(ELISA)檢測血清NT-proBNP水平。
1.3呼吸機撤離成功與失敗的判斷標準
停機6 h后觀察,出現下列情況之一,需重新行機械通氣者為失敗:①出現明顯的呼吸困難、發紺、呼吸頻率≥35次/min;②動脈血pH≤7.20或PaCO2上升>10 mmHg,PaO2<60 mmHg(FiO2≤0.4)或出現神志改變;③心率增快>20次/min或收縮壓改變>20 mmHg。
成功標準:停機觀察6 h,病情穩定,清除口腔、氣道及氣囊上方分泌物拔出氣管插管后,48 h內無需重新插管行機械通氣[9]。
1.4統計學方法
采用SPSS 15.0統計學軟件分析數據,計量資料以均數±標準差(x±s)表示,組間比較采用獨立樣本t檢驗;計數資料采用率表示,組間比較采用χ2檢驗,各觀測因子與成功撤機的相關性采用Logstic多因素回歸分析,以相對危險度衡量各觀測因子指導成功撤離的準確性,以P<0.05為差異有統計學意義。
2結果
2.1呼吸機撤離成功組與失敗組RSBI及NT-proBNP水平的比較
2.2各觀察因子成功預測呼吸機撤離的Logistic多因素回歸分析
3討論
COPD呼吸衰竭患者呼吸機脫機指征主要取決于AECOPD得以控制、肺部感染吸收或控制、血氣改善、自主呼吸功能恢復等因素的綜合考慮[4,10]。RSBI是一種可較好反映機械通氣患者呼吸肌功能儲備狀態的指標[11],臨床上簡便易得,可操作性強,其指導呼吸機撤離可顯著提高撤離成功率。本研究結果顯示,呼吸機成功撤離組RSBI低(P<0.05),Logistic回歸分析顯示RSBI亦是成功預測脫機獨立的危險因素,提示RSBI可作為有效的呼吸機撤離評估參考因素。
然而,部分呼吸泵功能恢復患者撤機仍失敗,這是因為此時撤機成敗還取決于患者的心功能狀態等其他因素[12]。正壓通氣時,由于胸腔內正壓的影響,右心回流減少,心力衰竭癥狀在一定程度上可被掩蓋。撤機后胸腔內壓轉為負壓,腔靜脈回心血流增加,左室充盈壓增加導致心功能不全。同時,撤機后肺內壓轉為負壓,可加重由于心功能不全導致的肺淤血。這種變化正常可由強大的心肺代償能力而適應,但對于已有心功能損害者,其對呼吸機成功撤離的負面影響就尤為明顯[13-15]。COPD患者由于感染應激、激素應用至水鈉蓄留、液體負荷增加及心肺交互影響等因素影響,常伴有心功能不全,心功能對撤機的影響尤為明顯[5]。NT-proBNP是一種是被廣泛接受可較好反映心力衰竭的客觀指標,其成功指導呼吸機撤離屢見報道[5,15-18]。本研究結果顯示,呼吸機撤離成功組的NT-proBNP水平較低(P<0.05),同時,Logistic回歸分析顯示NT-proBNP也是呼吸機成功撤離獨立的危險因素(P<0.05),提示監測NT-proBNP有助于提高COPD這一非心源性呼吸衰竭患者撤機成功率。
本研究經Logistic多元回歸分析發現,RSBI、NT-proBNP及兩者聯合均是成功預測撤機獨立的危險因子(P<0.05),而結合分別衡量呼吸肌儲備功能的RSBI與評估心功能狀態的NT-proBNP成功指導撤離的相對危險度OR更高,提示聯合觀測RSBI與NT-proBNP有助于提高COPD呼吸衰竭患者撤機成功率。
[參考文獻]
[1]王志力,李建國,鄧彬,等.評價膈肌淺快指數與膈肌增厚分數在機械通氣撤機中的診斷價值[J].中國急救醫學,2018, 38(5):385-389.
[2]王常永,范學明,翁方中,等.慢性阻塞性肺疾病并呼吸衰竭患者有創機械通氣撤機失敗的影響因素研究[J].實用心腦肺血管病雜志,2017,25(1):46-49.
[3]老年慢性阻塞性肺疾病急性加重患者撤機過程中血漿BNP水平檢測的臨床意義分析[J].心理醫生,2018,24(15):111-112.
[4]張秀珍,陳麗霞,梁偉華,等.自主呼吸試驗前后N端腦鈉肽前體差值對非心源性危重機械通氣患者撤機結局的預測價值[J].中國當代醫藥,2015,22(23):25-27.
[5]封凱旋,馬斌,黃曉麗,等.血漿NT-proBNP檢測在AECOPD呼吸衰竭治療中的臨床價值研究[J].醫學研究雜志,2015,44(4):79-81.
[6]唐超,徐紅.射血分數正常的老年心力衰竭患者血NT-proBNP、Cys-C及Hcy的測定及其臨床意義[J].醫學信息,2017,30(8):15-17.
[7]中華醫學會慢性阻塞性肺疾病學組.慢性阻塞性肺疾病診治指南(210年修訂版)[J].中華結核和呼吸雜志,2013,36(4):255-264.
[8]吳芳,韋衛琴,梁顯泉.慢性阻塞性肺疾病撤機困難原因分析及對策[J].醫藥前沿,2017,7(16):111-113.
[9]翟文慶,劉強,張紹權,等.慢性阻塞性肺疾病急性加重期患者機械通氣撤機失敗的可能性因素分析[J].中外醫學研究,2018,16(14):4-7.
[10]中華醫學會重癥醫學分會.慢性阻塞性肺疾病急性加重患者的機械通氣指南(2007)[J].中國危重病急救醫學,2007,19(9):313-518.
[11]林傳煥,劉毅君,谷欣.氣道閉合壓、最大吸氣壓和呼吸淺快指數對慢阻肺患者撤機的預測價值[J].臨床肺科雜志,2016,21(12):2240-2243.
[12]方旭晨,葉旭輝,涂春蓮,等.床旁超聲心動圖評價心功能不全患者呼吸機撤離失敗原因[J].檢驗醫學與臨床,2018,15(4):507-509.
[13]郎琴,梁宗安.機械通氣導致肺水腫的研究[J].中國呼吸與危重監護雜志,2015,14(6):621-625.
[14]趙珂,楊靜,張麗,等.BNP對COPD機械通氣患者撤機失敗的預測作用[J].當代醫學,2017,23(15):36-39.
[15]史克潔,施乾坤,穆心葦.腦鈉肽對機械通氣患者撤機的指導意義[J].醫學綜述,2016,22(8):1530-1531.
[16]溫曉輝,陳杰,曹霖,等.NT-proBNP對自主呼吸試驗后再插管事件的預測作用[J].臨床醫藥文獻電子雜志,2015, 2(9):1665-1666.
[17]宋靜杰,路雅寧.利鈉肽與機械通氣撤機結局[J].現代醫院,2017,17(4):531-539.
[18]Armand MD,Ferran RC,Achille K,et al.Natriuretic peptide-driven fluid managament during ventilator weaning[J].Am J Respir Crit Care Med,2012,186(12):1256-1263.
(收稿日期:2018-08-21? 本文編輯:祁海文)

