低劑量CT在診斷肺小結節方面的應用
唐 瑞 李育祥 朱玲玲
江蘇省射陽縣人民醫院 224300
肺小結節為慢性疾病,其發生原因多與機體感染結核桿菌存在密切關聯[1]。現階段,如何提高臨床對肺小結節的鑒別與診斷水平,為臨床研究的重點。多層螺旋CT具有分辨率高、可清晰顯示患者肺內小結節形態學特征等優勢,但患者經常規劑量CT掃描時,其輻射劑量相對較大,不利于患者所接受,而低劑量CT掃描技術可為胸部體檢者提供有效、安全的檢查,現已得到廣泛普及[2-3]。基于此,本文進一步探討不同劑量CT掃描對輻射參數以及結節檢出結果的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2017年2月—2018年2月在我院治療的86例肺小結節患者作為觀察對象,根據掃描劑量的不同分為常規劑量組(39例)與低劑量組(47例)。常規劑量組中男20例,女19例;年齡34~75歲,平均年齡(54.98±3.29)歲。低劑量組中男25例,女22例;年齡35~75歲,平均年齡(55.03±3.31)歲。兩組一般資料對比,差異無統計學意義(P>0.05),具有可比性。
1.2 入選標準 (1)納入標準:①臨床資料完整者;②存在咳痰、咳嗽、胸痛等癥狀;③對碘造影劑無過敏史者。(2)排除標準:①表達障礙或精神疾病者;②先天性心臟病者;③凝血功能障礙者;④重度臟器功能障礙者。
1.3 方法 常規清除患者體外異物,患者取仰臥位及頭先進方向,叮囑其雙臂上舉抱頭。采用飛利浦Brilliance 64排CT機進行檢查,掃描定位線位于患者胸鎖關節上約5cm處,于患者深吸氣后屏氣狀態下進行高分辨率掃描,且掃描范圍由肺尖至肺底。常規劑量組:設置參數如下,管電流250mA,管電壓120kV,掃描厚度5mm,掃描時間7~10s,掃描間隔5mm。低劑量組:設置參數如下,管電流50mA,管電壓120kV,掃描厚度5mm,掃描時間7~10s,掃描間隔5mm。對檢查出的結節給予薄層重建,并對獲取圖像進行后處理。所拍攝的圖像縱隔窗觀察窗寬為350HU,窗位為40HU,肺窗窗寬為-1 600HU,窗位為-700HU,由2名資深醫師對圖像進行評閱。
1.4 評價指標 記錄兩組加權CT劑量指數(CTDIW)、劑量長度乘積(DLP)以及結節檢出情況。
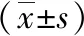
2 結果
2.1 CT掃描輻射參數 低劑量組DLP以及CTDIW值均低于常規劑量組,差異有統計學意義(P<0.05)。見表1。
2.2 肺小結節檢出情況 常規劑量組共檢出結節32個,檢出率為82.05%(32/39),其中結節直徑<3cm占84.38%(27/32),結節直徑≥3cm占15.63%(5/32);低劑量組共檢出結節37個,檢出率為78.72%(37/47),其中結節直徑<3cm占83.78%(31/37),結節直徑≥3cm占16.22%(6/37);組間對比差異無統計學意義(χ2=0.149,P=0.700)。
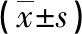
表1 不同劑量CT掃描輻射參數對比
3 討論
肺小結節具有性質復雜、形態多樣等特征,為轉移瘤或早期肺癌的主要表現形式[4]。因此,疾病早期采取有效、準確的鑒別與診斷,不僅在制定后續治療方案以及評估疾病預后等方面均具有重要意義,同時也是防治肺癌疾病的關鍵所在。
常規X線檢查,對直徑<10mm結節的檢出率相對較低,且極易出現漏診、誤診等現象,而普通CT檢查結果易受掃描速度、掃描層厚等多種因素的影響,對肺小結節的檢出結果并不理想[5]。本文結果顯示,常規劑量組共檢出結節32個,檢出率為82.05%,低劑量組共檢出結節37個,檢出率為78.72%,兩者間比較差異無統計學意義,但低劑量組DLP以及CTDIW值均低于常規劑量組,肺小結節患者經低劑量CT掃描,具有減輕輻射的積極作用。多層螺旋CT可將患者體內肺小結節形態學特征進行有效顯示,不僅利于提高其圖像縱軸分辨率,還可有效消除漏層對患者圖像質量造成的不同程度的影響,且可實現大范圍快速掃描,進而可清晰顯示其肺支氣管與其肺癌之間的關系,利于臨床醫師對肺部小結節給予準確定位判斷與定性[6-7]。但值得注意的是,低劑量CT掃描技術的密度分辨率雖比常規劑量CT掃描有所下降,但并不會對正常肺組織與相關結構產生影響,且依舊可顯示患者肺部結節大小、形態、邊緣情況、內部結構等信息,故具有相同的診斷效果[8]。此外,低劑量CT掃描過程中,僅減小了管電流,而管電流降低后,雖可對圖像低對比分辨率產生影響,但并不會對高度比分辨率產生較大干擾。因此,將低劑量CT掃描用于肺部器官疾病檢查中,其診斷準確性并不會因管電流的變化而發生明顯改變,且可有效降低對患者造成的輻射。
綜上所述,低劑量CT檢查與常規劑量CT檢查結果對比無明顯差異,但其可有效降低對肺小結節患者產生的輻射量,具有一定安全性。

