感染性嗜血細胞綜合征合并骨髓壞死1例診治分析
代軍 安黔洪 楊秀文 許廷進 宋仁杰 張天喜(通訊作者)
(1貴州德江縣人民醫院 貴州 德江 565200)
(2貴州遵義醫科大學附屬醫院 貴州 遵義 563003)
噬血細胞綜合征(HPS)與骨髓壞死(BMN)臨床特征相似,常以持續發熱、肝脾腫大,進行性全血細胞減少以及骨髓、肝、脾、淋巴結組織發現嗜血現象為主要特征[1],也可伴中樞神經系統病變。病因主要由感染、血液病或腫瘤等原因所致[2]。HPS合并BMN文獻報道很少,兩者單獨或合并存在早期病因確定均困難[3],治療效果不佳,死亡率高[4、5]。
1.臨床資料
1.1 病史資料
患者:男、22歲、因“發熱8天,腹痛4天”入院。1年前十二指腸巨大潰瘍穿孔,手術治療好轉。8天前感冒后出現畏寒、發熱,伴咳嗽,至衛生院就診,予補液對癥治療有所好轉,但仍間斷低熱。4天前出現全腹陣發疼痛,伴腹脹及嘔吐胃內容物,就診當地醫院,考慮“粘連性腸梗阻”,予補液對癥治療后(具體不詳),腹痛稍好轉,呈稽留熱,伴咳嗽、就診我院急診后收入院。
1.2 入院體查及輔查
體溫39.1℃,心率85次/分,血壓138/84mmHg,面頸部至胸部廣泛散在出血點,雙肺呼吸音粗,雙下肺可聞及濕啰音;腹部見陳舊性手術疤痕,劍下及左中上腹部輕度壓痛,脾肋下4指捫及腫大,脾區叩痛。WBC 2.69×109/L,NEUT 87.0%,RBC 3.89×1012/L,HGB 106g/L,PLT 32×109/L;ALT 206U/L,AST 793U/L,ALP 816U/L,STB 108.9umol/L;ct9ng/L,胸腹部CT平掃+增強示脾臟增大(圖1),雙肺下葉肺炎并少量胸腔積液。雙肺下葉肺炎并少量胸腔積液(圖2)。
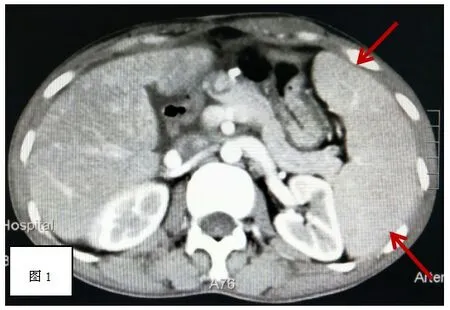
圖1 脾大
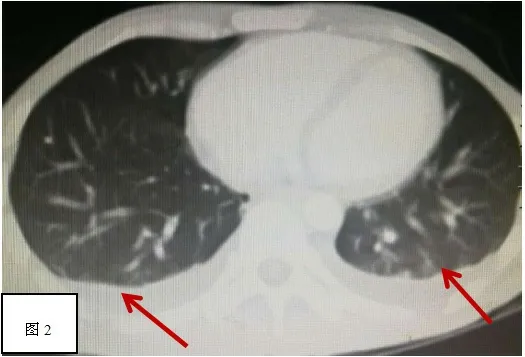
圖2 雙肺下葉肺炎并少量胸腔積液
1.3 診斷與治療
初步診斷:①膿毒癥,②膿毒性休克,③雙下肺肺炎并少量胸腔積液,④三系減少原因:血液病?⑤脾大原因待查。經驗性選擇廣譜抗生素頭孢曲松鈉他唑巴坦鈉、利巴韋林抗感染,同時加強對癥支持治療,血培養及骨髓穿刺等積極明確患者病因。檢測血常規三系進行性下降,WBC最低至1.51×109/L、RBC 2.29×1012/L、PLT5×109/L;鐵蛋白1500ug/L,TG 3.40mmol/L,IL-6 104.400pg/ml,PCT 5.51ng/ml,D-D2 4.13ug/ml,CRP 82.7mg/L,FDP 88.90ug/ml;骨髓穿刺涂片示:骨髓壞死(圖3、4);
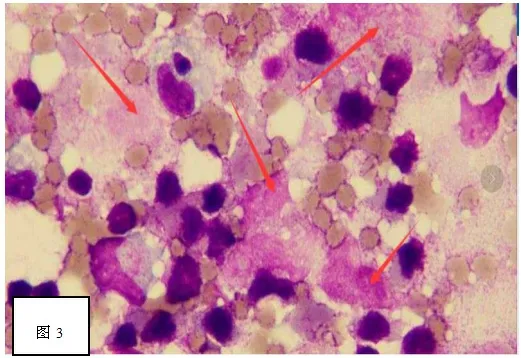
圖3 骨髓涂片的各種壞死細胞形態瑞氏·吉姆莎染色(10×100倍)
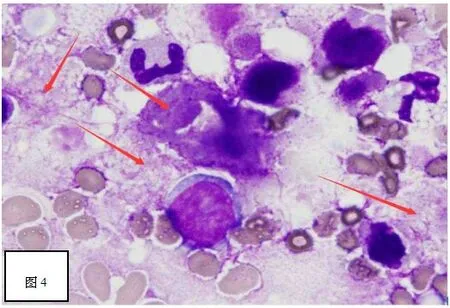
圖4 骨髓涂片中的各種壞死細胞形態瑞氏·吉姆莎染色 (10×100倍)
1.4 抗核抗體譜、ANA、男性腫瘤相關抗原、抗環瓜氨酸肽抗體、血沉、呼吸道病原體九聯均無明顯異常。結合診斷:感染相關性HPS合并BMN,繼續抗炎及對癥支持治療中;患者于住院第三日并發上消化道大出血[6]搶救無效死亡。住院期間血培養結果回示:革蘭陽性棒狀桿菌生長。
2.討論
HPS是一類由原發性或繼發性免疫功能紊亂導致的一系列炎癥綜合征[2],原發性多見于兒童,繼發性多見于成人[7]。臨床進行性全血細胞減少以及骨髓、肝、脾、淋巴結組織發現嗜血現象、伴有發熱及脾大為主要特征。現行HPS診斷標準[8]:①發熱,②脾大,③外周血細胞減少(兩系或三系):ANC<1.0×109/L,HB<90s/L(新生兒<100g/L),PLT<100×109/L;同時以下5項中的2項:①甘油三酯(空腹)≥3.0mmol/L和/或纖維蛋白原≤1.5g/L,②嗜血細胞在骨髓、脾、淋巴結發現,③NK細胞活性降低或完全缺失,④鐵蛋白增高≥500ug/L,⑤可溶性CD25增高≥2400U/m1。確定診斷HPS和BMN后,主要以病因明確為主,但不管怎樣,患者預后情況不佳。
本例患者由革蘭陽性棒狀桿菌感染相關性HPS合并BMN未見相關報道。早期應用足量、足療程敏感抗生素治療是決定患者預后的關鍵,但不幸的是,本例患者住院抗感染后體溫有下降趨勢,但第三日并發上消化道大出血而搶救無效死亡。
總之,本例患者為感染性HPS合并BMN,臨床很少見,警示臨床醫師要加強對HPS合并BMN相關認識的掌握,提高對該種疾病的診治水平,同時應注意HPS合并BMN患者相應致命性并發癥的觀察和急救。

