甲減和亞臨床甲減患者血清IL-2、IL-6、IL-8水平變化的研究
李紅巖,劉 靜,張靖宇,王洪生
(1.滄州醫(yī)學高等專科學校醫(yī)學技術系,河北滄州 061001;2.滄州中西醫(yī)結合醫(yī)院檢驗科,河北滄州 061001;3.滄州中西醫(yī)結合醫(yī)院甲狀腺診療中心,河北滄州 061001)
甲狀腺功能減退(甲減)是由多種原因引起的甲狀腺激素合成、分泌或生物效應不足而致的全身代謝減低綜合征,患病率為17.8%[1],是臨床很常見的一種自身免疫性疾病。亞臨床甲減(亞甲減)是臨床癥狀最輕的甲減[2],患者沒有甲減的癥狀與體征,但是血促甲狀腺激素(TSH)升高。由于絕大多數(shù)亞甲減患者癥狀很少或者根本沒有癥狀,臨床上往往被漏診、誤診。如果得不到及時診斷與治療,非常容易轉(zhuǎn)變?yōu)榈湫偷募诇p[3]。細胞因子與內(nèi)分泌激素、神經(jīng)遞質(zhì)等組成重要的網(wǎng)絡系統(tǒng),導致甲狀腺疾病的免疫紊亂。目前對甲減患者的病理過程及始動因子等研究仍不明確[4]。本研究通過測定患者血清白細胞介素-2(IL-2)、白細胞介素-6(IL-6)、白細胞介素-8(IL-8)的含量,分析其與甲減、亞甲減的關系,探討在該病發(fā)病中的意義,以期為臨床實踐提供依據(jù)。
1 資料與方法
1.1一般資料 選取2015年3月至2017年12月在本醫(yī)院甲狀腺診療中心就診的患者531例(男203例,女328例)為研究對象,經(jīng)倫理委員會批準,分為兩組:甲減組[255例,男97例,女158例,年齡21~70歲,平均(48.0±12.5)歲]和亞甲減組[276例,男106例,女170例,年齡21~70歲,平均(44.2±11.4)]歲。所有病例均為初診病例,未接受任何治療,經(jīng)臨床和實驗室明確診斷為甲減和亞甲減。 同期選取體檢中心健康體檢者130例[男58例,女72例,年齡21~70歲,平均(45.3±12.5)歲]設為對照組,排除內(nèi)分泌系統(tǒng)及非甲狀腺的全身性疾病,甲狀腺功能、血常規(guī)、肝、腎均正常。3組性別、年齡差異無統(tǒng)計學意義 (P>0.05)。具有可比性。
1.2方法 于清晨采集患者和健康體檢者空腹靜脈血4 mL,1~2 h后分離血清,-40 ℃冰箱保存,待測。采用德國羅氏公司Cobas e602全自動電化學發(fā)光免疫分析儀及配套試劑盒測定血清甲狀腺功能五項指標:總三碘甲狀腺原氨酸(TT3)、總甲狀腺素(TT4)、游離三碘甲狀腺原氨酸(FT3)、游離甲狀腺素(FT4)、促甲狀腺激素(TSH);IL-2、IL-6、IL-8 采用ELISA雙抗體夾心法測定,試劑盒購自北京中杉金橋生物有限公司,嚴格按說明書操作,測定結果以pg/mL報告。
1.3診斷標準 甲減和亞甲減的診斷標準以《2008年中國甲狀腺疾病診治指南》為準。(1)甲減:具有甲減的癥狀或體征,同時符合FT3<2.8 pmol/L和(或)FT4<12 pmol/L,TSH>4.2 mIU/L;(2)亞甲減:TSH>4.2 mIU/L,F(xiàn)T3、FT4均在正常范圍內(nèi)。

2 結 果
2.1各組血清IL-2、IL-6、IL-8的測定結果比較 與對照組比較,甲減組IL-2水平降低,差異有統(tǒng)計學意義(P<0.05),IL-6、IL-8水平升高,差異有統(tǒng)計學意義(P<0.05);亞甲減組IL-2水平降低,IL-8水平升高,差異有統(tǒng)計學意義(P<0.05)。甲減組IL-2水平低于亞甲減組,IL-6、IL-8水平高于亞甲減組,差異有統(tǒng)計學意義(P<0.05),見表1。
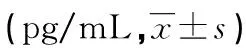
表1 各組血清IL-2、IL-6、IL-8的測定結果
2.2甲減組血清IL-2、IL-6、IL-8與甲狀腺功能指標相關性分析 甲減組血清IL-2、IL-6、IL-8與甲狀腺功能指標進行相關性比較,IL-2水平與血清TT3、TT4、FT3、FT4負相關,IL-6、IL-8水平與血清TT3、TT4、FT3、FT4正相關,與血清TSH負相關,見表2。
2.3亞甲減組血清IL-2、IL-6、IL-8與甲狀腺功能指標相關性分析 亞甲減組血清IL-2、IL-6、IL-8與甲狀腺功能指標進行相關性分析,IL-2水平與血清TT3、TT4、FT3、FT4呈負相關,IL-6、IL-8水平與血清TT3、TT4、FT3、FT4呈正相關,IL-8水平與血清TSH負相關,見表3。

表2 甲減組患者IL-2、IL-6、IL-8與甲狀腺功能指標相關性的比較

表3 亞甲減組患者IL-2、IL-6、IL-8與甲狀腺功能指標相關性的比較
3 討 論
細胞因子是一類具有多種生物學活性的激素樣多肽,主要由免疫細胞產(chǎn)生,通過與各自的靶細胞表面特異性受體結合而發(fā)揮作用。其中,IL-2由T細胞亞群中的Th1細胞產(chǎn)生,能促進B細胞、T細胞、NK細胞、淋巴因子激活的殺傷細胞(LAK)等分化增殖,提高機體的細胞免疫能力,是機體復雜的免疫網(wǎng)絡中起中心調(diào)節(jié)作用的T細胞生長因子,其含量的高低在一定程度上可以反映機體T淋巴細胞的活化程度及機體免疫系統(tǒng)的狀態(tài)[5]; IL-6是細胞因子的核心成員[6],由Th2細胞、巨噬細胞、甲狀腺細胞等產(chǎn)生,具有多種生物活性作用[7],在炎性反應、免疫調(diào)節(jié)及自身免疫性疾病的發(fā)生中起重要作用;IL-8主要由單核細胞和巨噬細胞產(chǎn)生,是中性粒細胞的活化和趨化因子[8],激活中性粒細胞溶酶體活性,參與機體的炎性反應[9]。當受到外來菌或病毒入侵時,機體免疫功能下降,體內(nèi)細胞因子通過血液運輸?shù)綑C體各部,引起血液中IL-6、IL-8水平的升高。
大量研究發(fā)現(xiàn),細胞因子與免疫調(diào)節(jié)、炎性反應密切相關。有學者研究發(fā)現(xiàn),各型乙肝患者血清IL-2、IL-6、IL-8、TNF-α水平升高,病情越嚴重升高越明顯[10-13]。 任一帆等[10]報道,肺炎支原體肺炎患兒IL-6、IL-8水平明顯升高,IL-6、IL-8參與了肺炎支原體肺炎的發(fā)病過程。常會娟等[11]的相關性分析發(fā)現(xiàn)TNF-α、IL-6 和 IL-8 水平及 T 淋巴細胞表達情況與大葉性肺炎患兒的病情密切相關。王東梅[12]發(fā)現(xiàn)慢性腎小球腎炎患者治療前IL-6、IL-8升高。張廣梅[13]報道了IL-6、IL-8是參與慢性阻塞性肺疾病氣道炎癥的最重要的細胞因子,IL-8起引發(fā)、維持甚至加重氣道炎癥的重要作用。有學者研究認為細胞因子密切參與了骨關節(jié)炎的發(fā)病,IL-6的表達水平與骨關節(jié)炎軟骨的破壞程度密切相關[14-15]。
甲減屬于自身免疫性疾病,在臨床極為常見,自身免疫性甲狀腺炎是導致甲狀腺功能減退的最主要原因[16]。本研究發(fā)現(xiàn),甲減組IL-6、IL8水平高于亞甲減組和對照組,亞甲減組IL-8水平高于對照組,提示IL-6、IL-8參與了機體的炎性反應,在亞甲減、甲減的發(fā)生、發(fā)展過程中具有重要作用。炎癥的發(fā)生、發(fā)展很大程度取決于致炎因子和抗炎因子之間的平衡,提示在甲減、亞甲減的治療過程中,應致力于抑制致炎性細胞因子的釋放和促進抗炎性細胞因子的合成;兩組IL-2水平均降低,從而導致T淋巴細胞免疫清除能力下降,而且會使機體免疫網(wǎng)絡調(diào)節(jié)失衡,免疫功能紊亂,直接或間接影響甲狀腺細胞的生長并引起分化異常,進而導致功能異常。因此,筆者認為IL-2水平降低對甲減和亞甲減的診斷有重要參考價值,可作為衡量甲狀腺功能減退嚴重程度和預后判斷的輔助指標。本研究還發(fā)現(xiàn),甲減組、亞甲減組IL-2水平與血清TT3、TT4、FT3、FT4負相關,IL-6、IL-8水平與血清TT3、TT4、FT3、FT4正相關;甲減組IL-6、IL-8水平與血清TSH負相關,亞甲減組IL-8水平與血清TSH負相關,提示IL-2、IL-6、IL-8參與了甲狀腺功能的調(diào)節(jié),在甲減和亞甲減的發(fā)病中起重要作用。
IL-2、IL-6、IL-8參與了甲減和亞甲減的發(fā)生和發(fā)展,在一定程度上反映甲狀腺功能狀態(tài)的變化。監(jiān)測患者血清IL-2、IL-6、IL-8的水平變化,對甲減和亞甲減的早期診斷、判斷病情和監(jiān)測治療有重要價值。

