34例腎嗜酸細胞瘤統計分析并文獻復習
鄭 輝,高寶山,談吉超,安 偉
(吉林大學第一醫院 泌尿外二科,吉林 長春130000)
1 臨床資料
共統計34例術后病理回報為腎嗜酸細胞瘤的病人,其中男性12 例,女性22例。患者年齡31-78歲,平均58歲。13例患者腎臟腫瘤發生于左側,20例患者腫瘤位于右側,1 例腫瘤位于雙側,腫瘤直徑大小約2.2 cm-13 cm。患者術前行泌尿系彩超及腎臟CT 檢查。34例病人中有16例可完整收集原始影像學資料,其中56.2%(9/16)的病例可見中央星狀瘢痕,37.5%(6/16)的患者節段性增強反轉特點可被觀察。統計的符合標準病例均采取外科手術方法,其中選擇腹腔鏡下根治性腎臟切除術(后腹或經腹)23例,腹腔鏡腎部分切除術10例,開放性根治腎切除術1例。所有病人術后送檢病理學均回報為腎嗜酸細胞瘤。術后隨訪時間1年-7年,
隨訪結果均未見腎臟腫瘤復發及轉移。
2010年8月至2017年8月期間我院泌尿外科共診治腎嗜酸細胞瘤患者34例。12例患者為男性,22例患者為女性,男性患者與女性患者比例為1∶1.8。所有患者術前均行常規泌尿系彩超及腎臟CT平掃檢查,結果發現雙腎腫瘤患者1 例,余下統計病例均提示患者腫瘤為單側腫瘤。其中發生于左側腎臟的嗜酸細胞瘤13例,發生于右側腎臟的腫瘤20例。關于腫物直徑、部位等方面相關統計匯總詳見表1。
本統計病例中所研究患者的臨床特點、癥狀詳見表2,其中21例患者因常規體檢行泌尿系彩超或CT檢查發現,而并無明顯不適癥狀,13例患者出現陽性體征進而就診于醫院檢查發現腎臟占位。其中出現陽性體征的患者中,7例表現為腰痛,4例表現為全程無痛性肉眼血尿,2例表現為消瘦或腹脹。
患者入院后常規給予腹部彩超檢查,結果均顯示腎臟占位性病變。常規超聲可看到腫瘤內部回聲不均勻、界清、無明顯鈣化,CDFI顯示:腫瘤內部及周邊可見血流信號,少部血流成輪輻狀分布。
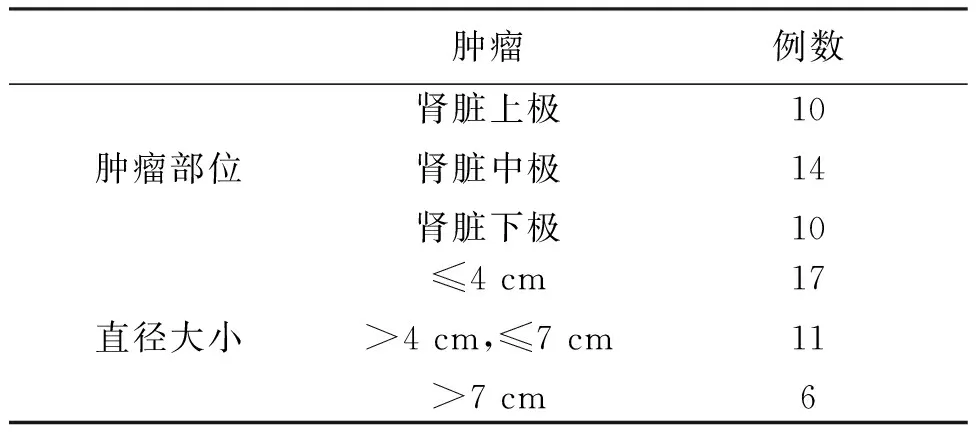
表1 腫瘤位置及直徑大小

表2 34例腎嗜患者的臨床表現
所有病例術前均給予CT平掃檢查,具體CT平掃檢查描述見表3。CT平掃結果多考慮為腎臟惡性腫瘤可能性大。多表現為腫瘤密度相對均勻或不均,呈類圓形,邊界清晰,可有完整假包膜,CT增強掃描強化方式以“早進晚出”為主,動脈期呈現不均勻增強或明顯均勻強化,分泌期腫瘤實質密度不低于同層面肌肉組織,部分典型腫瘤可出現中心星芒狀瘢痕組織。

表3 腎臟CT 結果
近年來腎嗜酸細胞瘤的特征性影像學表現主要為CT檢查發現“增強翻轉”及“中央星狀瘢痕”。通過回顧性觀察分析及總結16例可完整收集原始影像學資料的患者。結果提示約56.2%(9/16)的病例發現中央星芒狀瘢痕;37.5%(6/16)的病例節段性增強翻轉可觀察到,主要表現為在腎臟CT三期增強中動脈期時當腎腫瘤密度能夠分為相對高及低的增強區域而在分泌期這兩者又出現了相反的影像表現,此即為所謂的“節段性增強翻轉”。
關于統計患者的治療方式詳見表4。其中行保留腎單位手術的有10例;行根治性腎切除術的有24例,其中1例行開放根治性腎切除術,主要因患者腫瘤體積較大,腹腔鏡難度系數較大,其余均給予腹腔鏡微創手術。
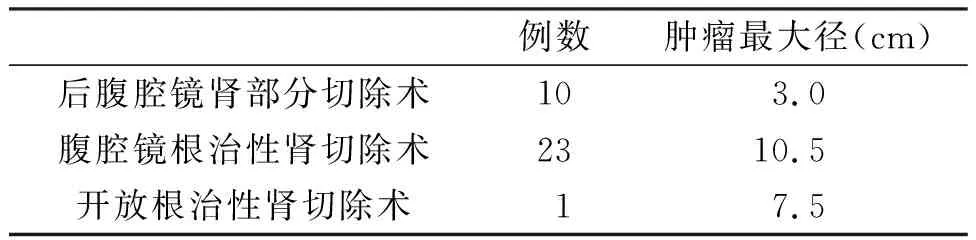
表4 腫瘤大小及治療方式
2 討論
腎嗜酸細胞瘤是一種相對少見的腎臟良性腫瘤,一般無明顯的臨床癥狀,且和腎臟惡性腫瘤影像學表現上相似,臨床上較難于腎臟惡性腫瘤相鑒別。甚至將將腎嗜酸細胞瘤錯誤的診斷診為腎癌,直接予以根治性腎臟切除術,最終結果導致了不必要的根治性腎臟切除及醫療資源的浪費。本文通過統計近幾年腎臟嗜酸細胞瘤的臨床資料,旨在總結該病相關疾病表現、影像學特點、診治方案及預后情況,進而加強今后臨床工作中對該病的認識,提高該疾病的診斷水平,最終給予患者最適合的治療方案。
約60%的腎嗜酸細胞瘤以上無臨床癥狀,多偶于體檢時行腹部彩超或腎臟CT平掃發現。患側腰痛、血尿及腹部包塊為腎嗜酸細胞瘤的主要表現。部分患者尿常規檢查結果提示鏡下血尿[1]。消瘦、血沉增快等癥狀相對少見。
泌尿系彩超:中等略強回聲于腫瘤中較多見,內部回聲相對均勻,邊界清晰,部分發現典型的中央放射狀低回聲區[2]。部分表現為腫瘤先于腎臟皮質即出現快速強化及快速廓清,內部表現為不規則的無增強區[3]可于腎臟超聲造影檢查中發現。
CT 檢查 (1)腫瘤密度 經閱文獻總結辛越等[4]研究報告,腎嗜酸細胞瘤可表現為一種富血供的腫瘤。另有研究提示腎嗜酸細胞腺瘤行增強CT檢查時約存在半數病例表現為不均勻強化,究其原因,腫瘤缺血造成的灌注不均勻或腫瘤內血管的小動脈瘤認為可能是該表現的因素,該點可參考張潔等[5]研究發現。(2)星芒狀瘢痕 中央“星芒狀瘢痕”的特點被多數文獻報道認為是腎嗜酸細胞瘤特征行表現,腎臟CT檢查多描述為星狀低密度,未見明顯強化,故如術前診斷腎嗜酸細胞瘤需結合該影像學征象,亦可結合其他的影像學資料。腫瘤生長緩慢且長期缺血是瘢痕形成的主要原因。(3)囊性變或鈣化 腎嗜酸細胞瘤中表現鈣化的患者約占31%[6,7]。良性腫瘤的鈣化多發生在瘢痕的基礎之上;惡性病變[8]的鈣化多位于病變實質區。腎嗜酸細胞瘤發現囊性變者少見,若發生時需與囊性腎癌鑒定。(4)節段性增強反轉 由Kim 等[9]提出腎嗜酸細胞瘤另一特征性表現為節段性增強翻轉,其主要表現為在腎臟CT三期增強中動脈期時當腎腫瘤密度能夠分為相對高及低的增強區域而在分泌期這兩者又出現了相反的影像表現,此即為所謂的“節段性增強翻轉”。
國內有部分學者認為腎嗜酸細胞瘤可選擇積極監測或觀察等待[10]。但腫瘤在此期間有體積增大的可能,且此不能繼而作為將該腫瘤診斷為腎臟惡性腫瘤從而給予手術手術切除[11]。
腎嗜酸細胞瘤在術前常常較易誤診為腎癌。因此,治療腎嗜酸細胞瘤的首選方式仍為手術切除,而目前主要的治療方法是腎臟部分切除術。一般認為腫瘤最大徑≤4 cm,腫瘤位于腎臟的一極且為單發腫瘤,是行腎臟部分切除術的手術指征。但存在部分患者,發現時即腫瘤極大,對腎臟產生明顯壓迫,無法行腎臟部分切,且通過影像學檢查很難區分良惡性,而此時術前檢驗提示患者對側腎功良好,這類患者可行腎臟根治性切除術。
3 預后
目前由于腎嗜酸細胞瘤發病率及確診率偏低,僅僅通過術前相關影像學檢查無法確切診斷 且有惡性成分的可能,所以選擇手術治療仍是首選的治療方式。NSS仍然是國內外治療腎嗜酸細胞瘤的主要方式。對與腎癌難以鑒別,發現時即腫瘤極大,對腎臟產生明顯壓迫,無法行腎臟部分切,而術前檢驗提示患者對側腎功良好,亦可給予根治性腎臟切除術。如已行經皮腎穿刺活檢取病理并正是為腎嗜酸細胞瘤患者,可選擇積極監測或觀察等待[12,13],但存在腫瘤進展增大的風險。不管選用何種方式,均給予定期隨訪,患者生存良好,未見腫瘤復發及轉移,整體預后可。

