視感知覺訓練對不同類型和程度弱視兒童的療效觀察
張震英,閆小藝,田春雨
弱視是由于眼睛和大腦無法有效協同工作而引起的視力障礙。弱視主要發生于兒童群體中,在成年人中弱視的發病率約1%~5%[1-3]。,3~12 歲弱視的發病率較高,但及時有效的治療可明顯改善弱視患兒的視覺功能[4]。目前,弱視的傳統治療方法包括藥物治療、單眼遮蓋法、屈光不正的矯正等,雖然傳統方法均具有一定的治療效果,但副作用較大[5-7]。所以,有效治療弱視的方法成為臨床研究重點。神經可塑性理論是指大腦在接收到視覺信息后,可在原有神經信息基礎上通過對新的信息進行整合,并在重復刺激下建立和鞏固新的神經聯系,形成新的視覺[8-9]。隨著神經可塑性理論的出現,部分學者認為即便在視覺發育后期,即12 歲以后,人類大腦皮層的視覺處理系統仍保留一定的神經可塑性,且該假設得到了動物模型實驗的證實[10-12]。在神經可塑性理論的支持下,視感知覺治療技術應運而生,其主張通過視覺可塑性治療來恢復弱視患者的視覺功能。但現有研究中,關于視感知覺訓練對不同弱視類型和程度的患兒的治療效果尚未揭示。因此,本研究按照弱視類型和程度對弱視患兒進行分類,分別考察了視感知覺訓練對不同患兒的治療效果,以期為臨床中弱視的治療提供新的理論參考。
1 對象和方法
1.1 研究對象
納入2016 年1 月—2018 年1 月唐山市眼科醫院收治的弱視患兒400 例作為研究對象。納入研究的400 例患兒中共包括563 只眼,男性231 例(336只眼),女性169 例(227 只眼),年齡為5~13 歲,平均年齡為(7.69±2.44)歲。根據治療方法不同將患者分為觀察組和對照組,觀察組共205 例患兒,包括294 只眼,平均年齡為(7.65±2.11)歲;對照組共195 例患兒,包括269 只眼,平均年齡為(7.73±2.32)歲。根據眼位和屈光狀態將弱視患兒分為3 種類型[13-14]:屈光不正、屈光參差和斜視。根據國際標準對數視力表測得的矯正視力對患兒進行弱視程度判定:0.6~0.8 為輕度,0.1~0.5 為中度,≤0.1 為重度。具體基線資料如表1 所示,2 組患兒的基線資料均無統計學意義(P>0.05)。本研究已獲得唐山市眼科醫院倫理審查委員會批準。
1.2 診斷標準、納入標準和排除標準
診斷標準:符合《眼科學(第七版)》中弱視的診斷標準[13]。(1)發生在視覺發育期內;(2)存在異常視覺經驗;(3)最佳矯正視力下降;(4)眼部檢查無器質性病變。
納入標準:(1)符合弱視診斷標準[13];(2)患兒無眼部器質性病變;(3)患兒具有較好的溝通能力;(4)患兒病例資料完整且知情同意。
排除標準:(1)患兒伴有精神障礙或交流障礙;(2)伴有其他眼科疾病;(3)病例資料不完整;(4)未簽訂知情同意或中途退出。
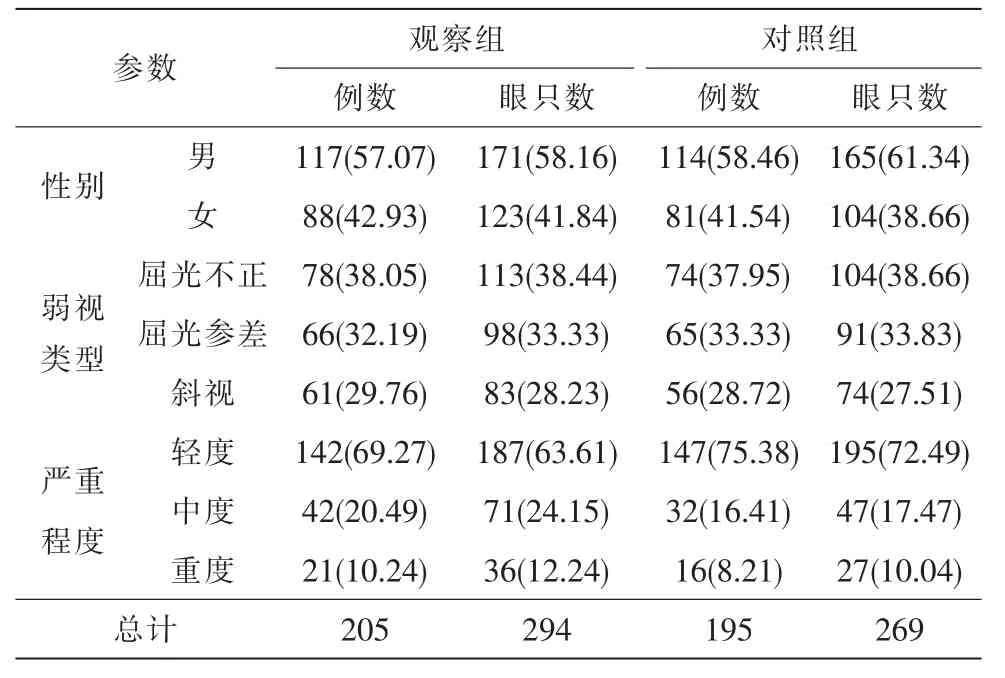
表1 弱視患兒的基線資料[例數(%)]
1.3 治療方法
2 組患兒治療前均接受眼部常規檢查,患兒先采用1%阿托品眼凝膠滴眼散瞳,每日滴3 次,共滴3 d,然后進行驗光檢查屈光狀態。根據患兒情況配戴合適的矯正眼鏡。
對照組:采用遮蓋法進行治療,使用特制的眼罩遮蓋健眼,使其完全避光,每日遮蓋6 h。雙眼均弱視的患兒進行雙眼交替遮蓋,每日分別遮蓋6 h,療程為6 個月。
觀察組:采用視感知覺療法進行治療,患兒配戴偏振眼鏡后應用視感知覺訓練系統進行視功能檢查(國家醫療保健器具工程技術研究中心研制),主要檢查項目共包括4 項內容即對比敏感抑制度(0~4,4為正常)、中心凹抑制(0 表示無抑制,1 表示抑制)、隨機點0 階立體視(0~4,4 為正常)和大范圍靜態2 階立體視(0~100%,100%為正常)。對比敏感抑制度:基于雙眼分視理論,令患者兩眼分別注視不同亮度空間頻率的方塊,根據看到的方塊數來調整亮度,并使患者雙眼達到平衡。該項目中正常者可看到4 個方塊,若小于4 個則說明存在雙眼對比敏感度抑制。中心凹抑制即基于雙眼交互抑制理論,兩眼分別給予F 和L 圖標,然后將兩視標重合,將圖標信號作用于中心凹,若檢查者看到重合后的圖標是E 則說明無中心凹抑制,若看到的F 或L 則說明有中心凹抑制。隨機點0 階立體視即對患兒一只眼給予點狀噪聲信號,另一只給予E 圖標,然后要求患兒指出E朝向。同時加大噪聲信號頻率并記錄相應的隨機點0階立體視級數。該項目主要是檢查精細立體視,小于4 說明精細立體視受損。大范圍靜態2 階立體視即分別對患兒雙眼給予不同空間頻率的波浪圖形信號刺激,然后令患兒判斷波浪凹凸情況。該項目主要是檢查大范圍立體視,小于100%說明大范圍立體視受損。根據患兒的檢查結果分別制定個性化視感知覺訓練方案,患兒訓練時佩戴雙眼分視眼鏡,端坐于屏幕60 cm 處,每次訓練0.5h,間隔2h 后再進行一次訓練,每日共2 次,每周訓練3 d。共訓練6 個月。對患兒父母告知訓練流程及要點,訓練在患兒家中網絡終端進行。每個月定期于眼科復查視力、眼位運動、視感知覺功能檢查,然后根據患兒情況調整視感知覺訓練方案。
1.4 療效評價
對2 組患兒進行療效評價[13],治愈:最佳矯正視力≥0.9;有效:最佳矯正視力提高2 行及以上;無效:最佳矯正視力未提高或僅提高1 行。總有效率為治愈和有效的眼數占總數的百分比。
1.5 統計學方法
使用SPSS Statistics 17.0 軟件對數據進行統計分析。計量資料以平均值±標準差()表示,計量資料采用t 檢驗或單因素方差分析來比較組間的數據差異。計數資料以頻數和百分比表示,χ2檢驗比較組間差異。以P<0.05 為差異具有統計學意義。
2 結果
2.1 觀察組和對照組的總療效比較
治療6 個月后,觀察組的治療總有效率為84.01%,而對照組為71.75%,觀察組治療總有效率顯著高于對照組,差異有統計學意義(χ2=12.405,P=0.002)(表2)。
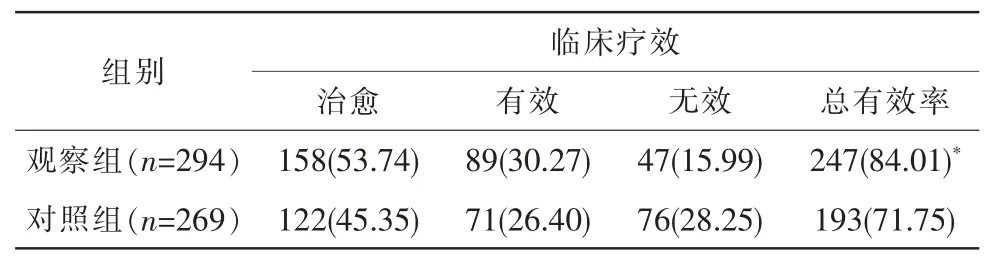
表2 采用不同治療方法的2 組患兒的治療效果[眼只數(%)]
2.2 2 組中不同弱視類型的治療效果
對于3 種不同弱視類型(表3),觀察組屈光不正性弱視的有效率為87.61%,與對照組88.46%比較,差異無統計學意義(χ2=0.046,P=0.977);觀察組屈光參差性治療的有效率(85.71%)高于對照組(70.33%),差異有統計學意義(χ2=6.621,P=0.036);觀察組對斜視性的治療有效率(77.11%)高于對照組(50.00%),差異有統計學意義(χ2=13.546,P=0.001)。
2.3 2 組中不同弱視程度的治療效果
對于3 種不同弱視程度(表4),觀察組對輕度治療的有效率91.98%高于對照組78.97%,差異有統計學意義(χ2=12.906,P=0.002);觀察組對中度治療的有效率77.46%高于對照組55.32%,差異有統計學意義(χ2=7.366,P=0.025);觀察組對重度治療有效率55.56%與對照組48.15%比較,差異無統計學意義(χ2=1.181,P=0.554)。

表3 不同的弱視類型患兒的治療效果
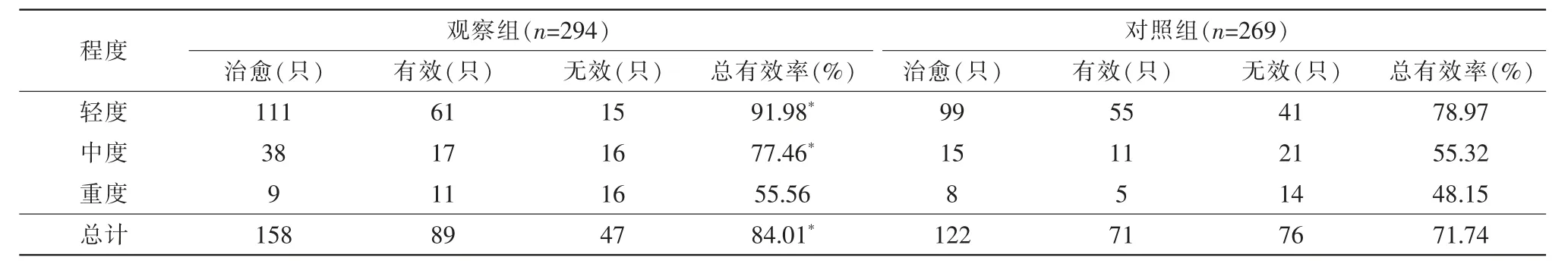
表4 不同的弱視程度患兒的治療效果
3 討論
視感知覺技術[15]是基于雙眼競爭理論、立體視理論、噪聲通道、心理物理學等多種理論提出的。現已證實視感知覺訓練可在提高弱視眼視力的同時改善患者的視覺功能,并且具有相對穩定的治療效果[16]。然而,視感知覺在國內的應用范圍相對狹窄,并且對不同類型和嚴重程度的弱視治療效果尚缺乏研究。
本研究觀察了400 例弱視患兒分別應用視感知覺訓練和遮蓋法治療。進行為期6 個月的治療后效果,發現觀察組的治療總有效率高于對照組。表明與傳統遮蓋法相比,視感知覺訓練的治療效果更好。原因為視感知覺訓練是對不同患兒進行視功能檢查后制定的針對性治療,可使對比敏感度降低的患兒給予抑制眼強刺激來增強敏感度;對中心凹抑制患兒的抑制眼給予附加輪廓信息和差眼強信號,來激活中心凹接受視覺信息的能力,而對立體視受損的患兒給予雙眼刺激信號,提高患兒的視覺中樞過濾干擾信息和處理刺激信息的能力。郭長峰等[17]采用視感知覺療法聯合視覺調節功能訓練治療弱視患兒半年后的有效率為89.13%。趙靜等[18]應用遮蓋療法治療屈光不正弱視患兒的有效率為76.32%。
本研究發現2 種治療方法對屈光不正性弱視的治療有效率最高,其次為屈光參差性弱視,對斜視性弱視的治療有效率最低。表明視感知覺訓練和遮蓋法對于屈光不正的治療效果最佳,而對斜視的治療效果最差,提示弱視的臨床治療中應著重開發屈光參差和斜視類型的新的治療手段。另外,2 組屈光不正的患兒的有效率無顯著差異,提示在臨床治療中可根據醫院和患者的具體情況選擇上述2 種治療方式。然而,觀察組屈光參差和斜視患兒的有效率顯著高于對照組。說明應用視感知覺訓練與傳統治療相比具有更好的治療效果。
對于不同弱視程度的治療效果,發現2 種方法對輕度弱視療效最高,其次為中度,對重度的治療有效率最低。表明治療效果與疾病的嚴重程度有關,療效隨著疾病程度的升高而降低。此外,觀察組輕度和中度弱視患兒的有效率高于對照組,而2 組重度患兒的有效率之間無顯著差異。說明視感知覺訓練療法雖然可以通過個體化治療來改善弱視患兒的視覺功能,然而,其僅對于輕、中度患兒具有良好的療效,而對重度弱視患兒療效欠佳。推測重度弱視患者除了弱視眼視覺功能損傷之外,可能涉及健眼視覺功能的部分損傷、雙眼視關系失衡、視覺通路的受損、神經電生理功能受損等因素有關[19]。另外,郭長峰等[17]采用視感知覺訓練治療近視性弱視,發現該法不僅可以有效治療近視性弱視,而且治療1 年時的球鏡增加程度低于傳統弱視治療法。而本研究中也未發現視感知覺訓練導致患兒近視程度增加的病例。其原因主要是由于視感知覺訓練是一種基于患兒弱視類型和特征制定的個性化方案,訓練時要求保持距屏幕60 cm 以上,嚴格控制訓練時間,并不會增加患兒用眼負擔。
綜上所述,視感知覺訓練療法治療弱視的療效優于遮蓋法,尤其對屈光參差和斜視類型以及輕中度的弱視患兒具有更好的治療效果,值得臨床推廣。

