1例腎上腺皮質嗜酸細胞腺瘤患者的影像學特征
張琳琳
(河北省人民醫院 河北 石家莊 050000)
腎上腺皮質嗜酸細胞腺瘤(adrenocortical oncocytoma,ACO)好發于成年人,無性別差,絕大部分為無功能腺瘤,部分伴發內分泌紊亂,主要表現為皮質醇水平提高、性激素異常等[1]。腎上腺皮質嗜酸細胞腺瘤的發病率極低,國內外相關文獻較少[2]。大多數患者因為臨床癥狀不典型,常于體格檢查或因一些非特異性癥狀被偶然發現,部分患者出現腹部包塊、女性男性化、腹痛等癥狀。我院于2017年11月收治1例,現將該例患者的影像學特征報告如下。
1 臨床資料
患者,男,36歲,主因體檢超聲發現左側腎上腺占位入院,無頭痛、心悸、大汗,無滿月臉、水牛背、向心性肥胖,無皮膚痤瘡。查體無明顯異常;既往高血壓2年,最高166/90mmHg,未服用任何藥物,現血壓為150/82mmHg。實驗室檢查:血漿皮質醇測定8.53ug/dL、血漿腎素活性967pg/mL/h、血管緊張素Ⅱ84.020pg/mL、醛固酮107.400pg/mL、皮質醇(尿)106.63mIU/mL、血鈉140mmol/L、血鉀5.0mmol/L。
2 影像學檢查
腎上腺MRI平掃及增強,左側腎上腺區見一類圓形異常信號影,以T1WI等T2WI等/稍高及DWI高信號為主(圖1~3),信號不均勻,其內散在多發小斑片狀T2WI高信號影,T1WI反向位較同相位信號無明顯減低,病變邊界清楚,邊緣較光整,約5.9×5.6×5.6cm大小,增強掃描動脈無明顯強化,靜脈期及延遲期呈漸進性中度強化(圖4)。
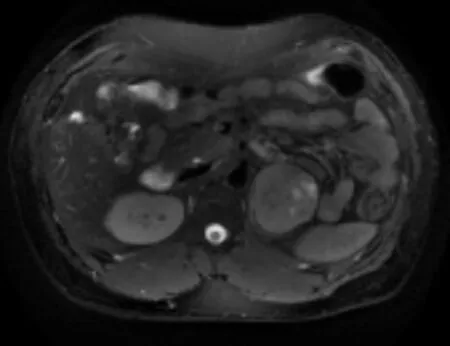
圖 1
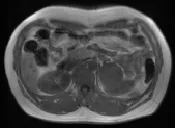
圖 2
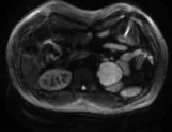
圖3
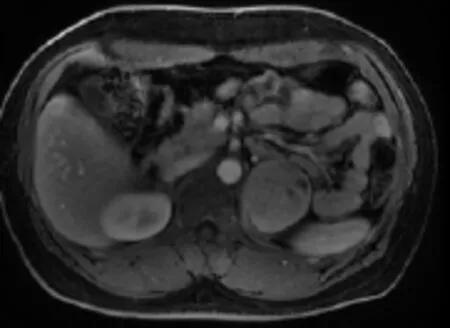
圖4
3 病理診斷
患者行腹腔鏡左側腎上腺腫物切除術治療,術中左腎上腺上極可見一金黃色腫物,約為6.0×5.0×4.0cm大小,為囊實性結構,表層無血管,有完整包膜,和鄰近組織無粘連。游離病灶時患者生命體征無明顯變化,腫瘤徹底切除。術后病理診斷為(左腎上腺腫瘤)腎上腺皮質嗜酸細胞腺瘤,局部增生活躍。
4 討論
腎上腺皮質腫瘤是一種較為常見的疾病,嗜酸細胞瘤亦較常見,其可發生在腎臟、唾液腺、甲狀腺、垂體、胸腺等許多器官[3],但發生在腎上腺皮質的嗜酸細胞瘤極少見。腎上腺皮質嗜酸細胞腺瘤多發于左側,患者年齡主要集中在27~70歲之間,中位年齡約為45歲。以無功能瘤居多,但有惡性的傾向,部分存在內分泌功能異常,因此腎上腺皮質嗜酸細胞腺瘤往往于體檢意外檢出,或因腫瘤體積較大出現腹痛、腹脹等癥狀時方被發現[4]。腎上腺皮質嗜酸細胞腺瘤以成人為主,女性多于男性,因缺乏特異性臨床癥狀及體征,無特定生化檢查依據,無特征性影像學表現,因此術前很難做出準確的定性診斷,往往誤診為其他腫瘤性病變。
腎上腺皮質嗜酸細胞腺瘤一種具有潛在惡性的良性腫瘤,其診斷主要依據病理學檢查,其良惡性判斷標準參見Bisceglia[5]等提出的嗜酸細胞瘤病理分類標準。主要標準:有絲分裂相>5分裂相/50高倍視野、非典型有絲分裂、靜脈浸潤;次要標準:腫瘤直徑>10cm和(或)質量>200g、組織壞死、包膜浸潤、血竇浸潤;判斷標準:主要及次要標準均不符合者可視為良性,當符合1個或更多次要標準視為具有惡性傾向,當存在1個或更多的主要標準視為惡性。
腎上腺皮質嗜酸細胞腺瘤影像學表現無明顯特異性,大多包膜完整,呈非浸潤性生長,CT平掃時多為等偏低密度,增強掃描呈明顯強化、漸進性并延遲強化,中央星型瘢痕為其特征性表現,但較少見,而多見有分隔及壞死囊變;MRI表現為T1WI稍等信號、T2WI稍高信號,增強掃描與CT表現類似。
腎上腺皮質嗜酸細胞腺瘤的診斷,通常需要和以下幾種腎上腺腫瘤進行鑒別診斷。(1)腎上腺嗜鉻細胞瘤:具有典型的臨床表現及生化異常改變,CT表現為較大圓形或橢圓形腫塊,直徑常為3~5cm,較大腫瘤常密度不均勻,增強掃描實性部分明顯強化。(2)腎上腺腺瘤:多有相應的臨床表現及生化改變,CT表現為圓形或橢圓形腫塊,邊緣光滑,由于富含脂質而密度較低,可類似于水,增強掃描腫塊強化且廓清迅速;MRI化學位移反向位檢查信號強度常明顯下降。(3)腎上腺轉移瘤:患者有腫瘤病史,且可同時累及雙側腎上腺,極少造成腎上腺功能改變。病灶形態不一,MRI化學位移反向位檢查信號無明顯改變,增強掃描呈均一或不均一強化。
腎上腺皮質嗜酸細胞腺瘤的治療以手術切除為主,MRI提示病癥邊際清晰且與鄰近組織無粘連的情況下,可行腹腔鏡切除手術治療,若病理診斷提示惡性,則還需聯合放療或化療,且術后應加強隨訪。本例患者經手術治療后,病情得到控制,血壓穩定。
總之,腎上腺皮質嗜酸細胞腺瘤的影像學表現缺乏特異性,在較大病灶中,瘢痕組織的延遲強化,以及鄰近組織的包膜強化對該病的診斷與鑒別診斷具有一定的指導意義,病理檢查是該病確診的金標準[6]。

