MRI在橋小腦角區腫瘤患者病情診斷中的應用及其臨床價值分析
張敏 張海青
橋小腦角(cerebellopontine angle,CPA)區位于后顱窩前外側,由橋腦外緣、小腦半球前側外緣組成,形狀大體為一個錐形立體三角形[1]。該區空間狹小,但卻集中了腦部多處重要神經,包括三叉神經、聽神經、面神經、小腦前上動脈等,對人體來說十分重要[2]。CPA區是顱內腫瘤常見多發部位之一,7%~13%的顱內腫瘤位于該區,且腫瘤種類較多,來源多樣,比較常見的有三叉神經瘤、腦膜瘤、蛛網膜囊腫、膽脂瘤及聽神經瘤等,由于腫瘤種類較多且特征性不明顯,造成臨床診斷困難[3]。近幾年研究顯示,核磁共振成像(MRI)在CPA區腫瘤患者病情診斷中準確性較高,可準確判斷腫瘤位置,為臨床診斷提供可靠依據。本文選取本院收治的CPA區腫瘤患者80例進行MRI診斷價值研究,現報道如下。
1 資料與方法
1.1 一般資料 選取2016年3月-2018年3月本院收治的CPA區腫瘤患者80例。納入標準:患者均符合CPA區腫瘤的診斷標準,且有頭暈頭疼、耳鳴、聽力下降、復視、面部麻木疼痛及走路不穩等臨床癥狀。排除標準:嚴重心腦血管疾病患者或肺腎功能障礙者;精神障礙和認知障礙者;妊娠期或哺乳期女性。其中男39例,女41例;年齡23~84歲,平均(54.8±6.1)歲;經臨床病理學證實,三叉神經瘤10例(12.5%)、腦膜瘤16例(20.0%)、膽脂瘤12例(15.0%)、蛛網膜囊腫12例(15.0%)、聽神經瘤30例(37.5%)。患者均知情同意本研究,且經過醫院倫理委員會批準。
1.2 方法 患者均進行CT和MRI診斷檢查。(1)CT診斷:采用Siemens 16層螺旋CT機進行掃描,掃描條件為高分辨率,患者均行增強前后軸位CT掃描,且進行橫斷面連續掃描,掃描角度一般為0°或向側面傾斜20°,層厚度和間距均為4~10 mm,成像呈冠狀面重建成像。部分患者進行造影檢查,造影劑選擇歐乃派克(0mnipaque)0.2 mL/kg[4]。(2)MRI診斷:采用GE Signa1.5T超導核磁共振進行掃描,患者均進行MRI平掃,36例患者進行增強掃描。MRI常規軸位掃描,頭部正交線圈,層厚6 mm,層間隔2 mm,矩陣256×256,NEX=3。分別行快速自旋回波(FSE)T2WI(TR 2000 ms TE 90 ms)和自旋回波(SE)T1WI(TR 350~500 ms,TE I5 ms)[5]。成像層面方位:平掃使用矢狀位T1WI,橫軸位T2WI、T2WI、FLAIR、DWI序列及冠狀位T2WI壓脂序列;Gd-DTPA增強掃描使用橫軸位、冠狀位和矢狀位T1WI,Gd-DTPA劑量標準為0.1 mg/kg[6]。
1.3 觀察指標及判定標準 (1)比較CT、MRI對腫瘤的檢出情況,CPA區腫瘤包括三叉神經瘤、蛛網膜囊腫、腦膜瘤、膽脂瘤及聽神經瘤,并將檢出率與臨床病理學診斷結果相比較。(2)分析腫瘤患者MRI特征性表現,包括腫瘤在腦腔內的位置、囊變、內聽道擴張、周圍蛛網膜下腔擴張、DWI高信號、跨中后顱窩、幕上腦室積水情況。(3)比較患者及家屬對CT、MRI診斷結果的滿意情況,包括滿意、基本滿意、不滿意,總滿意=滿意+基本滿意。
1.4 統計學處理 使用SPSS 18.0軟件對所得數據進行統計分析,計數資料以率(%)表示,比較采用字2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 CT、MRI對腫瘤的檢出情況比較 MRI對三叉神經瘤、腦膜瘤、蛛網膜囊腫、膽脂瘤及聽神經瘤的檢出率均顯著高于CT,但比較差異均無統計學意義(P>0.05),且MRI與臨床病理學診斷結果符合率高。見表1。
2.2 腫瘤患者MRI特征性表現分析 三叉神經瘤的MRI特征為囊變、跨中后顱窩、幕上腦室積水;腦膜瘤MRI特征為內聽道擴張、周圍蛛網膜下腔擴張、DWI高信號、跨中后顱窩、幕上腦室積水;膽脂瘤MRI特征為囊變、DWI高信號、跨中后顱窩;蛛網膜囊腫MRI特征為囊變;聽神經瘤MRI特征為囊變、內聽道擴張、周圍蛛網膜下腔擴張、幕上腦室積水。見表2。
2.3 患者及家屬對兩種診斷方式的滿意情況比較 患者及其家屬對MRI診斷結果的總滿意度顯著優于CT,比較差異有統計學意義(P<0.05)。見表3。
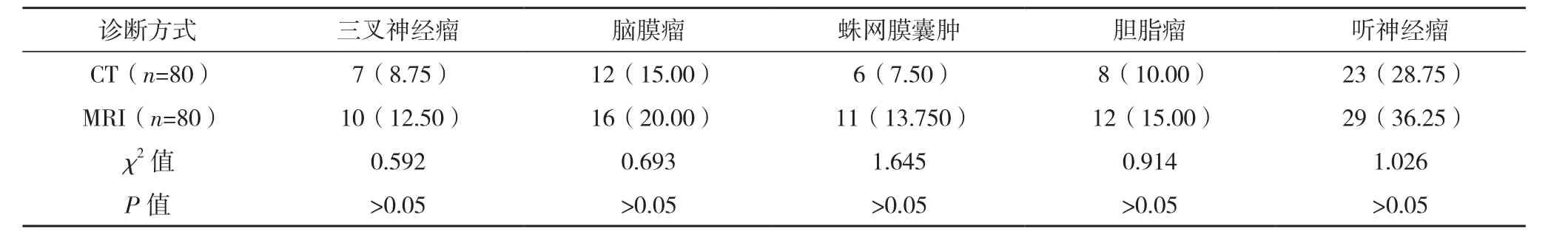
表1 CT、MRI對腫瘤的檢出情況比較 例(%)
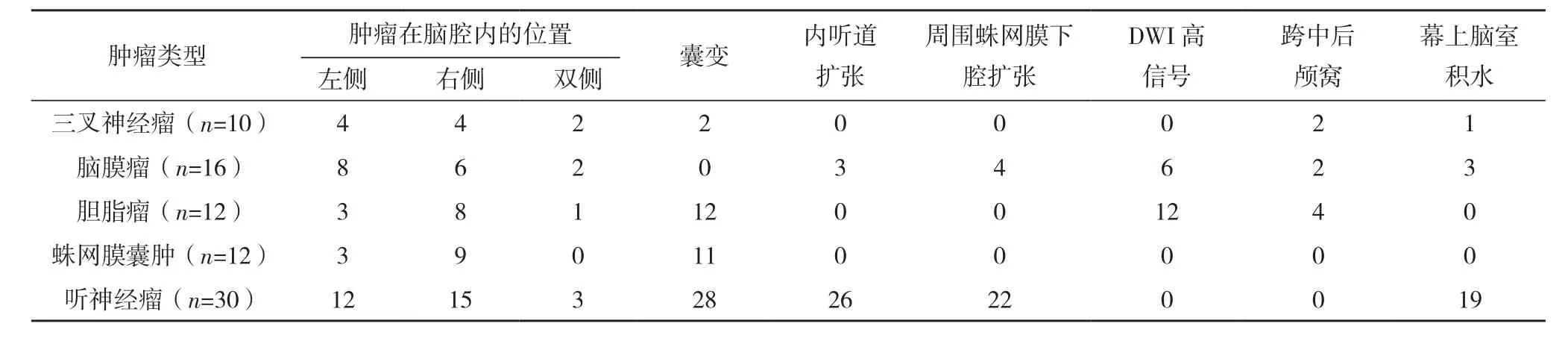
表2 腫瘤患者MRI特征性表現分析 例
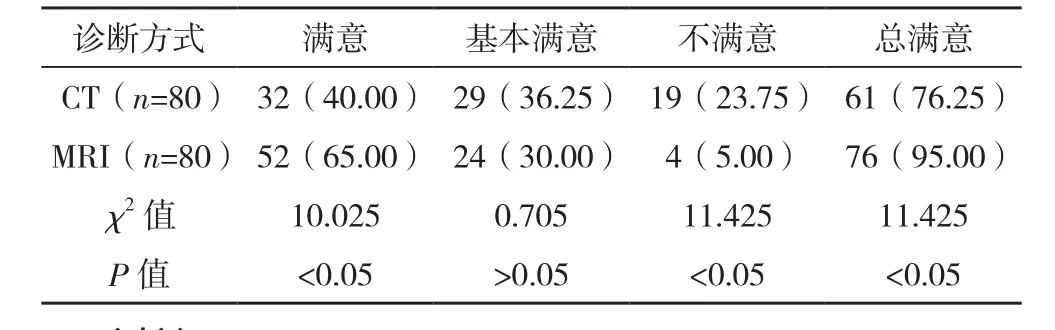
表3 患者及家屬對兩種診斷方式的滿意情況 例(%)
3 討論
人體腦部的CPA區為一個不規則的立體間隙,由橋腦外緣、小腦半球前側外緣組成,上方為小腦幕,下方為腦橋臂[7]。此處為人體顱內腫瘤多發區,臨床上將CPA區腫瘤分為兩類:腦外腫瘤和腦內腫瘤,以腦外腫瘤最為常見。腫瘤多發于腦池內,有的起源于周邊鄰近組織后入侵CPA,有良、惡性腫瘤之分,良性腫瘤較為常見[8]。CPA區常見的腫瘤有三叉神經瘤、膽脂瘤、腦膜瘤、蛛網膜囊腫以及聽神經瘤等,除此之外,還有轉移瘤、室管膜瘤在該區不常見[9]。準確檢出腫瘤,鑒別腫瘤位置是臨床采取有效治療措施的前提,本研究結果顯示,MRI對三叉神經瘤、腦膜瘤、蛛網膜囊腫、膽脂瘤及聽神經瘤的檢出率均高于CT,但比較差異均無統計學意義(P>0.05),且MRI與臨床病理學診斷結果符合率高。分析原因,可能與本研究納入的樣本量過少有關。
不同腫瘤的形態特征有很大的不同,影像學表現也不同。聽神經瘤是CPA區最為常見的腫瘤,多生長于內聽道口,生長過程中會沿神經向內聽道和CPA生長,因阻力較小、內聽道擴大,所以較易擴散,內聽道擴大可以作為準確判斷聽神經瘤的重要依據,90%的聽神經瘤患者都會出現內聽道擴大的癥狀[10],本研究顯示亦如此。CT掃描聽神經瘤和三叉神經瘤的表現較為相似,區別不大,本研究中CT診斷聽神經瘤患者23例,而實際病理學確診30例。MRI掃描表現聽神經腫瘤病變一側第Ⅶ、Ⅷ神經束與健側相比變粗,平掃腫瘤會呈現等、低或混合密度,T1WI腫瘤常呈低信號,T2WI呈高信號,信號表現不均勻,腫瘤內常見囊變表現為長T1、長T2信號,本組聽神經瘤囊變率為93.3%(28/30),增強掃描時會呈現均勻、不均勻或環形強化,實體部分強化明顯,腫瘤周圍會發生輕微程度的水腫[11]。
腦膜瘤在CPA區的發病率次于聽神經瘤,該類腫瘤多起源于蛛網膜的內皮細胞,可發生于CPA區的各個部位,尤其是蛛網膜顆粒與蛛網膜緘毛豐富之處[12]。該區的腦膜瘤占整個顱內腦膜瘤的8%~14%,緊貼硬腦膜,跨中后顱窩向幕上生長,中年女性群體患該瘤的概率較高。腦膜瘤的瘤基底寬,血供較為豐富,CT平掃多為等密度或稍高密度,增強掃描后呈現均勻強化。MRI在T1WI呈現等信號或信號較低,在T2WI上呈現高信號,DWI常呈現較高信號,但不如聽神經瘤高。掃描增強后信號均呈現明顯強化,出現“腦膜尾征”[13]。以往有研究報道,CPA區的神經鞘瘤可能會誤診成腦膜瘤,根據有無相鄰顳骨局部骨可區分兩者,本次研究中,3例患者腦膜瘤長入了內聽道導致內聽道擴大。
膽脂瘤在醫學上又稱為表皮樣囊腫、珍珠瘤,占原發性顱內腫瘤的1%~3%,為顱內常見的外胚層組織腫瘤,多發生于CPA區前中部,包括第四腦室、鞍上池等,發病人群多為青壯年人群[14]。腫瘤多呈囊性,周圍無明顯水腫,呈現匐行性生長,沿附近蛛網膜下腔蔓延,在腦池形成塑形,本研究中患者膽脂瘤均為囊性。膽脂瘤生長相對較慢,后期癥狀明顯,腫瘤發現時體積已經很大[15]。CT掃描值在0~20,呈現均勻或不均勻的低密度改變,在T1WI上信號較低,在T2WI上信號較高,增強掃描強化不明顯。MRI掃描特點仍為T1WI信號較低且不均勻,T2WI信號高且與腦脊液相似,腫瘤形態不規則但邊界清晰,沿蛛網膜下腔擴展病變,范圍較大,無腦積水[16]。
三叉神經瘤起源于神經鞘膜,跨越中、后顱窩,沿三叉神經路徑生長,多為啞鈴狀,是顱內比較少見的腫瘤,約占顱內腫瘤的0.28%,半月節的腫瘤大多數沿著神經根生長,擴展至后顱窩,成為跨顱窩腫瘤,該處腫瘤易發生囊變;神經根處腫瘤位于后顱窩,成為CPA腫瘤[17]。三叉神經腫瘤會使病變部位一側的卵圓孔擴大,還可引起同側咀嚼肌發生萎縮。CT掃描會顯示巖骨尖有破壞而不引起內聽道破壞。MRI掃描顯示三叉神經瘤沿顱中窩生長或跨顱窩生長,多位于顱窩下緣至CPA區,T1WI呈現低或低、等混雜信號,T2WI呈現高信號,腫瘤部分囊變,囊內信號與腦脊液信號一致,掃描增強時信號明顯強化,囊性病變呈現環形強化,囊內無強化[18]。
蛛網膜囊腫屬于常見的顱內先天性蛛網膜內病變,里面填充腦脊液,臨床研究證明蛛網膜囊腫的發病機理為發育中的蛛網膜發生開裂,或者是在憩室形成或外側裂形成時蛛網膜和腦膜合成不成功,引起囊腫,后天原因多為外傷、腦膜炎、乳突炎或者是蛛網膜出血引起網膜粘連,引發囊腫[19]。該囊腫病變不與腦室相通,約一半以上的蛛網膜囊腫位于人體中顱窩、顳葉前方。囊腫的囊液多清亮,蛛網膜細胞呈扁平形態,無上皮層及膠質。MRI影像學表現為邊緣清晰,形態明顯的腦外囊腫,所有信號序列與腦脊液一致,但有時因細胞出血或含蛋白量高而造成信號混亂。囊腫內部無結構,靠近腦實質發生移位,鄰近顱骨發生扇形改變[20]。MRI檢查腫瘤的特征表現包括囊變、內聽道擴張、周圍蛛網膜下腔擴張、DWI高信號、跨中后顱窩、幕上腦室積水等情況,且表現明顯,本次納入患者MRI檢測特征:三叉神經瘤的MRI特征為囊變、跨中后顱窩、幕上腦室積水;腦膜瘤MRI特征為內聽道擴張、周圍蛛網膜下腔擴張、DWI高信號、跨中后顱窩、幕上腦室積水;膽脂瘤MRI特征為囊變、DWI高信號、跨中后顱窩;蛛網膜囊腫MRI特征為囊變;聽神經瘤MRI特征為囊變、內聽道擴張、周圍蛛網膜下腔擴張、幕上腦室積水。且患者及其家屬對MRI診斷的總滿意度顯著優于CT,比較差異有統計學意義(P<0.05)。說明MRI診斷檢查效果良好,得到醫療人員、患者及家屬的一致好評,臨床實用價值極高。
綜上所述,MRI腫瘤影像學表現特征性高,可準確顯示人體CPA區腫瘤的位置、信號、形態及邊界等,腫瘤檢出率高,漏檢率低,有效提高了臨床診斷的準確性,值得臨床進一步應用推廣。

