耳穴埋籽改善郁病患者睡眠的應用效果
羅添云 于 林 伍遠菲 吳升偉 魏福銀
廣州醫科大學附屬腦科醫院中醫科,廣東廣州 510370
抑郁性失眠癥屬中醫“郁病”“不寐”“情懷郁結”范疇,早在我國古代,中醫已對“抑郁性失眠癥”有所認識[1]。受人文環境影響,近年抑郁性失眠癥的中醫理論、經典療法,逐漸受到研究者關注。查閱文獻發現,不乏抑郁性失眠癥的病因病機、針灸療法以及藥物內服的臨床研究[2-4],而有關耳穴埋籽或其他外治療法的臨床研究鮮有報道。為此,我院開展本研究,旨在探討耳穴埋籽治療抑郁性失眠癥的臨床療效,為補充抑郁性失眠癥的理論認識、豐富抑郁性失眠癥的治療內容。
1 資料與方法
1.1 一般資料
本研究經我院倫理學委員會批準,選取2016年7月~2017年12月廣州市惠愛醫院新診斷抑郁性失眠癥患者80例,按隨機數字表法分為觀察組和對照組,每組40例。觀察組男16例,女24例;工作狀況:在崗17例,非在崗23例;年齡21~41歲,平均(31.2±6.7)歲;病程3~28個月,平均(7.15±2.06)個月。對照組男15例,女25例;工作狀況:在崗16例,非在崗24例;年齡20~43歲,平均(33.0±7.0)歲;病程3~29個月,平均(7.64±2.41)個月。兩組患者一般資料比較,差異無統計學意義(P>0.05)。
1.2 診斷標準
參照中華醫學會精神病學分會制定的《中國精神障礙分類與診斷標準第三版(精神障礙分類)》中抑郁癥的診斷標準。抑郁性失眠癥的診斷標準:(1)以心境低落為主,并至少符合下列4項中的2項:①興趣喪失、無愉快感;②精力減退或疲乏感;③精神運動性遲滯或激越;④自我評價過低、自責,或有內疚感;⑤聯想困難或自覺思考能力下降;⑥反復出現想死的念頭或有自殺、自傷的行為;⑦食欲降低或體重明顯減輕;⑧性欲減退;(2)符合睡眠障礙,如失眠、早醒,或睡眠過多[5]。
1.3 病例入選標準
1.3.1 納入標準 年齡18~64歲;符合上述診斷標準;具有完整病歷資料;知情并簽署知情同意書;近期未參與過其他臨床研究。
1.3.2 排除標準 重癥肌無力患者;丙烯酸過敏史者;妊娠或哺乳期婦女;睡眠呼吸暫停綜合癥患者;酒精和(或)精神藥品成癮者;外耳以及中耳潰瘍者;嚴重呼吸困難或胸部疾病患者;近2周使用過抗精神病藥物;心、肝以及腎等重要器官功能不全。
1.3.3 其他標準 符合脫落、剔除、終止、中止和退出標準。
1.4 治療方法
對照組給予5mg扎來普隆(上海長城藥業有限公司,H20050305)睡前服用,1次/d,連用5d為1個療程,每使用1個療程后停藥2d,依此類推,連續服用3個療程。觀察組在此基礎上給予耳穴埋籽治療,1次/d,連續治療19d,具體操作步驟如下:取枕二穴、神門為主穴,心脾兩虛者取心、脾穴為配穴,肝郁化火者取肝、心穴為配穴,脾胃不和取肝、脾、胃穴為配穴。作業部位常規消毒,王不留行籽使用75%乙醇浸泡消毒;用小方塊膠布將王不留行籽貼于枕二穴,依次給予捏法、揉法以及搓法,其余各個穴位主次順序按上述步驟處理。
1.5 觀察指標與方法
基線期及治療后采用匹茲堡睡眠質量指數(Pittsburgh Sleep Quality Index,PSQI)量表評價研究對象睡眠質量[6]。
基線期及治療后采用漢密爾頓抑郁量表(Hamilton Depression Scale,HAMD)評價研究對象抑郁狀態[7]。
基線期及治療后采用多導睡眠監測儀收集研究對象多導睡眠腦電圖參數,包括睡眠潛伏期(SL)、3、4 期睡眠百分比(S 3/4%)、快動眼睡眠百分比(REM%)、總睡眠時間(TST)[8-9]。
1.6 統計學方法
采用SPSS20.0統計學軟件分析數據,計量資料若呈正態分布,組間比較采用獨立樣本t檢驗,以(±s)形式表示;計數資料采用配對資料卡方檢驗,以(%)形式表示。P<0.05為差異有統計學意義。
2 結果
2.1 基線期及治療后兩組PSQI和HAMD積分比較
基線期,兩組PSQI和HAMD積分比較,差異無統計學意義(P>0.05);治療后,觀察組PSQI和HAMD積分顯著低于對照組,差異具有統計學意義(P<0.05)。兩組治療后的PSQI和HAMD積分低于基線期,差異有統計學意義(P<0.05)。見表1。
表1 基線期及治療后兩組PSQI和HAMD積分比較(±s,分)
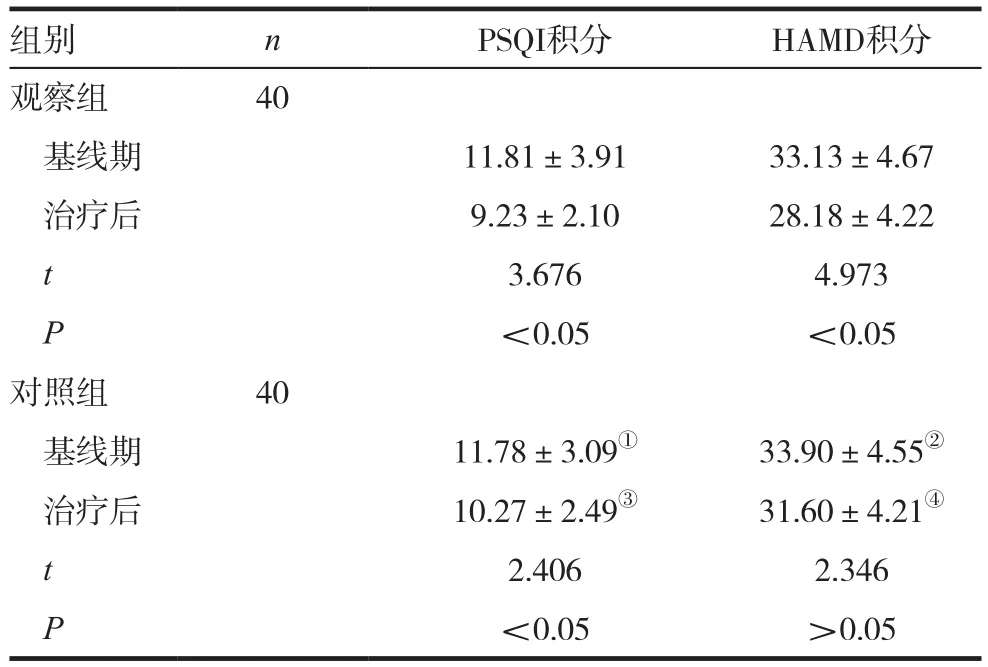
表1 基線期及治療后兩組PSQI和HAMD積分比較(±s,分)
注:與同期觀察組比較,t=0.038①、0.746②,P>0.05;t=2.019③、3.628④,P<0.05
組別 n PSQI積分 HAMD積分觀察組 40基線期 11.81±3.91 33.13±4.67治療后 9.23±2.10 28.18±4.22 t 3.676 4.973 P<0.05 <0.05對照組 40基線期 11.78±3.09① 33.90±4.55②治療后 10.27±2.49③ 31.60±4.21④t 2.406 2.346 P<0.05 >0.05
2.2 基線期及治療后兩組多導睡眠腦電圖參數比較
基線期,兩組SL、S 3/4%、REM%以及TST比較,差異無統計學意義(P>0.05);治療后,兩組S 3/4%以及REM%比較,差異無統計學意義(P>0.05);治療后,觀察組SL顯著低于對照組,觀察組TST顯著高于對照組,差異具有統計學意義(P<0.05)。兩組治療后的SL低于基線期,兩組治療后的TST高于基線期,差異有統計學意義(P<0.05)。見表2。
3 討論
扎來普隆是一種鎮靜催眠藥,其通過增強γ-氨基丁酸對中樞神經系統的抑制作用,從而快速誘導睡眠,同時具有抗焦慮和抗驚厥的作用。藥理研究報道,扎來普隆經胃腸道給藥,半衰期約為1h,不易產生藥物累積,因此沒有宿醉效應[10-12]。扎來普隆已被臨床廣泛用于治療抑郁性失眠癥,本試驗經過多方面考量,最終選用扎來普隆作為常規用藥,與觀察者作對照。
表2 基線期及治療后兩組多導睡眠腦電圖參數比較(±s)
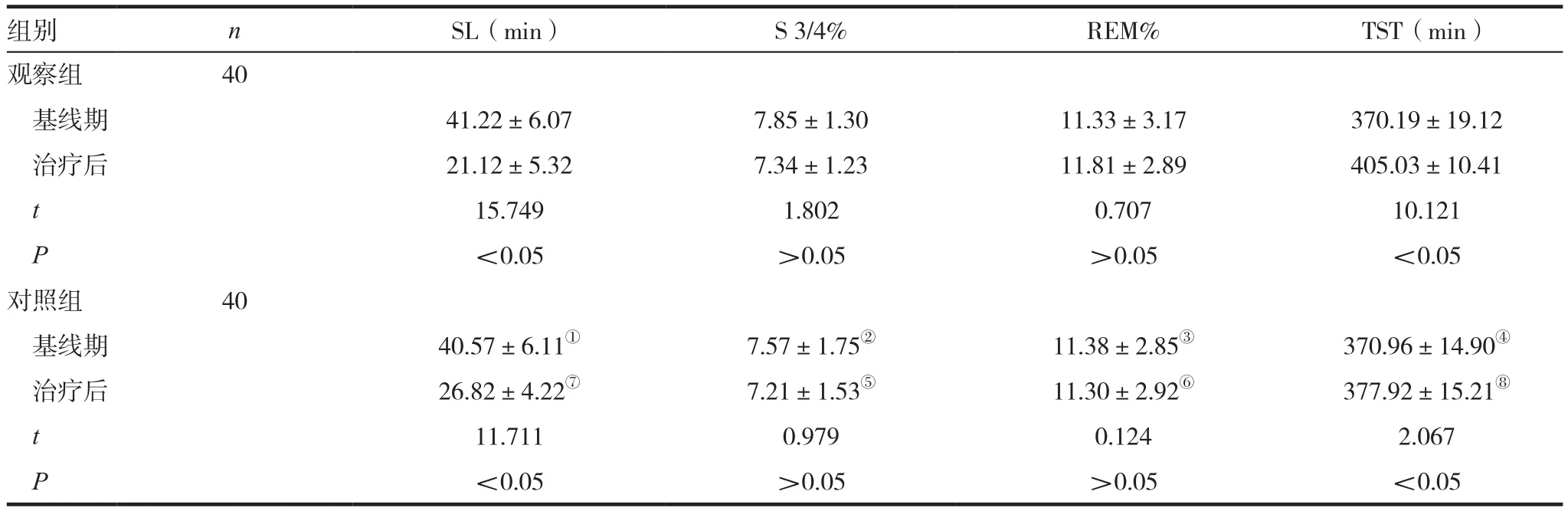
表2 基線期及治療后兩組多導睡眠腦電圖參數比較(±s)
注:與同期觀察組比較,t=0.477①、0.812②、0.074③、0.200④、0.418⑤、0.785⑥,P > 0.05;t=5.308⑦、9.302⑧,#P < 0.05
組別 n SL(min) S 3/4% REM% TST(min)觀察組 40基線期 41.22±6.07 7.85±1.30 11.33±3.17 370.19±19.12治療后 21.12±5.32 7.34±1.23 11.81±2.89 405.03±10.41 t 15.749 1.802 0.707 10.121 P<0.05 >0.05 >0.05 <0.05對照組 40基線期 40.57±6.11① 7.57±1.75② 11.38±2.85③ 370.96±14.90④治療后 26.82±4.22⑦ 7.21±1.53⑤ 11.30±2.92⑥ 377.92±15.21⑧t 11.711 0.979 0.124 2.067 P<0.05 >0.05 >0.05 <0.05
抑郁性失眠癥屬中醫“郁病”“不寐”“情懷郁結”范疇,早在漢魏時期的《靈樞》就有關于該病的病機解析。《靈樞·大惑論》載:“……不得入于陰則陰氣虛,故目不螟矣”。中醫學認為該病與“氣”密切相關,營氣躊脈中,其性柔順,使人目合而寐;衛氣躊脈外,其性標疾滑利,使人目開而痞。營氣衰則衛氣內伐,氣機失暢,諸氣皆滯,樞機失調,衛氣不得入于陰,陰不能斂陽是該病的病機。諸臟氣機郁滯逆亂則郁結,郁結日久,則引發郁病;衛氣不能入陰,則引發不寐[13-15]。
根據中醫理論,耳系宗脈之所聚。耳穴埋籽,取枕二穴、神門為主穴,心脾兩虛者取心、脾穴為配穴,肝郁化火者取肝、心穴為配穴,脾胃不和取肝、脾、胃穴為配穴。枕二穴、交感和神門同屬平性穴,起調和陰陽、寧心安神之效。心脾兩虛者取心、脾穴,起益氣補虛、健脾養胃之效;肝郁化火者取肝、心穴,起清肝瀉火、解郁和胃之效;脾胃不和取肝、脾、胃穴,起調和脾胃,和中理氣之效。
本研究結果印證了上述論證,資料顯示,兩組基線期的HAMD積分比較,差異無統計學意義(P>0.05);觀察組治療后的HAMD積分比對照組低,在統計學上具有意義。提示,耳穴埋籽有效改善抑郁性失眠癥患者抑郁狀態。本研究結果顯示,兩組基線期的PSQI積分比較,在統計學上無意義;觀察組治療后的PSQI積分比對照組低,在統計學上具有意義。提示,耳穴埋籽有效改善抑郁性失眠癥患者睡眠質量。本研究結果顯示,兩組基線期的SL、S 3/4%、REM%以及TST比較,在統計學上沒有意義;兩組治療后的S 3/4%以及REM%比較,在統計學上沒有意義;觀察組治療后的SL比對照組低,觀察組TST比對照組高,在統計學上具有意義。提示,扎來普隆和耳穴埋籽對3、4期睡眠、快動眼睡眠無影響,而具有快速誘導睡眠和增加睡眠時間的作用,二者聯合效果更佳。

