針刺麻醉與氣體麻醉對老年患者術后認知功能障礙及NSE、S-100β蛋白水平變化的影響
劉 智 滕永杰 何慧鑫
(湖南省中醫藥大學第一附屬醫院,長沙,410007)
手術麻醉通常用于外科手術中減少患者的痛楚的手段,其可以通過藥物麻醉、氣體麻醉等方式進行[1]。老年病患者在整個外科手術患者的比例日益增長,由于老年人的生理結構變化造成器官的抵抗力變化,增加了不少的手術風險,其中手術麻醉可以影響手術圍術期并發癥和死亡率[2-3]。全身麻醉作為常用麻醉手段,隨著科技發展,發現全麻藥物可以影響患者中樞神經系統功能,可引發術后認知功能障礙,可以導致腦部生物學永久性改變[4]。中醫學認為人體穴位可以疏通氣血、調節臟腑,針刺麻醉自20世紀50年代運用于臨床后經過半個世紀的發展,得到重要的突破,有著經濟價值高、安全性高、簡單可操作性的特點,視為麻醉手段中不可或缺的一部分[5]。通過針刺麻醉的加入使用,探討針刺麻醉聯合氣體麻醉是否能改善老年患者術后的血清神經元特異性烯醇化酶(NSE)、S-100β蛋白水平及認知功能障礙并發癥。
1 資料與方法
1.1 一般資料 選取2015年1月至2016年9月我院收治與標準相符的手術老年患者99例。進行盲法隨機分為觀察組(n=50)和對照組(n=49)。觀察組中男24例,女26例,年齡62~79歲,平均年齡(68.87±12.31)歲,平均體重(55.87±7.85)kg,其中行脛骨骨折固定術16例,行全髖關節置換術15例,行股骨內固定術11例,行腫瘤切除術8例。對照組中男25例,女24例,年齡62~79歲,平均年齡(67.94±10.20)歲,平均體重(54.78±3.41)kg,其中行脛骨骨折固定術18例,行全髖關節置換術12例,行股骨內固定術10例,行腫瘤切除術9例。2組一般資料比較,差異無統計學意義(P>0.05),具有可比性。見表1。本研究已經獲得本院倫理委員會批準(倫理審批號:HN-LL-LW-2015006),并與患者簽署知情同意書。
1.2 診斷標準 智力評分;簡易精神評分。
1.3 納入標準 年齡在60歲以上;非心臟類手術;智力正常評分25分以上;術前簡易精神狀態檢查簡易智能量表(Mini-mental State Examination,MMSE)評分對應文化程度:小學≥20分,中學≥22分,大學≥24分;愿意配合完成認知功能測試。
1.4 排除標準 自身存在精神、心理疾病;自身存在中樞神經疾病患者;嚴重心腦血管疾病;嚴重肝腎功能不全異常患者;對乙醇、藥物產生依賴性。
1.5 脫落與剔除標準 術前不按要求準備;術前有其他并發癥并用其他藥物者剔除。
1.6 治療方法 患者術前常規禁飲禁食,無術前用藥,入手術室后對心率、血壓、心電圖、血氧飽和度等指標進行常規監測。觀察組:麻醉前先針刺,針刺行捻轉手法取穴:百會、內關、足三里、三陰交,得氣后接XS-998B06型電針儀(南京小松醫療儀器研究所),波型設置為疏密波,4~20 Hz,刺激強度適應患者耐受,5 mA峰電流。20 min后開始全身麻醉誘導,靜脈注射含0.05 mg/kg咪達唑侖、1.5 mg/kg異丙酚、4 μg/kg芬太尼、0.1 mg/kg維庫溴胺,插入氣管導管后行機械通氣,術中維持8~10 mL/kg潮氣量,保持患者呼吸頻率維持10~12次/min。全身麻醉誘導成功后持續監測血壓,并吸入2%七氟烷維持麻醉。同時針刺在氣管插管后電刺激強度逐步加大至7 mA,針刺維持至手術結束。對照組:全身麻醉誘導后吸入2%七氟烷維持麻醉,術中監測患者動脈血壓,皮膚縫合時結束吸七氯烷。
1.7 觀察指標
1.7.1 手術前后認知功能評價 運用MMSE進行評價,對定向力、注意力與計算能力、語言能力和即刻記憶4個方面的測評,滿分30分,與手術前比較降低2分則為認知功能下降,以低于23分作為認知功能障礙(Postoperative Cognitive Deficit,POCD)判定標準。評價手術前24 h和術后1 h、術后24 h的認知能力。
1.7.2 手術前后血清NSE和S-100β蛋白水平 用酶聯免疫吸附法測定手術前24 h、手術結束時、手術24 h后抽取靜脈血,離心取上清置于-20 ℃冷凍保存,血清S-100β蛋白水平,試劑盒購于abcam。用電化學發光免疫分析技術測定手術開始前、手術結束時、手術1 d和手術2 d后NSE濃度,試劑盒購于Roche公司。
2 結果
2.1 手術前后認知功能變化 觀察組與對照組在術前24 h MMSE評分比較,差異無統計學意義(P>0.05)。2組術后醒來1 h內MMSE評分與術前24 h比較,均顯著性降低(P<0.05)。觀察組在術后醒來1 h和24 h MMSE評分顯著高于對照組(P<0.05)。見表2。
表1 2組一般資料比較
表2 2組各時間點MMSE評分比較分)
注:與術前24 h比較,*P<0.05;與對照組比較,△P<0.05
2.2 手術前后NSE和S-100β蛋白水平變化 觀察組與對照組在術前NSE和S-100β蛋白含量比較,差異無統計學意義(P>0.05)。與術前24 h比較,2組在手術結束時NSE和S-100β蛋白含量顯著升高(P<0.05)。與對照組比較,觀察組在手術結束時和術后24 h的NSE和S-100β蛋白含量顯著下降(P<0.05)。見表3。
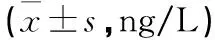
表3 2組各時間點血清NSE和S-100β蛋白濃度比較
注:與術前24 h比較,*P<0.05;與對照組比較,△P<0.05
2.3 2組認知功能障礙與躁動發生率比較 與對照組比較,觀察組的認知功能障礙發生率(4%)和躁動癥發生率(4%)顯著降低(P<0.05)。見表4。

表4 2組認知功能障礙與躁動癥發生率比較[例(%)]
注:與對照組比較,*P<0.05
3 討論
現在社會老齡化的日益嚴重,隨著生活水平和醫療條件的不斷提高,老年患者也經常需要動用外科手術,其比例也日益增加。高齡患者手術的風險可以帶來圍術期并發癥和死亡的發生率是年輕人手術風險的3倍,其中由手術麻醉帶來大概占據2%的范圍。原因可能是因為隨著年齡增加,老年人的生理學上發生一定緩慢的變化包括細胞的衰老凋亡,進一步導致心、肺、腦等重要器官失代償,增加了手術麻醉期的風險和中樞神經在麻醉過程中的變數[6]。隨著年齡愈發增長,各個器官自身功能能力明顯下降,另一方面組織的形態也發生退化現象,相應的機體應激能力和術后恢復能力呈下降趨勢,伴隨各種慢性疾病(高血壓、冠心病等)的發生率增加,對麻醉的耐受能力變小。老年人在心血管收窄的過程中存在潛在的心肌缺血和血管硬化,神經系統退行性改變,還并存其他多種疾病,這些均是老年人麻醉及外科手術的危險系數大的原因[7]。
POCD作為手術麻醉后常見并發癥或麻醉后遺癥,在老年及大型手術中多發。患者出現術后認知功能障礙,會容易抽象概括能力喪失、計算能力及記憶力減退,嚴重情況下還會導致失認和失用情況發生[8-9]。大腦獲取、記憶、處理信息的過程是認知的功能,當認知障礙的出現時,將會對人們日常生活造成較大影響,同時術后并發癥的增加,會加長患者的住院時間和費用,加大社會的醫療負擔。患者會因此喪失了生活自理能力,人格、社交能力和認知能力及技巧的都發生巨變,對家庭和社會造成一定的經濟負擔。因此,防治麻醉后認知功能障礙,是麻醉科和臨床手術中需要關注的熱點[10-11]。NSE、S-100β蛋白被證實可以預測POCD發生的血清學生化指標,均有可能參與POCD的病理生理過程,是預測POCD的關鍵參數之一。大量NSE在神經細胞受損的情況下能從受損的神經元漏出并釋放至血管中,通過由于麻醉所導致的血-腦脊液屏障受損位置,進入腦脊液和體循環,因此此含量會在血清中激劇增多,NSE含量水平的變化與神經元損傷的程度是正相關關系[12-13]。在神經膠質細胞和施萬細胞中存在一種蛋白-S-100β蛋白,能影響中樞神經系統中神經膠質細胞的生長、增殖和分化,可以維持鈣穩態,對人體大腦學習、記憶起作用。當中樞神經系統細胞損傷時,S-100β蛋白從損傷部位釋放進入腦脊液,再經血-腦脊液屏障進入血液進入人體循環中。因此檢測血清兩者含量水平可以作為腦損傷的診斷指標[14-15]。實驗結果證明,2組在術后NSE、S-100β蛋白在血清中含量都顯著升高,證明麻醉手術過程中會影響中樞神經細胞,對其造成一定影響。
吸入麻醉藥物七氟烷,具有血氣分配系數較小且理化性質穩定、代謝率低、刺激輕微等特定,在臨床中被廣泛應用,屬于常見氣體麻醉藥物。研究表明,七氟烷吸入麻醉誘導具有迅速特性,且不同濃度七氟烷可對缺氧無糖損傷和神經電生理紊亂進行有效改善。但是也有報告認為氣體麻醉可以對神經系統造成損傷,更容易導致認知障礙的發生[16]。自20世紀50年代,針刺麻醉幾乎在各種類型的臨床手術中所采用,經過較多的臨床實踐及實驗研究,臨床麻醉在外科手術中發揮了積極的作用。中醫學認為POCD屬于中醫“健忘”“癡呆”等范疇,認為此病病位在心腦,故治法關注于通絡啟閉、醒神開竅效果。傳統醫家有“病變在腦,首取督脈”之說。本研究穴取百會、內關、足三里和三陰交對患者進行全身麻醉干預,遵循“醒腦開竅針法”的取穴原則,認為抓住督脈之要穴,可以匯集陽氣于腦部,針刺百會可調督脈、醒腦安神、提升陽氣;三陰為足三陰經的交會之處,起到滋補肝腎的作用;內關作為手厥陰經的絡穴,交匯八脈,“心為五臟六腑之大主”,瀉心邪可以起到寧心安神、疏通氣血、調節臟腑作用[17]。針刺麻醉還可以輔助手術鎮痛,減少麻醉藥用量減少麻醉藥不良反應,患者可以迅速蘇醒保持清醒,機體保持動態平衡;最關鍵其能促進腎上腺皮質功能,使機體維持應激狀態,有利于提高手術過程中腦部的供血與供氧,減少了腦部功能的缺血缺氧造成的損傷,有利于對腦的保護作用,可能對認知功能障礙形成干預[18]。實驗結果顯示,與對照組比較,觀察組術后MMSE評分顯著升高,POCD和躁動癥發生率顯著減少。證明針刺麻醉能夠減少麻醉過程對腦部的損傷,保持中樞神經系統穩定和血管的正常運行。
與對照組比較,在手術24 h后,觀察組的頸內靜脈血清NSE、S-100β蛋白濃度顯著降低。證明輔助針刺麻醉可以改善血液循環改善血管,減少神經受損相關因子和神經膠質細胞蛋白的釋放,從而起到修復中樞神經的作用。針刺麻醉聯合氣體麻醉優于單純氣體麻醉,由于老年人神經系統的脆弱性,聯合麻醉能夠減輕麻醉對神經系統的損傷,進一步加快認知功能的修復,降低術后認知功能發生率,具有較好的臨床應用價值。

