補腎健脾通絡方治療老年骨質疏松癥的臨床療效
付文毅 劉德山 高 偉
(山東大學齊魯醫院中醫科,濟南,250012)
原發性骨質疏松多見于年齡超過60歲的老年患者,一項流行病學調查研究顯示我國約有7%[1]的老年人患有此病,主要與該人群代謝功能減弱、運動量減少、性激素水平下降、長時間缺鈣等有關。中醫學認為老年性骨質疏松屬于“骨枯”“骨痹”“痹證”等范疇,古代醫者認為其發病原因的核心是腎虛,《素問·痿論》一書中描述:“腎者水臟,今水不勝火,則骨枯而髓虛,故足不任身,發為骨痿”。此外,脾臟為先后天之本,二臟在生理功能上是相互資助相互影響的,腎水依賴于脾臟的滋養充盈,脾虛則水谷精微匱乏,腎精生化無源,最終致骨萎孱弱無力,因此脾虛乃骨質疏松的間接因素[2-4]。故我們認為治療老年性骨質疏松的關鍵在補腎健脾,本研究利用補腎健脾通絡的中藥方對80例老年骨質疏松患者進行治療觀察,并對其作用機制進行進一步探析。
1 資料與方法
1.1 一般資料 選取于2016年4月至2017年2月前來我院骨科門診及住院部就診的骨質疏松癥患者80例。通過隨機抽取數字法分為觀察和對照組,每組40例,觀察組中男23例,女17例,年齡61~80歲,平均年齡(70.35±16.56)歲;病程6~11年,平均病程(8.51±1.46)年。對照組中男22例,女18例,年齡60~79歲,平均年齡(69.67±15.45)歲;病程6.5~10年,平均病程(8.38±1.41)年。2組患者在年齡、性別、病程等方面比較,差異無統計學意義(P>0.05),具有可比性。
1.2 診斷標準 1)西醫診斷參照《實用骨科學》符合老年原發性骨質疏松癥的診斷標準;2)中醫參照《中醫病癥診斷療效標準》符合痹癥的診斷標準。
1.3 納入標準 1)骨密度檢測陽性患者;2)年齡60~90歲者;3)簽署知情同意書者。
1.4 排除標準 1)由外傷、代謝性疾病等其他疾病引起的骨折或骨質疏松癥患者;2)1個月內接受過其他治療的原發性骨質疏松癥患者;3)合并嚴重肝腎功能障礙的骨質疏松癥患者;4)伴有精神疾病,依從性差的患者。
1.5 脫落與剔除標準 1)中藥過敏者;2)同時參與多個研究項目者;3)不簽署知情同意書者。
1.6 治療方法 對照組患者給予復方氨基酸螯合鈣(維奧生物科技公司,國藥準字J20030087),口服,1粒/次,1次/d;靜脈滴注锝[99Tc]亞甲基二磷酸鹽注射液(成都云克藥業有限公司,國藥準字H20000218)5.5 mg溶于5%葡萄糖注射液中,1次/d。觀察組在對照組的基礎上加用補腎健脾通絡方(免煎顆粒):淫羊藿10 g、熟地黃10 g、骨碎補10 g、黃芪10 g、丹參10 g、葛根15 g、土鱉蟲6 g、煅牡蠣20 g、桂枝6 g,開水沖服,早晚各1次。10 d為1個療程,觀察3個療程。
1.7 觀察指標 1)視覺模擬評分法(VAS)疼痛評分。治療前后采用VAS疼痛評分評估患者的疼痛程度。2)骨密度檢測。治療前后采用骨密度掃描儀(美國GE Hispeed FX/iCT),囑咐患者下肢放置檢測臺上,通過超聲波干式骨密度測量跟骨,測量BMD,自動打印結果用于統計分析。3)骨代謝生化指標。采用全自動生化儀(BM-830,南京貝登醫療股份有限公司)檢測血鈣、血磷、血堿性磷酸酶,觀察骨代謝指標治療前后的變化。4)檢測破骨細胞活性。利用酶聯免疫吸附試驗(ELISA)檢測2組患者治療前后外周血巨噬細胞集落刺激因子(M-CSF)變化,觀察破骨細胞活性。
1.8 療效判定標準 參照《中藥新藥臨床研究指導原則》[2]:1)顯效:主要臨床癥狀消失,且骨密度增加;2)有效:主要臨床癥狀緩解,且骨密度無增加;3)無效:臨床癥狀和骨密度均無明顯改變。
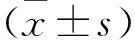
2 結果
2.1 2組VAS疼痛評分比較 2組治療前VAS疼痛評分差異無統計學意義[對照組(9.51±2.13)分比觀察組(9.43±1.6)分,P>0.05];治療后2組均降低[對照組(4.36±1.04)分比觀察組(3.14±0.98)分,P<0.05]。
2.2 2組療效比較 觀察組總有效率優于對照組(P<0.05)。見表1。

表1 2組療效比較
2.3 2組骨密度比較 治療前2組BMD差異無統計學意義[對照組(74.15±0.11)mg/cm3比觀察組(73.44±0.12)mg/cm3,P>0.05];治療后2組均升高[對照組(76.51±0.04)mg/cm3比觀察組(77.59±0.08)mg/cm3],觀察組優于對照組(P<0.05)。
2.4 2組骨代謝生化指標比較 治療前血鈣、血磷、血堿性磷酸酶差異無統計學意義(P>0.05);治療后2組僅血鈣較治療前升高(P<0.05)且觀察組優于對照組(P<0.05),2組血磷、血堿性磷酸酶差異無統計學意義(P>0.05)。見表2。
2.5 2組M-CSF比較 治療前2組M-CSF差異無統計學意義[對照組(22.24±0.73)mg/L比觀察組(23.01±0.58)mg/L,P>0.05];治療后2組均降低[對照組(15.35±0.33)mg/L比觀察組(6.25±0.18)mg/L],觀察組優于對照組(P<0.05)。
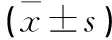
表2 2組骨代謝生化指標比較
注:與本組治療前比較,*P<0.05;與對照組治療后比較,△P<0.05
3 討論
病理研究證實骨質疏松以骨量減少、成骨不足為主要特征,其屬于全身代謝性骨病,老年人是骨質疏松的好發人群,亦導致患者出現骨痛、駝背、甚至骨折等臨床癥狀。中醫認為腎虛是骨質疏松的核心環節,《素問·四時》寫到:“腎主骨生髓”“腎乃藏精之主臟,可主骨生髓,其充在骨”。而《素問·痿論》中亦提到了“骨枯髓減發為骨痿”的觀點。腎精充盈則骨髓生化有源,骨骼則滋養得源而健壯有力。古人認為女子七七、男子八八腎始衰,腎衰則腎精日漸虛少,源頭匱乏致骨骼失養,骨骼日漸枯萎致骨質疏松形成,因此腎虛是老年性骨質疏松的根本[5-9]。我國研究人員對骨質疏松的發病率與不同中醫證型進行數據挖掘分析,結果顯示腎虛與骨質疏松的發生發展具有明顯一致性,近90%骨質疏松的老年患者有眩暈、耳鳴、腰膝酸軟等腎虛臨床表現,因此以益腎為切入點治療老年性骨質疏松已然成為醫家共識。
古代及現代醫家認為,脾臟是機體后天之本,與先天之本的腎臟相互資助、相互促進,二臟在生理上息息相關[10-15]。水為萬物之元,土為萬物之母,脾腎二臟相贊,腎水在脾土的不斷滋養下得以處于充盈狀態,如若脾土虧虛則水谷精微生化無源,進而腎精匱乏,骨骼失養,最終骨痿無力,因此我們認為脾虛是老年性骨質疏松的促進因素。從中醫現代醫學角度認為,脾虛易飲食欠佳或腸道不適,營養攝入欠缺,或者骨骼所需營養物質流失,成骨細胞失于濡養,長期以往則出現骨質疏松和骨骼萎縮。有研究顯示,脾虛致胃腸道對微量元素吸收緩慢甚至無法吸收,而鈣、磷等微量元素是合成骨骼的重要物質,因此脾虛導致老年患者骨質疏松發病率遠高于其他同齡人。中國中醫科學院老年醫學研究所亦進行一項大樣本調查后發現老年性骨質疏松患者的肌肉含量與骨密度正相關性,而中醫學認為脾主肌肉,肌肉的含量多少與脾臟是否健運有直接關系,因此,我們認為脾腎二臟是老年性骨質疏松的主要病機。本研究對老年性骨質疏松患者施予補腎健脾藥,淫羊藿、熟地黃、骨碎補、煅牡蠣補養肝腎,澀精,黃芪、葛根補益脾陰,亦可固腎,方中加入活血化瘀之品丹參及土鱉蟲、桂枝,行活血化瘀通絡,使諸藥補而不膩。全方共奏補腎、健脾、通絡之功。
本方在補腎健脾基礎上加用活血通絡之品,查閱大量文獻可知骨痛乃老年性骨質疏松的首發臨床表現,且痛處固定不移,中醫認為不通則痛,清代醫家王清任在其《醫林改錯》一書中明確認為“諸痹證疼痛不出瘀”。而老年性骨質疏松乃痹證范疇,因此骨痛與瘀血阻絡不無關系。《醫學真傳·氣血》也肯定“氣為血帥,血為氣母”。隨著年齡的日益增長,老年患者元氣日漸枯萎,致血液運化無力,易于壅堵脈絡,最終導致水谷精微無法及時運輸滋養腎水,或脾腎二臟代謝產物未能及時運出,最終導致瘀血等病理產物堆積,現代解剖學發現骨質疏松患者產生骨痛原因與骨小梁變少變細有關,其加重骨小梁的負擔,最終導致微骨折現象的出現。而骨折則加重了筋脈的瘀滯,最終形成骨內瘀血,因此,活血化瘀是治療老年性骨質疏松的必要輔助之策。我們在補腎健脾之品基礎上加用活血通絡之藥,對2組患者進行臨床療效、骨密度及骨代謝生化指標進行檢測,結果顯示,雖然2組患者上述指標均較治療前有所改善,但加用中藥方的觀察組患者病情改善較對照組明顯,因此我們認為補腎健脾通絡方是治療老年性骨質疏松的有效措施。
M-CSF源自單核細胞、成纖維細胞等,亦可來自間充質細胞,是破骨細胞分化的重要條件,有研究表明M-CSF可增大破骨細胞的體積,隨著M-CSF的逐漸增多可增強機體的骨吸收功能。又有研究表明M-CSF賴以存活的途徑是通過抑制破骨細胞凋亡而實現的,其破壞了破骨細胞增殖凋亡的動態平衡,而破骨細胞的大量存在是骨質疏松的直接原因。因此,我們推測,如果可降低M-CSF水平則可在一定程度上糾正骨質疏松。本研究對2組患者外周血M-CSF水平進行檢測,發現其治療前M-CSF水平均高于正常人群,而經過一階段干預后2組患者M-CSF水平均下降,其中觀察組下降的趨勢更為明顯,因此我們有理由相信補腎健脾通絡方治療骨質疏松的機制可能與下調M-CSF水平有關。
中藥防治骨質疏松是目前臨床醫學的研究熱門,隨著我國老齡化進程的日趨加快,老年性骨質疏松亟待解決,本研究通過臨床觀察及數據統計分析證實補腎健脾通絡觀點在治療老年性骨質疏松的可行性,并探討了其可能機制,我們認為今后研究應從細胞分子生物學水平進一步探討,以科學合理的動物模型研究中醫藥的作用機制。

