貝那普利目標血壓控制在矽肺合并重度肺動脈高壓患者中的作用
顏雙泉 陳 璐 黃 晶 高卓林 林 云 馮加喜
矽肺是塵肺中最常見、病情進展最快、對人體危害最嚴重的一種類型,在浙江省臺州地區是最常見的職業病。矽肺是一種不能被治愈的疾病,且病情逐年加重,隨著病情的進展逐漸出現勞力性呼吸困難,機體長期處于缺氧狀態導致小血管持續收縮,逐漸出現血管壁的重構;同時由于逐漸加重的肺氣腫、肺大泡、肺組織纖維化導致間質毛細血管網破壞及肺血管牽拉扭曲均導致不可避免的肺動脈高壓。矽肺合并重度肺動脈高壓患者預后較差,是矽肺患者死亡的重要原因之一。目前,針對矽肺合并肺動脈高壓患者的治療方法仍有限,作者自2015年1月至2017年10月研究了在臺州市恩澤醫療中心(集團)恩澤醫院呼吸內科就診的48例矽肺合并重度肺動脈高壓的患者,現報道如下。
1 臨床資料
1.1 一般資料 本院呼吸科就診的明確診斷為矽肺合并重度肺動脈高壓的患者48例,均為男性。按來院先后順序分別分入對照組和干預組,每組各24例。所有患者均已簽署知情同意書,并經本院醫學倫理委員會同意。兩組患者年齡、血紅蛋白、血漿白蛋白、FEV1%、FEV1/FVC比較差異均無統計學意義(P>0.05),具有可比性。納入標準:(1)入選的矽肺患者均符合國家《塵肺病診斷標準》(GBZ 70-2009)的診斷標準。(2)多普勒心臟超聲檢測三尖瓣反流壓差估算肺動脈收縮壓(PASP)≥70mmHg。(3)選擇體循環收縮壓110~150mmHg的患者。排除標準:排除合并有急性肺部感染、肺外感染、肺栓塞、肺結核、先天性心臟病、結締組織病、合并腎功能不全者。
1.2 方法 兩組患者均存在阻塞性通氣功能障礙,均予噻托溴銨(思力華)每天一次吸入治療并要求家庭氧療(1L/min,15h/d);貝那普利目標血壓控制組被稱為干預組,在噻托溴銨吸入及家庭氧療基礎上加用貝那普利片治療,劑量根據患者血壓情況進行調節,貝那普利片使用劑量為5~20mg/d,所有患者均通過劑量調整在2周內將收縮壓控制在100~125mmHg,并按調整后劑量作為維持劑量繼續服用至滿2個月。對照組僅予噻托溴銨吸入及家庭氧療。比較2個月后兩組患者PASP、NT-Pro BNP、白介素-6(IL-6)、內皮素-1(ET-1)、C 反應蛋白(CRP)及血氣分析中氧分壓(PO2)、二氧化碳分壓(PCO2)的差異。
1.3 檢測方法 PASP檢測采用彩色多普勒超聲心動圖在安靜狀態下檢測,PASP≥70 mmHg被認為重度肺動脈高壓[1]。CRP采用化學發光酶聯免疫法檢測,ET-1測定采用放射免疫法測定,IL-6采用酶聯免疫法(ELISA)進行檢測,NT-pro BNP采用電化學發光全自動分析儀進行檢測。
1.4 統計學方法 采用SPSS16.0統計軟件。計量資料以(s)表示,組間比較采用t檢驗。P<0.05表示差異有統計學意義。
2 結果
2.1 兩組患者治療前后PASP、NT-Pro BNP比較 見表1。
2.2 兩組患者血氣分析比較 見表2。
表2 兩組患者血氣分析比較[mmHg,]

表2 兩組患者血氣分析比較[mmHg,]
注:與本組治療前PO2比較,*P<0.01;與本組治療前PCO2比較,#P<0.05;▲本組治療前后差值
?
2.3 兩組患者治療前后血漿IL-6、ET-1、CRP比較 見表3。
表1 兩組患者治療前后PASP、NT-Pro BNP比較(
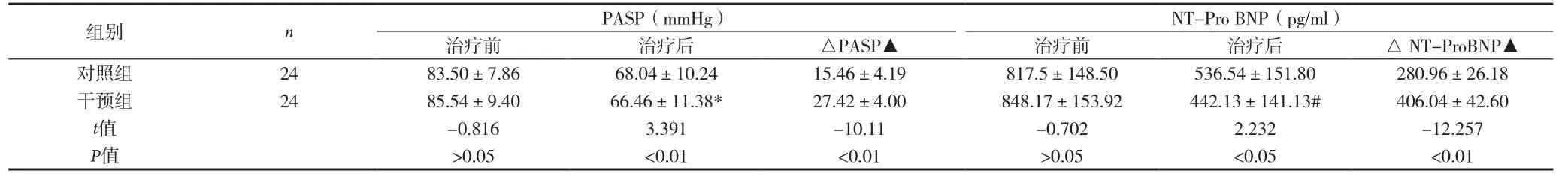
表1 兩組患者治療前后PASP、NT-Pro BNP比較(
注:與本組治療前PASP比較,*P<0.01;與本組治療前NT-ProBNP比較,#P<0.05;▲本組治療前后差值
?
表3 兩組患者治療前后血漿IL-6、ET-1、CRP比較(
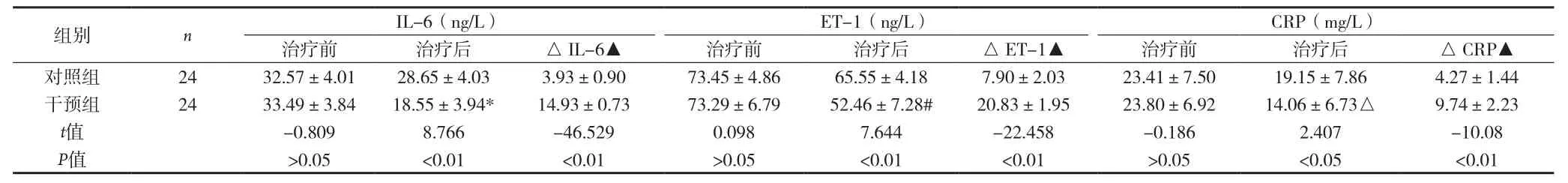
表3 兩組患者治療前后血漿IL-6、ET-1、CRP比較(
注:與本組治療前IL-6水平比較,*P<0.01;與本組治療前ET-1水平比較,#P<0.01;與本組治療前CRP水平比較,△P<0.01;▲本組治療前后差值
?
3 討論
矽肺是長期吸入含大量二氧化硅的粉塵并沉積于肺內,以廣泛的矽肺結節形成以及進行性肺纖維化為特點的肺部慢性疾病,隨著病情的進展,出現進行性肺功能下降、肺源性心臟病及眾多并發癥。R. Jandova在一項針對矽肺合并慢性肺源性心臟病的長期跟蹤隨訪研究中發現,此類患者的預后和肺動脈壓力的水平、動脈血氧飽和度、肺活量、用力呼氣量等密切相關,其中肺動脈壓力的水平尤其重要,合并肺動脈高壓的矽肺患者,12年病死率高達81.3%[2]。
大量的研究表明,IL-6、ET-1、CRP和肺動脈高壓有密切的相關性。CRP是一種非特異性炎癥介質,諸如IL-6等細胞因子刺激后,由肝臟分泌產生,而CRP又可刺激IL-6、ET-1的分泌,進一步擴大炎癥反應[3-4]。也有研究表明,CRP不但和冠心病、心功能不全等心臟疾病密切相關,而且和各種病因導致的肺動脈高壓程度呈正相關[5]。IL-6是功能廣泛的細胞因子,是細胞因子網絡中的關鍵因子,由單核細胞、內皮細胞、淋巴樣細胞產生,是較CRP出現更早的炎癥反應相關因子,在機體受到損傷時,能夠調控肝臟產生CRP。
血管緊張素大量存在于血管內皮細胞的膜表面,共分為I-IV型,血管緊張素I、II、III研究最多,其中血管緊張素II作用效果最強,在血管緊張素轉化酶作用下,血管緊張素可被轉化為血管緊張素II。血漿血管緊張素II持續高水平是多種心臟、血管疾病的關鍵因素,血管緊張素II作為腎素-血管緊張素系統(RAS)中的關鍵血管活性因子,通過促進血管壁細胞的增殖、纖維化、氧化應激和炎癥等作用來促進血管壁的重構。矽肺后期患者機體長期處于缺氧狀態導致肺小動脈重構是肺動脈高壓形成的主要病因。有研究表明,血管緊張素II可以通過NFκB及P38MAPK信號通路途徑上調內皮細胞IL-6、ET-1的表達來促進肺小動脈血管壁的重構[6]。由此可見,通過抑制血管緊張素轉化酶的活性來減少血漿血管緊張素II的水平,能夠減輕肺小動脈的收縮及重構,達到改善動脈高壓的作用。
貝那普利作為血管緊張素轉化酶抑制劑的代表,可以通過拮抗RAS系統,抑制血管緊張素II形成。在本研究中,通過調整貝那普利的劑量將干預組的體循環收縮壓控制在100~125mmHg,以避免過低的體循環對患者機體造成負面影響,在對各臨床指標評估中,發現貝那普利干預組不但PASP、NT-proBNP水平顯著下降,而且血氣分析中PO2、PCO2均有顯著改善,可能改善肺循環后,進一步改善了通氣血流比值有關。同時發現,與肺動脈高壓形成密切相關生物學活性物質,如CRP、IL-6、ET-1均較對照組低,結合上述血管緊張素II在血管壁重構過程中的重要作用。作者認為貝那普利能夠通過對RAS系統的抑制作用,減少血管緊張素II的形成,減輕了矽肺合并肺動脈高壓患者肺小動脈持續收縮狀態,延緩了肺小動脈血管壁重構進程,同時能夠通過抑制醛固酮的合成,減少水鈉潴留,減輕右心負荷,進一步減輕了肺動脈壓力,并由此改善了肺通氣血流比值。
綜上所述,貝那普利能有效改善矽肺合并重度肺動脈高壓患者的各項指標,提高了患者的生存質量,但貝那普利能否改善矽肺合并重度肺動脈高壓患者的長期預后仍有待進一步研究。

