以腹水為主要癥狀的十二指腸淋巴瘤1例報道并文獻復習
方年富,楊衛生,丁元軍
(江西省景德鎮市第二人民醫院消化科 333000)
十二指腸淋巴瘤是胃腸道一種罕見的腫瘤,臨床早期癥狀及體征缺乏特異性表現,臨床醫師對該病認識不足,易誤診和漏診。本院收治1例以腹水為主要癥狀的十二指腸淋巴瘤患者,本文通過對該患者的診治過程進行分析并復習相關文獻,以提高臨床醫師對該病的認識。
1 臨床資料
患者,男,52歲。因“腹部脹滿不適、腹圍增大20余天”于2015年11月15日入院。患者于20余天前無明顯誘因出現全腹部持續性脹滿不適,腹圍增大,伴納差、乏力。無發熱、惡心、嘔吐、腹痛、腹瀉、黃疸等癥狀。于2015年11月12日福建某醫院住院。血生化示總清蛋白57.8 g/L,尿酸515.3 μmol/L,乳酸脫氫酶1 757 U/L。肝腎功能、電解質、血糖、血脂正常。結核抗體示陰性。甲狀腺激素示游離FT3 2.21 pmol/L,FT4、TSH均正常。腫瘤標志物示CA125 299.50 U/mL,AFP、CEA、CA724、CA199、CA153均正常。胸腹盆腔CT示肺氣腫、肺大泡,右肺上葉陳舊性結核,兩肺慢性炎癥;腹腔積液;肝內低密度灶性質待定;大量腹水,網膜彌漫結節(轉移?感染?);乙狀結腸、直腸近肛門管壁欠規則。腹水常規示微混,黃色,李凡他試驗陽性,白細胞計數1 650×106/L。腹水生化示腺苷脫氨酶79.7 U/L,乳酸脫氫酶5 160.9 U/L,清蛋白26.4 g/L;腹水未檢出抗酸桿菌,未見腫瘤細胞。腹水腫瘤標志物示CA153 35.38 U/mL,CA125 706.8 U/mL,AFP、CA199正常。予消炎、抑酸、營養支持治療,腹脹無緩解,轉入本院。既往體健,否認“肝炎、結核”等傳染病史,無煙酒等不良嗜好。
入院查體:體溫36.6 ℃,脈搏98次/分,呼吸20次/分,血壓125/80 mm Hg,神志清楚,全身皮膚鞏膜無黃染,淺表淋巴結未觸及腫大,雙肺無啰音,心率98次/分,律齊,無雜音。腹部稍膨隆,腹肌軟,全腹無壓痛及反跳痛,肝脾肋下未觸及,Murphy征陰性;雙腎及肝區無叩擊痛,移動性濁音陽性,腸鳴音正常。初步診斷:腹水原因待查,結核性腹膜炎?網膜惡性腫瘤?入院后進一步完善相關檢查:血常規示正常;CRP示35.8 mg/L;生化示總蛋白53 g/L、清蛋白30 g/L、尿酸524 μmol/L、肌酸激酶176 IU/L、乳酸脫氫酶2 028 IU/L、三酰甘油1.96 mmol/L,肝功能、電解質、血糖正常;大小便常規示正常。腹部MRI增強示:肝門部及十二指腸球部占位(紅色箭頭),考慮十二指腸來源惡性腫瘤可能,肝尾葉占位,轉移瘤可能,建議進一步檢查;大網膜及腹膜轉移,左側腹壁轉移;大量腹水,見圖1。
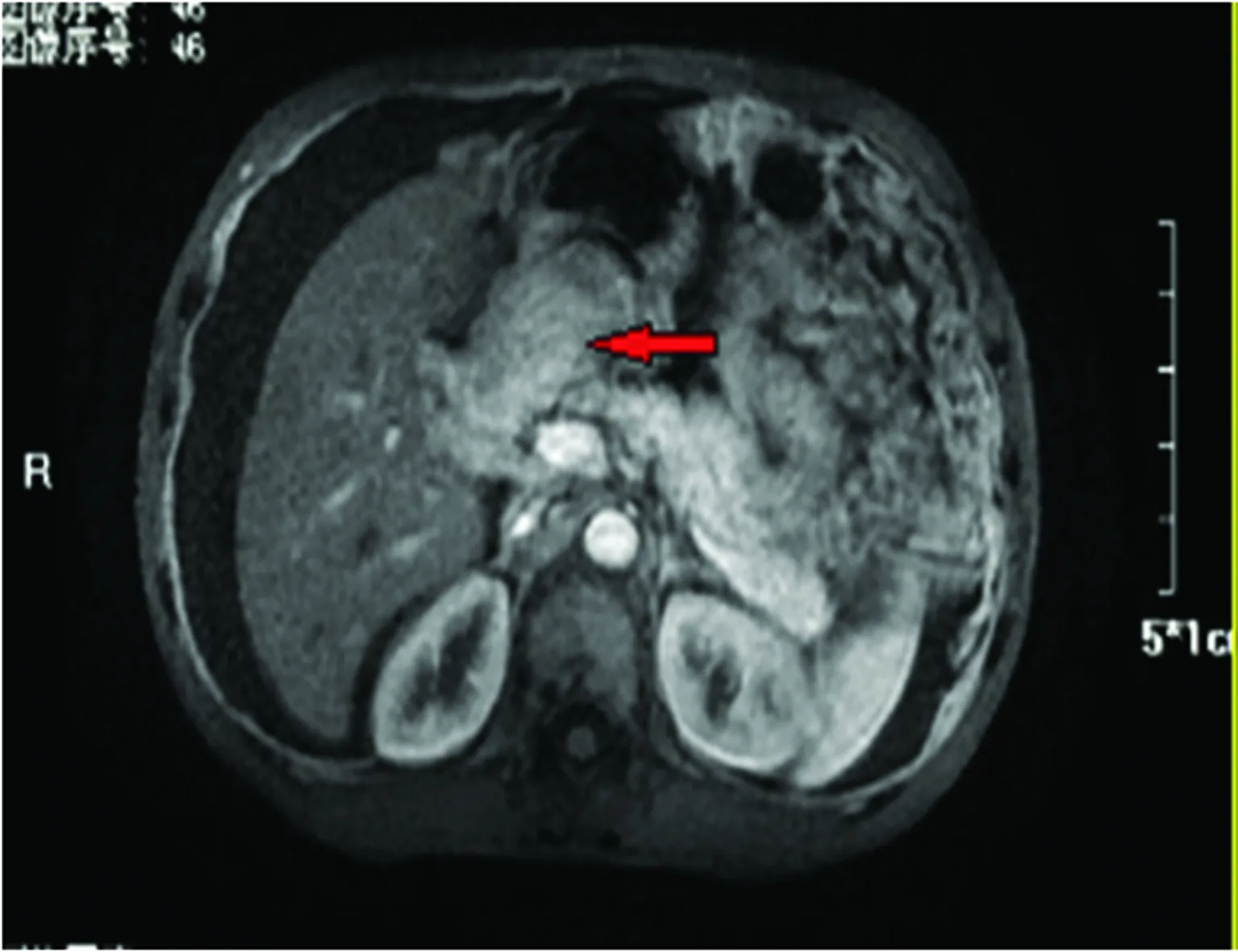
圖1 腹部MRI增強掃描
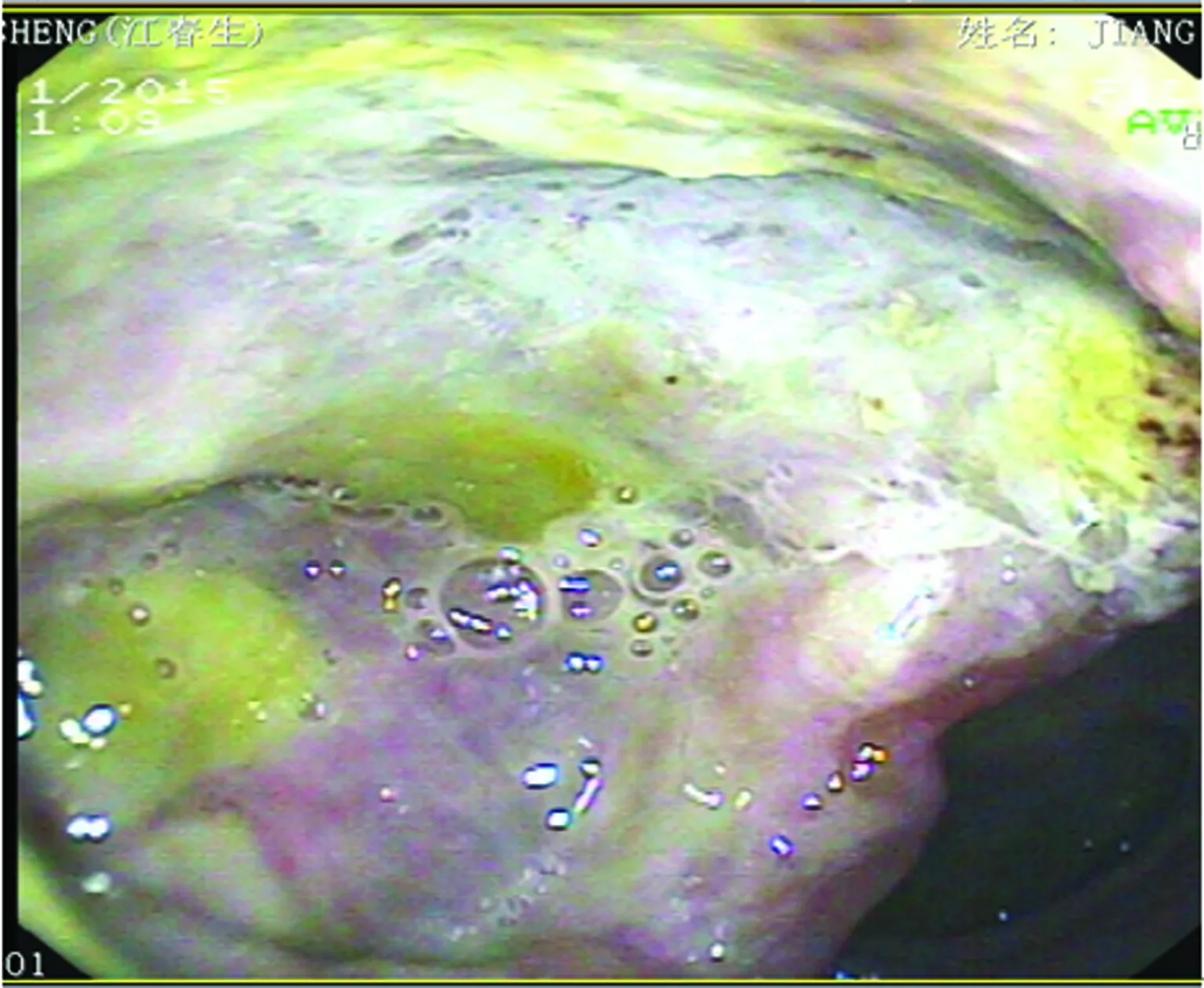
圖2 胃鏡圖像
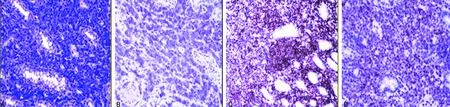
A:HE(SP×200);B:CD20(SP×200);C:Ki-67(SP×200);D:PAX-5(SP×200)
考慮腹水來源于胃腸道,遂完善胃腸鏡檢查。電子腸鏡示正常結腸黏膜。電子胃鏡示:十二指腸球部巨大潰瘍(性質待定),見圖2。 病理示:十二指腸球腔非霍奇金氏淋巴瘤,B細胞來源,傾向彌漫大B細胞淋巴瘤(非生發中心來源)。免疫組織化學示:CD20(+),PAX-5(+),Bc1-6(+),MUM-1(+),Bcl-2(+),CD10(-),CD21(-),CD3(-),CKP(-),CgA(-),Syn(-),CD5(-),Cyclin D1(-),Ki-67(80%+),見圖3。
患者最終確診為十二指腸非霍奇金淋巴瘤。于2015年11月23日轉腫瘤科,予長春新堿1 mg D1+環磷酰胺500 mg D1+吡柔吡星30 mg D1方案化療1個療程,于2015年12月6日出院。出院后患者未繼續化療,隨訪患者于2016年1月3日死亡。
2 討 論
以“十二指腸&淋巴瘤”為檢索詞檢索中國知網數據庫, 檢索出485 篇文獻,經閱讀摘要后剔除與本研究目的無關及重復發表的文獻,最后有48篇文獻入選, 共有55例十二指腸淋巴瘤個案被報道。其中男35例,女20例,年齡11~80歲,中位數62.3歲。臨床癥狀表現各異,首發癥狀以腹痛(31例)、上腹部不適(14例)、消瘦(9例)、黑便(7例)、腹部包塊(7例)、惡心嘔吐(5例)為主,其他少見表現如無癥狀(2例)、黃疸(1例)、胸痛(1例)、腹水(1例)等。單一癥狀病例較少,大多數同時表現2種或2種以上癥狀。腫瘤位于十二指腸球部26例,球部并降部 2例,降部23例,水平部4例。經胃鏡活檢確診33例,經手術切除確診22例,其中有6例胃鏡反復活檢為潰瘍或慢性炎癥,最終手術后確診。44例病例有病理報告,霍奇金淋巴瘤3例(6.8%),非霍奇金淋巴瘤41例(93.2%),其中B細胞型32例,T細胞型5例,其余4例未確定細胞分型。55例十二指腸淋巴瘤患者中36例有治療方案,治療方案各異,其中手術19例,化療7例,抗HP+化療4例,手術+化療3例,化療+放療2例,手術+放療1例。有隨訪資料的23例,隨訪時間1個月至6年3個月,其中死亡4例(1~14個月)。
十二指腸淋巴瘤是胃腸道一種罕見的腫瘤,占所有十二指腸惡性腫瘤的比例僅為12%[1]。有學者于1877年報道世界上第一例十二指腸淋巴瘤[2]。十二指腸淋巴瘤臨床早期癥狀常見為上腹部無規律性腹脹、鈍痛、隱痛,也可表現上腹不適、食欲不振、消化不良、惡心、嘔吐、腹部包塊、消瘦、上消化道出血等,但缺乏特異性表現[3]。但以腹水為主要表現的十二指腸淋巴瘤更為少見,國內僅見王曉春等報道1例[4]。 由于臨床癥狀及體征不典型,臨床醫師對該病認識不足,易誤診和漏診。
早期文獻對十二指腸淋巴瘤確診大多依靠手術后病理,隨著對此病的認識加深,現在絕大多數病例通過胃鏡取組織活檢即可確診。胃鏡下十二指腸淋巴瘤形態多樣,可表現為十二指腸黏膜粗糙、息肉樣隆起、白色顆粒狀凸起、潰瘍形成、出血糜爛、凹凸不平等[5]。由于惡性淋巴瘤的病理變化傾向于黏膜下生長并侵及漿膜層,早期很少累及表面黏膜,復習文獻發現有15.4%患者內鏡下十二指腸反復活檢為潰瘍或慢性炎癥,最終需手術切除后方能確診。因此胃鏡活檢時采取多點取材及掘井式深挖有助于提高陽性率[6]。
既往文獻顯示十二指腸淋巴瘤好發于球部及降段,病理類型主要包括彌漫性大B細胞型淋巴瘤、結外邊緣區B細胞型淋巴瘤、MALT淋巴瘤、濾泡型淋巴瘤、Burkitt′s 淋巴瘤和Mental 細胞淋巴瘤等。復習文獻發現93.2%是非霍奇金淋巴瘤,組織學多數為 B細胞型淋巴瘤,與以往文獻相似[7]。
目前認為,對于十二指腸淋巴瘤患者仍主張手術、放療、化療、免疫治療等綜合治療,因此既往文獻顯示治療方案各異。化療針對不同的病理類型應選擇不同的方案,如 R-CHOP 治療濾泡性淋巴瘤,CVP-R 和 CHOP 治療 MALT 淋巴瘤[8-9]。原發性十二指腸淋巴瘤是預后較好的惡性腫瘤,5年生存率為61.8%[10]。本病例在第1次化療過程中患者不良反應較大,很遺憾的是該患者拒絕繼續治療,1 月后患者去世。
近年來,隨著內鏡技術的不斷發展及臨床醫生認識的加深,十二指腸淋巴瘤的檢出率不斷升高,將對早期診斷、早期治療及延長患者生存期有很大幫助。

