回顧性分析永存左上腔靜脈患者PICC導管末端的最佳位置選擇*
吳紹勇,冉啟志
(1.四川大學華西醫院頭頸乳腺腫瘤科,成都 610041;2.成都中醫藥大學第二臨床醫學院,成都 610041)
PICC是指經外周靜脈置入中心靜脈導管,常規以導管末端位于上腔靜脈下1/3處或靠近上腔靜脈與右心房交界處[1-2],或以胸椎椎體作為影像學標志,以末端到達第6胸椎作為最佳位置[3]。這樣,可以減少靜脈血栓和導管故障[3-4]。但對于有腔靜脈畸形的患者進行PICC置管,其定位標準文獻報道罕見[5-6]。本文回顧性分析在PICC置管中發現的13例永存左上腔靜脈(persistent left superior vena cava,PLSVC)患者的臨床資料,現報道如下。
1 資料與方法
1.1一般資料 選取2009年11月至2017年8月四川大學華西醫院頭頸乳腺腫瘤科13例患者為研究對象,男4例,女9例,年齡42~68歲,平均(48.52±11.56)歲;乳腺癌8例,鼻咽癌2例,淋巴瘤3例。所有患者置入PICC導管的目的是進行化學治療,均簽署知情同意書。
1.2方法 置管長度測量方法:按照美國BD 公司 PICC 導管操作指南進行操作,患者手臂外展與軀體在同一平面呈90°角,自穿刺點至右胸鎖關節再反折垂直向下至第3肋間隙[7];5例患者采用盲穿法,8例患者采用超聲引導下的塞丁格技術進行置管;9例患者選擇從左側貴要靜脈置管,3例患者選擇從右側貴要靜脈置管,1例選擇右肱靜脈置管;3例送管順利,10例送管困難,但均置管成功。操作者均為經過PICC臨床培訓的有資質的護士。采用X線片進行PICC末端定位,常規以導管末端到達第6胸椎下緣作為最佳位置。
2 結 果
X線片檢查定位:13例PICC進入縱隔左側,導管末端位于第7~9胸椎體水平,5例后前位X線平片顯示縱隔左上部有帶狀或新月形淡薄血管陰影延續至左鎖骨中1/3水平,即縱隔左上部呈V字形增寬陰影,見圖1。超聲心動圖:13例患者左上腔靜脈均開口于冠狀靜脈竇,冠狀靜脈擴張,12例患者提示雙上腔靜脈存在,10例患者右心房內可見PICC末端,3例導管末端進入冠狀靜脈竇。血管造影:4例患者左上腔靜脈均回流到冠狀靜脈竇,造影顯示左上腔靜脈呈上窄下寬,越近冠狀靜脈竇越寬,經導管校正測量左上腔靜脈上段橫徑,平均16.3 mm,最寬徑23 mm,最窄徑15 mm,見圖2。
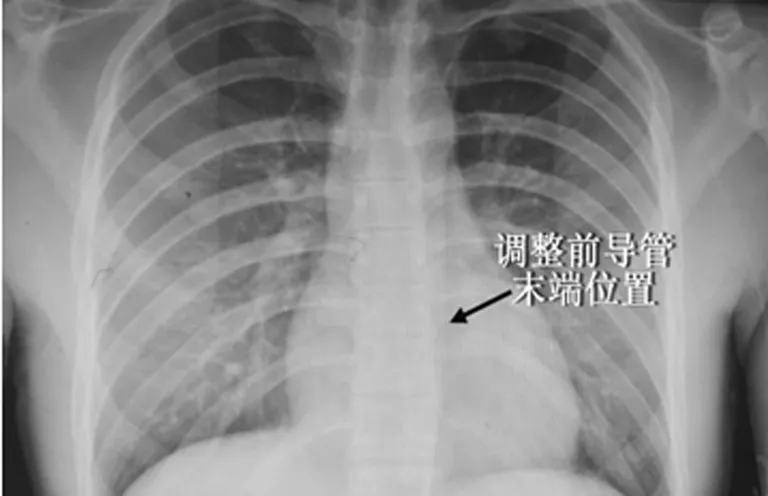
圖1 調整前X線片

圖2 調整前血管造影
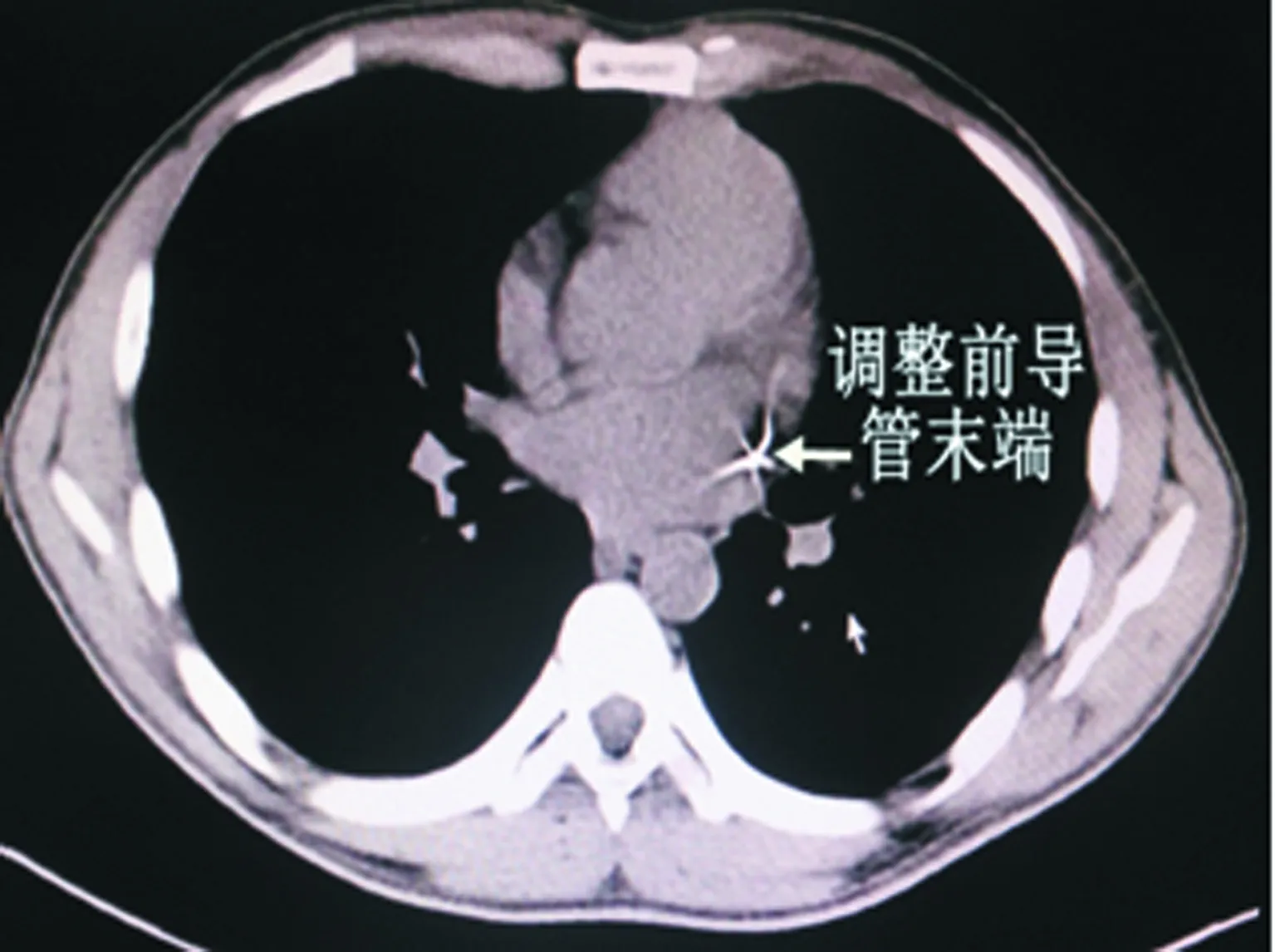
圖3 調整前CT片
13例患者明確診斷為PLSVC后,8例患者采用心臟超聲引導定位,將PICC導管末端后撤至左上腔靜脈下1/3。進行X線片檢查結果顯示:PICC經進入左側縱隔,導管末端位于第5胸椎體下緣水平。5例PLSVC患者按常規消毒局部后,直接后撤導管末端至第5胸椎體下緣水平,見圖3、4。13例患者均順利完成全部化療方案,留置導管的時間116~184 d,平均150 d,沒有出現PICC置管的并發癥。
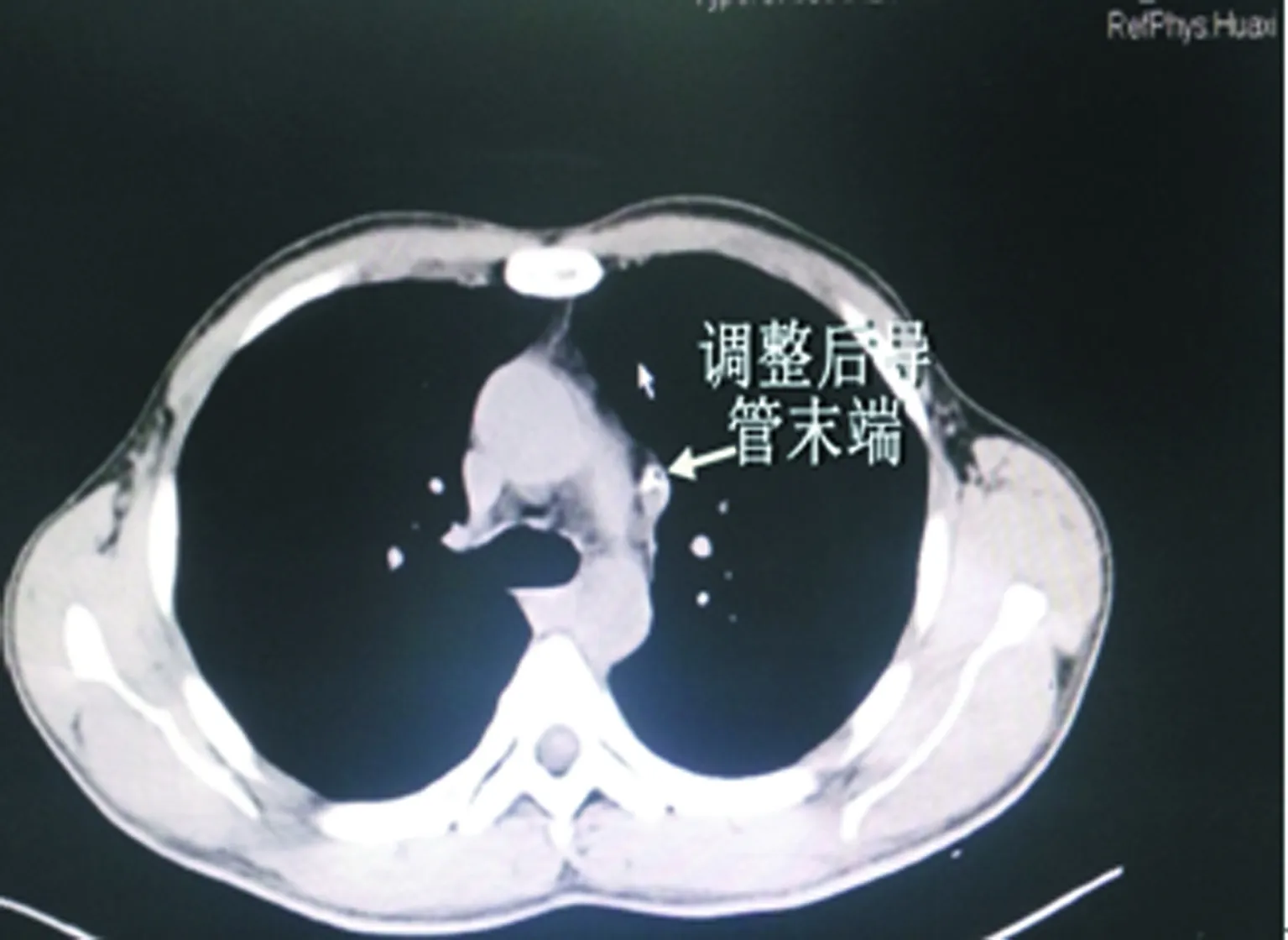
圖4 調整后CT片
3 討 論
3.1PLSVC臨床病理特點 PLSVC是因胚胎發育過程左前主靜脈未退化引起的先天性靜脈畸形,占先天性靜脈畸形的85%~95% ,其在健康人群的發生率為0.3%~1%[8-9],合并右上腔靜脈缺如,發生率占PLSVC的10%~15%。
PLSVC根據血流動力學特點不同可分為4型[10-11]:A型,左上腔靜脈引流入冠狀靜脈竇,伴冠狀靜脈竇增粗,竇口擴大,血液回流到右心房;B型,左上腔靜脈經冠狀靜脈竇與左心房交通;C型,左上腔靜脈直接開口于左心房頂部;D型,冠狀靜脈竇缺如,左上腔靜脈匯入左肺靜脈再入左心房。
A型占80~90 %[11-13],因為解剖上沒發生血流動力學改變,所以無明顯功能上的重要性,患者的臨床表現也缺乏特異度,可能是偶發性發現,且通常不構成生理障礙不需要處理[14]。本文13例PLSVC屬于A型。B型、C型、D型因發生靜脈血進入左房與氧合血混合,產生了功能上改變,類似肺靜脈聯接異常的病理生理變化[11]。如果不伴有其他心臟畸形,除了表現為不同程度的發紺外,很少發現其他的體征,可通過心臟超聲、CT等檢查發現[15]。確診PLSVC,采用雙上肢肘靜脈造影,但屬于有創檢查,目前在臨床上,被多層螺旋 CT 增強掃描多平面重建(MPR) 、超聲心動圖、CT靜脈造影所取代[16]。
3.2PLSVC患者PICC末端位置選擇 正常的上腔靜脈由左右頭臂靜脈于右側第1胸肋關節后方匯合而成,垂直下降,平第3胸肋關節下緣處注入右心房。PLSVC患者的無名靜脈缺如或發育不良,左鎖骨下靜脈與左頸總靜脈匯入PLSVC,PLSVC則經冠狀靜脈竇匯入右心房或者PLSVC開口于左心房。PLSVC患者有異常擴張的冠狀靜脈竇[9,17],健康人冠狀靜脈竇內徑小于或等于5 mm,而PLSVC患者冠狀靜脈竇口在心臟收縮末期的內徑大于或等于16 mm,其靈敏度、特異度分別為90.9%、91.1%[18]。
PLSVC患者血管路徑走向異常[13]。如果通過右側手臂進行靜脈置管,遇到右上腔靜脈缺如或右上腔靜脈不能置入導管,則必須通過左上腔靜脈來進行,此時行程路徑是右鎖骨下靜脈-左上腔靜脈;如果通過左側手臂的靜脈進行置管,形成路徑是左鎖骨下靜脈-左上腔靜脈。
本研究發現,對于PLSVC患者,如果按照常規測量方法置入PICC導管,PICC導管末端位于胸7~9椎體水平,均進入了冠狀靜脈竇或(和)右心房。PICC導管異位于冠狀靜脈竇或心房,可能出現以下并發癥[19]。(1)心律失常:冠狀靜脈竇與心律失常有密切關系,輸液時冠狀竇內或心房內的壓力發生變化、化學治療的藥物對冠狀靜脈竇血管壁或心房壁刺激、牽拉心臟傳導系統等都會導致心律失常;(2)冠狀竇血栓:冠狀竇局部湍流的形成使冠狀竇血栓出現概率增大;(3)置管過程中偶爾有引發迷走神經反射而出現呼吸暫停,心率減慢,甚至心跳停搏[9]。
本研究中的PLSVC患者采用心臟超聲引導下定位PICC導管末端,將導管末端后撤至左上腔靜脈下1/3,X線片檢查結果示,導管末端位于第5胸椎下緣水平,而且順利完成化療方案,平均置管時間150 d,沒有出現PICC置管的并發癥。因此,筆者認為對于PLSVC患者以胸椎椎體作為影像學標志,導管的末端到達第5胸椎下緣水平可以作為最佳位置。
3.3PICC置管前、后評估
3.3.1PICC置管前評估 注意評估患者有無血管畸形。(1)有先天性心臟病患者,置管前行心臟彩超檢查;(2)觀察胸部CT結果,PLSVC 在冠狀面常位于距胸骨正中線2.0~3.0 cm的區域,且其外側緣與鎖骨下靜脈下緣夾角多超過 90°;(3)若發現A型PLSVC,選擇左側手臂的血管置管。
3.3.2PICC置管后評估 采用X線片檢查定位,當PICC導管顯示在縱隔的左側,提示患者有血管畸形,應做進一步檢查。
3.3.3PLSVC患者PICC置管時注意事項 (1)靜脈置管操作切忌粗暴,若導管誤入冠狀靜脈竇,生硬操作可能引起心絞痛、心律失常、心臟停搏或冠狀竇破裂、冠狀竇內血栓形成等并發癥;(2)同時進行心電監護,術中注意血壓、呼吸、心率變化,警惕引發迷走反射,導管進入冠狀靜脈竇時引發心律失常;(3)結合影像學檢查調整導管末端位置;(4)對于右側上腔靜脈缺如而且左上腔靜脈又嚴重狹窄或扭曲的患者,建議不要使用PICC。
PLSVC患者雖然能夠完成PICC置管,但PICC導管的末端常規定位法不適合PLSVC患者,因此,在進行PICC置管后,對導管異位的情況要及時發現,及時處理。PLSVC患者PICC導管末端的最佳位置在第5胸椎體下緣水平,避免了導管進入冠狀靜脈竇和心房而引起置管并發癥。本研究病例數量有限,有待進一步探討。
對于右側上腔靜脈缺如而且左上腔靜脈又嚴重狹窄或扭曲的患者,會導致置管困難,而且由于常常合并更顯著擴張的冠狀靜脈竇,置管并發癥會增多[19-20],建議不要使用PICC。

