MRI聯合經陰道彩色多普勒超聲診斷早期宮頸癌的應用價值
賀海玲 劉 婕
宮頸癌發病機制復雜,可能與患者婚姻史、孕產史、炎癥或病毒等多種因素相關。一般由宮頸上皮內瘤樣病變發展為浸潤癌需要幾年到十幾年時間,為宮頸癌的臨床診斷提供了充足的時間[1]。MRI是臨床常用的影像學診斷方法,分辨率高,對病灶部位診斷結果以三維圖像反饋,信息量大,有利于診斷[2]。陰道彩色多普勒超聲(transvaginal vaginal color doppler scanning,TVCDS)具有易于操作、敏感度高、費用低、可重復檢測等特點,可以更好地顯示子宮、卵巢及盆腔腫塊的細微結構與血流分布,與MRI聯用可以提高早期宮頸癌的檢出率,盡早治療[3]。為了論證聯合檢查方法對早期宮頸癌的診斷效果,選取了78例早期宮頸癌患者,現報告如下。
1 資料與方法
1.1 一般資料
選取我院早期宮頸癌患者78例,年限2012年7月至2016年7月,患者年齡18~83歲,平均(52.3±6.7)歲,病程30天至3年,已婚73例、未婚5例;絕經前35例,絕經后43例;臨床分期:Ⅰb 21例,Ⅱa 24例,Ⅱb 33例。患者臨床表現為腹部包塊、腹痛、月經不調、不規則陰道流血或便血,經宮頸刮片的細胞學檢查結果陽性。首先患者進行MRI診斷,間隔2 h后,進行TVCDS檢查,并通過宮頸活組織病理學檢查確認。
1.2 診斷方法
MRI檢查方法:采用GE核磁共振成像進行盆腔掃描,掃描范圍從盆腔上緣到恥骨聯合水平。MRI檢查平掃序列為:橫斷面T2WI、矢狀面T2WI、冠狀面T2WI及T1WI橫斷面,必要時增加垂直于宮頸長軸的斜軸位及冠狀位掃描。經靜脈注射對比劑釓噴酸葡胺(Gd-DTPA),劑量為0.1 mmol/kg,然后掃描軸位及矢狀位加脂肪抑制序列,層厚4~5 mm,層間距4 mm。
TVCDS檢查方法:患者MRI檢查完畢后,間隔2 h進行TVCDS檢查,采用三星WS80型彩色多普勒超聲,陰道探頭的頻率為5~8 MHz。檢查前膀胱排空,將陰道探頭緩慢送入陰道穹窿部,在陰道探頭上涂耦合劑,送入陰道穹窿部進行掃查,包括橫向、縱向與多方位,先檢查宮體與卵巢。宮體與卵巢檢查完后,探頭離開穹窿部,至陰道中段掃查宮頸,重點觀察宮頸腫瘤大小、宮頸間質浸潤范圍、宮旁盆壁組織受侵范圍。采用彩色多普勒超聲顯像技術進行宮頸部位血流分布的檢測,測定并記錄收縮期峰值的血流速度與阻力指數。
1.3 觀察指標
根據FIGO分期法,將早期宮頸癌分為Ⅰb、Ⅱa、Ⅱb,分別單獨用MRI檢查和MRI聯合TVCDS檢查,記錄檢出人數,計算檢出率。根據早期宮頸癌局部病灶情況,對不同病灶予以診斷,比較不同病灶部位檢出率的差異性。
1.4 統計方法
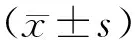
2 結果
2.1 臨床分期診斷情況
MRI聯合陰道彩色多普勒超聲(TVCDS)檢測在早期宮頸癌各臨床分期上的檢出率與TVCDS單獨診斷的檢出率相比,差異有統計學意義(P<0.05),見表1。

表1 不同檢查方法在早期宮頸癌臨床分期診斷情況(例,%)
2.2 與術后病理切片診斷對比
2種檢查方法對宮旁侵犯與淋巴結轉移的檢出率差異無統計學意義(P>0.05),間質浸潤和陰道浸潤,MRI 聯合TVCDS的檢出率明顯較高(P<0.05),見表2。

表2 不同檢查方法與術后病理切片診斷對比(例,%)
3 討論
宮頸癌是最常見的婦科惡性腫瘤,患者平均年齡52.5歲,主要分布在30~35歲和50~55歲2個區間[4]。為了提高女性的生命質量,降低患癌率,定期檢查子宮健康情況與早期診斷子宮相關疾病具有重要的臨床意義。由于女性子宮結構較為復雜,早期宮頸癌癥狀不明顯,與宮頸肌瘤、宮頸炎癥病變組織特征相似,故早期宮頸癌患者常常出現漏診、誤診[5]。隨著病情發展,患者出現陰道分泌物增多、不規則陰道流血等。
2009年國際婦產科聯盟(FIGO)根據宮頸原發腫瘤局部浸潤程度,對宮頸癌的臨床分期進行劃分,共分為4期,Ⅰ、Ⅱ、Ⅲ、Ⅳ 期,目的是為了確認宮頸癌的治療方式[6]。目前臨床常用的診斷方式有TVCDS、組織切片檢查、CT和MRI。MRI為無損傷檢查,具有較高的空間分辨率,可提供多種類型圖像進行對比,能夠更準確地發現病變、確定病變性質,包括原發腫瘤的大小、浸潤深度及侵犯范圍等[7]。此外,由于MRI是逐點逐行獲得數據,能在任意方位斷層,因此能在任意設定的成像斷面上獲得圖像。故采用MRI可以清晰地顯示高信號的宮頸黏膜層和低信號的肌層及漿膜層。通過宮頸各層的信號差異可以判斷腫瘤侵及子宮頸的深度。但早期宮頸癌與正常宮頸組織在CT上比較,強化密度差異不明顯,易出現假陰性[8]。再加上操作者缺乏對宮頸形態的細致觀察,最好輔助其他影像學以提高檢出率。TVCDS不受腹壁厚度、膀胱充盈度及腸道內氣體等因素影響,對后位子宮、宮腔內病變、卵巢內小占位圖像顯示清晰,可以較好地彌補MRI的不足,常采用PSV和RI值顯示出宮頸管中的具體細微結構與血流分布,發現宮頸的形態學改變特征。
本研究中,將MRI聯合TVCDS檢查早期宮頸癌與單獨用MRI檢查進行比較,結果發現,2種檢查方法在宮頸癌Ⅰb、Ⅱb期上檢出率上有明顯差別。Ⅰb期宮頸癌,臨床可見腫瘤限于宮頸或臨床前腫瘤大小超出Ⅰa、Ⅱb期宮頸癌,表現為明顯的宮旁侵犯。TVCDS能清晰地顯示新生血管的分布,觀察到腫瘤組織內豐富的血流信號,從而能較好地判斷腫瘤大小,為臨床診斷提供依據。結合MRI對病灶部位的高分辨率成像,因此檢出率大大提高。進一步研究發現,2種檢查方法對宮旁侵犯與淋巴結轉移的檢出率差異無統計學意義(P>0.05),但間質浸潤和陰道浸潤,聯合檢查的檢出率明顯較高(P<0.05)。宮頸癌的擴散方式主要為直接侵犯及淋巴結轉移,MRI分辨率高,可以直觀地觀察到宮頸癌的侵襲程度,做出準確的判斷。陰道浸潤、間質浸潤深度不超過基膜下5 mm,水平方向播散不超過7 mm時,較難從單一診斷方式進行判斷,容易出現漏診、誤診。
MRI聯合TVCDS能較好地對早期宮頸癌進行準確判斷,但由于本研究樣本量偏小,還需在進一步擴大樣本量的基礎上,探索MRI聯合TVCDS對宮頸癌其他臨床分期的診斷效果,以便更好地預防與治療宮頸癌。

