胰島素、利福平聯合胸腺肽α1治療肺結核合并糖尿病療效及對患者CD3+、CD4+、CD8+的影響研究
曹思哲,郭玉琪
1.西安市胸科醫院四病區(西安710061),2.西安市胸科醫院重癥科(西安710061)
主題詞 結核,肺/藥物療法 糖尿病/藥物療法 胸腺激素類/治療應用 免疫因子/分析
糖尿病是一種破壞機體免疫機制,導致機體免疫功能減退的一種疾病,且會在一定程度上增加患者感染結核的風險[1]。有研究報道顯示,肺結核合并糖尿病的發病率高出非糖尿病患者3~7倍,且該病患者的痰菌陽性率顯著單純肺結核患者[2]。若臨床無法有效控制糖尿病,則會導致肺結核的臨床療效不佳,而肺結核如無法得到及時有效的治療亦會加劇糖代謝紊亂。糖尿病與肺結核互為因果,相互影響[3]。因此,尋找一種有效的治療方式顯得尤為重要。然而單純抗結核的治療效果并不理想,且長期使用異煙肼等藥物會導致患者糖耐量下降,進一步對糖代謝產生影響,從而可能導致患者出現低血糖以及視神經炎等不良反應[4]。鑒于此,本文通過研究胰島素、利福平綜合療法聯合胸腺肽α1對肺結核合并糖尿病患者的療效及CD3+、CD4+、CD8+的影響,目的在于為臨床有效治療肺結核合并糖尿病提供參考依據,現報告如下。
資料與方法
1 一般資料 選取2015年3月至2016年12月我院收治的肺結核合并糖尿病患者84例。納入標準[5]:所有患者均符合中華醫學會《臨床診療指南結核病分冊》中所制定的肺結核診斷表標準,且符合2010年中國2型糖尿病防治指南中所制定的2型糖尿病診斷標準;入院前1年內未接受任何可能影響免疫功能的治療。排除標準:伴有免疫變態反應性疾病者;伴有心、肝、腎等臟器功能嚴重障礙者;艾滋病感染者;妊娠期或哺乳期婦女。按照隨機數字表法分成觀察組與對照組,每組42例。其中觀察組男28例,女14例,年齡34~68歲,平均年齡(44.5±6.2)歲;病程6~14年,平均病程(9.8±2.3)年。對照組男26例,女16例,年齡33~69歲,平均年齡(44.7±6.1)歲;病程5~15年,平均病程(9.8±2.2)年。兩組患者在性別、年齡以及病程等方面比較無統計學差異(P>0.05),存在可比性。所有患者均知情并簽署了同意書,且經醫院倫理委員會批準。
2 研究方法 對照組患者予以胰島素、利福平綜合療法,具體方法如下:采用胰島素控制血糖水平至正常范圍內或趨近正常范圍,同時予以異煙肼片0.3g/次口服,1次/d,口服利福平膠囊0.45g/次,1次/d;口服乙胺丁醇片0.75g/次,1次/d;口服吡嗪酰胺片0.5g/次,3次/d。觀察組則在對照組的基礎上予以靜脈滴注胸腺肽α1治療,即靜脈滴注1.6mg胸腺肽α1,2次/周。兩組患者療程均為6個月。
3 觀察指標[6]分別對比兩組治療后痰菌陰轉率、病灶吸收率以及空洞吸收率,治療前后CD3+、CD4+、CD8+水平變化情況,治療前后血清IgA、IgG以及IgM水平變化情況,不良反應發生情況。其中CD3+、CD4+、CD8+水平檢測方法如下:采集患者治療前與治療后6個月的外周靜脈血清5ml,采用FIcoll密度梯度離心法分離外周血單個核細胞,并采用流式細胞儀分別檢測CD3+、CD4+、CD8+占比。血清IgA、IgG以及IgM水平檢測方法為免疫散射比濁法。
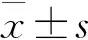
結 果
1 兩組痰菌陰轉率、病灶吸收率以及空洞吸收率對比 觀察組痰菌陰轉率、病灶吸收率以及空洞吸收率分別為92.86%(39/42)、97.2%(41/36)、69.05%(29/42),均顯著高于對照組的76.19%(32/42)、85.71%(36/42)、47.62%(20/42),差異均有統計學意義(P均<0.05),見表1。

表1 兩組痰菌陰轉率、病灶吸收率以及空洞吸收率對比[例(%)]
注:與對照組相比,*P<0.05
2 治療前后兩組CD3+、CD4+、CD8+水平變化情況對比 治療后觀察組CD3+、CD4+水平分別為(68.8±2.5)%、(43.7±5.2)%,均顯著高于對照組的(56.6±2.3)%、(29.2±3.8)%,而CD8+水平為(22.4±3.1)%,顯著低于對照組的(29.7±4.1)%,差異均有統計學意義(P均<0.05),見表2。
3 治療前后兩組血清IgA、IgG以及IgM水平變化情況對比 治療后觀察組血清IgG水平為(19.0±3.1)g/L,顯著高于對照組的(13.6±2.9)g/L,差異有統計學意義(P<0.05),見表3。

表2 兩組治療前后CD3+、CD4+、CD8+水平變化情況對比
注:與對照組相比,*P<0.05

表3 兩組治療前后血清IgA、IgG以及IgM水平變化情況對比(g/L)
注:與對照組相比,*P<0.05
4 兩組不良反應發生情況對比 觀察組頭暈、胃腸道反應以及嘔吐發生率分別為0.00%(0/42)、2.38%(1/42)、0.00%(0/42),與對照組的2.38%(1/42)、4.76%(2/42)、2.38%(1/42)相比,差異均無統計學意義(P均>0.05),見表4。

表4 兩組不良反應發生情況對比 [例(%)]
討論
肺結核與糖尿病均是對人類健康具有嚴重危害的常見病,且兩者之間具有密切相關。糖尿病屬于消耗性疾病,患者主要表現包括蛋白質代謝紊亂,抗體與不同生成受抑制,機體免疫力降低[7-8]。而肺結核的免疫反應主要是以T淋巴細胞為主介導的,其中有多種T淋巴細胞再次過程中發揮著重要作用。其中CD4+T細胞主要是發揮輔助誘導作用,在致敏后可促進巨噬細胞的增殖,從而有效吞噬結核桿菌。而CD8+T細胞則可通過分泌可溶性抑制因子以發揮細胞免疫抑制功能水平[9-10]。國內外已有不少的研究報道證實,糖尿病合并肺結核患者存在免疫功能下降[11-12]。因此,通過有效的干預提高機體免疫功能可能對糖尿病合并肺結核患者的治療具有促進作用。而胸腺肽α1屬于胸腺激素中活性最強的組成成分,具有較強的免疫活性,可有效促進機體免疫功能的恢復[13-14]。
本文研究結果顯著:觀察組痰菌陰轉率、病灶吸收率以及空洞吸收率分別為92.86%、97.2%、69.05%,均顯著高于對照組的76.19%、85.71%、47.62%,差異均有統計學意義。這與蔣紅球等人的研究報道相符[15-16],說明了胰島素、利福平綜合療法聯合胸腺肽α1治療肺結核合并糖尿病的臨床療效顯著。其中主要原因在于:胸腺肽α1是一種從新生小牛的胸腺組織中提取而來的多肽類物質,其主要作用是刺激骨髓產生干細胞轉變為具有細胞免疫功能的T淋巴細胞,從而有效增強患者免疫功能,進一步使病態的異常反應恢復至正常保護性免疫反應,最終達到協助抗結核藥物清除滯留菌或休眠菌的目的,有效提高臨床治療效果。此外,治療后觀察組CD3+、CD4+水平均顯著高于對照組,而CD8+水平顯著低于對照組,差異均有統計學意義。與此同時,治療后觀察組血清IgG水平顯著高于對照組,差異有統計學意義。這符合董璇等人的研究報道[17-18],表明了胰島素、利福平綜合療法聯合胸腺肽α1治療肺結核合并糖尿病可顯著改善患者機體免疫功能。分析原因,筆者認為胸腺肽α1具有多種生物活性,可促使骨髓產生的干細胞轉變為T淋巴細胞,和細胞免疫功能的形成存在直接相關,亦可增強循環血液中成熟T細胞的功能,從而促進一系列細胞因子的產生,進一步達到細胞免疫增強作用。另有研究報道也顯示[19-20]:胸腺肽α1屬于小分子多肽,可顯著促進細胞因子的合成與分泌過程,同時有效增強淋巴細胞的生物學功能,并可通過合成、分泌NK細胞、CD8+等免疫細胞,從而對結核桿感染的細胞產生滅活作用,且可有效調節Th1與Th2細胞因子的水平。另外,觀察組頭暈、胃腸道反應以及嘔吐發生率分別為0.00%、2.38%、0.00%,與對照組的2.38%、4.76%、2.38%相比不明顯,差異均無統計學意義。這表明了胰島素、利福平綜合療法聯合胸腺肽α1治療肺結核合并糖尿病不會增加患者的不良反應發生率,具有較好的安全性。當然,在治療的同時,應做好預防和教育工作,因血糖的理想控制是減少感染等并發癥的最有力手段,對糖尿病合并肺結核病等并發癥者應進行健康指導、組織糖尿病健康教育講座,針對性的進行咨詢、義診,建立病人網絡,起到前瞻性預防效果[21]。
綜上所述,胰島素、利福平綜合療法聯合胸腺肽α1治療肺結核合并糖尿病的療效顯著,可顯著改善患者免疫功能,安全性較好。

