顯微鏡輔助眼眶植物性異物取出術的應用效果
李 麗,舒 平(重慶醫科大學附屬長壽區人民醫院眼科,重慶401220)
眼眶異物是眼科常見疾病,分為金屬性異物和非金屬性異物,金屬性異物容易被計算機斷層掃描(CT)或X射線查出,而非金屬異物(特別是植物性異物)有時在CT或X射線無法顯影導致漏診,殘留異物于眼眶,引起長期反復流膿,經久不愈。本研究選取本院收治眼眶植物性異物患者6例(6眼),在顯微鏡低倍率輔助下成功完整取出眼眶植物性異物,取得良好療效,現報道如下。
1 資料與方法
1.1 一般資料 選取CT或核磁共振成像(MRI)確診為眼眶深部植物性異物 6例(6眼)。其中男4例(4眼),女 2例(2眼);右眼 4例(4眼),左眼 2例(2眼);患者年齡 12~59歲,平均(42.00±16.57)歲;草莖2例,竹片2例,木片2例;眼眶下側壁2例,外下側壁2例,內上側壁1例,內下側壁1例;病史最短10 h,最長4個月。見表1。
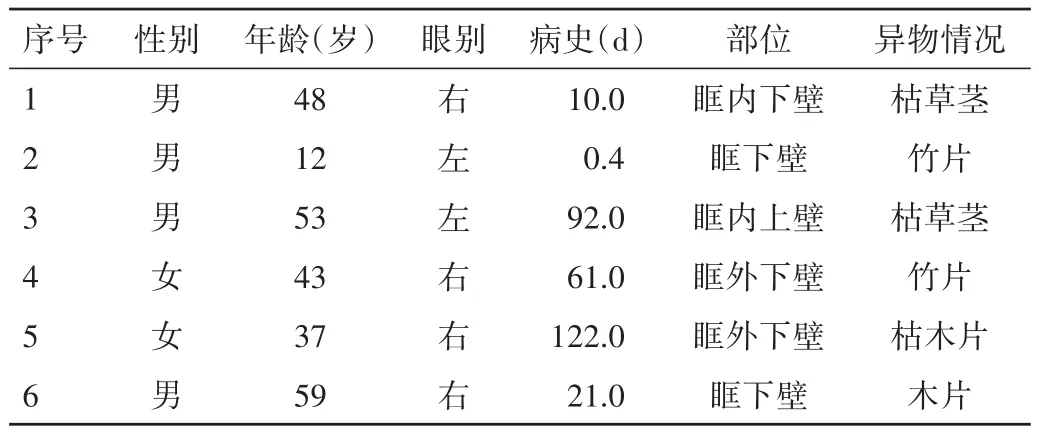
表1 患者一般資料情況
1.2 方法
1.2.1 術前準備 患者入院后,詳細詢問病史,包括受傷時間、具體地點、具體異物情況、受力方向等;確定是否予以處理,包括自行處理和醫院處理,以及處理情況等。術前進行血常規、血凝、血糖、血壓等指標檢查,如有異常請相關科室予以會診,在無絕對手術禁忌下進行手術。
1.2.2 麻醉方法 兒童行全身麻醉;成人行局部麻醉。眼眶內側壁及下側壁用5 mL 1%利多卡因、5 mL 0.75%布比卡因、2~4滴0.1%腎上腺素的混合液各2 mL行眶上神經、眶下神經,篩前神經痛神經阻滯麻醉。眼眶外側壁予以異物周圍注入上述麻藥混合液3~5 mL浸潤麻醉。創面用1%丁卡因20 mL加入0.1%腎上腺素2 mL加入腦面片行表面麻醉。
1.2.3 手術方法 消毒鋪巾后,把顯微鏡倍率調整到最低,在顯微鏡下清除淺層的肉芽組織,吸取膿性分泌物并做細菌培養及藥敏試驗,擴大或不擴大傷口,擴大傷口沿皮紋方向擴大,2例因異物太大無法取出擴大傷口,其余未擴大傷口。如傷口內出血明顯,用浸泡有丁卡因腎上腺素棉片止血,并取出大塊異物,用彎止血鉗撐開傷口,檢查各個竇道壁是否有異物及肉芽組織,特別是腐爛的碎塊異物。在確認無異物及肉芽組織后,用5%的聚維酮碘消毒竇道,置入橡皮引流條并縫合傷口,固定橡皮引流條。
1.2.4 術后處理及護理 術后根據藥敏試驗選用抗菌藥物,適當予以止血藥和激素治療,術后每天換藥,根據傷口愈合情況,48~72 h拆除引流條,5~7 d拆線。予以患者術后心理疏導,說明手術情況及術后注意事項、出院后可能出現的不良情況及對應處理方法,特別注意傷口愈合不良、有膿性分泌物時要注意是否有異物殘留。術后隨訪3~6個月。
2 結 果
6例眼眶植物性異物一期全部取出,同時清除傷口的肉芽組織,傷口一期愈合率為100%,無不良并發癥。術后5~7 d傷口全部愈合,隨訪3~6個月無流膿及異物殘留。無眼球運動障礙及視力下降等。相關案例,見圖 1、2。

圖1 取出的眼眶異物

圖2 瘺道、異物、瘺道口示意圖
3 討 論
眼眶異物是眼科常見疾病,分為眼眶金屬性異物和非金屬性異物,金屬性異物易被X射線和CT發現,但非金屬異物特別是植物性異物常常被誤診漏診[1-2],已有眼眶巨大植物性異物漏診的報道[3]。高分辨率CT、三維重建CT、三維重建定位是可行的檢測方法[4-5],也有報道稱MRI對眶內植物性異物,特別是非急性期眶內植物性異物的診斷有明顯診斷優勢[6],但是詢問病史更為重要。需要向患者了解受傷過程、受傷地點,即使患者在CT和MRI檢測中未顯示異物存在,醫生也可以根據病史及查體診斷,并通過手術探查。本研究中,2例在CT和MRI為明確顯示異物情況下,經過手術探查取出多發異物。文獻報道眼眶異物男性多于女性[7],本研究中男4眼,女2眼,與文獻報道相符。在區縣級醫院,大多數患者為農民百姓,其中以中年人為主。農民常被植物性異物所傷,但由于缺乏相關的醫學知識,會自行拔出異物或到基層衛生院取出異物,但有時也會殘留異物于眼眶內。本研究中,3例患者自行拔出異物未給予相關治療,2例患者在當地衛生院取出異物后并予以清創縫合,但未取盡導致異物殘留,12歲男孩受傷后立即到本院并在顯微鏡下取出異物,無殘留。殘留的異物會導致反復流膿,形成瘺管,病程達數月不等,門診常常以眼眶蜂窩組織炎或眼眶瘺管收入住院。眼眶異物可引起眶內容物如眼球等重要結構的損傷。視神經和眼球壁的損傷會導致視力損傷,而眼外肌和提上瞼肌的損傷則會造成斜視、眼球運動受限和上瞼下垂[8],也有報道稱眼眶異物會引起眶尖綜合征和眼眶瘺管形成[9-10],另有眼球穿通傷合并眼眶異物的報道[12]。本研究中的患者無眼球眼眶重要結構的損傷,可能是由于病例數較少,其中有3例形成眼眶瘺管。在眼外傷懷疑眼眶異物的同時,醫生必須了解患者有無其他重要的組織結構損傷,詳細查體。在護理方面,患者應配合醫生詳細告知病史,避免漏診或誤診。
手術麻醉方面,因患兒術中難以配合,加之手術時間不確定等因素,兒童必須予以全身麻醉。成人可以采取局部麻醉,根據異物部位采取不同的麻醉方式。眼眶神經支配包括眶上神經、眶下神經及篩前神經痛,可采用5 mL 1%利多卡因、5 mL 0.75%布比卡因、2~4滴0.1%腎上腺素的混合液。利多卡因起效快,布比卡因持續時間長,腎上腺素對血管有收縮效果,可保證在顯微鏡下取異物時創面不出血。在20 mL 1%的丁卡因加入2 mL 0.1%腎上腺素并與腦棉片浸濕在創面或瘺道內,有利于止血,可更好地發現異物。異物取出多數以開眶居多,最常見為前部開眶[8-9],也可側壁開眶處理肌圓錐的異物[8],而眼眶異物傷及周圍組織需要多科聯合會診手術[11]。在顯微鏡下直視取出眼眶異物,主要優勢有:(1)可看清楚異物并分離周圍組織,避免損傷周圍主要組織,如淚腺、眼外肌等重要的組織結構;(2)植物性異物留存在眼眶中,時間延長可形成瘺管,應清除瘺管口及瘺管內的肉芽組織,避免肉芽組織的殘留;(3)在顯微鏡下取眼眶異物,一般可不擴大原有的傷口或瘺道,具有損傷小的特點;(4)眼眶植物性異物多數為易碎、多發性異物,在一般的開眶手術中,較小的異物容易殘留,而在顯微鏡下處理眼眶異物則不易導致殘留;(5)采用顯微鏡要在低倍率下取出異物,主要由于傷口較深,通過降低倍率可增加景深,醫生更易發現和取出異物,但不推薦放大倍率。在顯微鏡下取出瘺道口及瘺道內的肉芽組織后,分離可見異物并松動,可用蚊式鉗取出大塊異物,再用彎的蚊式鉗撐開瘺道,進一步尋找殘留的小塊異物及肉芽組織;通過顯微鏡多次確認無異物后,用5%的聚維酮碘清洗術腔,置入橡皮引流條與術腔縫合傷口并固定橡皮引流條。術中護理主要是安撫患者的恐懼心理。手術主要采用局部麻醉(僅1例患兒采取全身麻醉),不確定手術時間長短,患者往往有憂慮心理,常規應予以各項生命體征檢測,需注意因眼眶深部的植物性異物可能導致的眼心反射。術后根據情況予以抗菌藥物治療,可選用廣譜抗菌藥物,也可等藥敏試驗結果出具后選用敏感抗菌藥物。引流條拔出時間要根據傷口具體情況而定,一般為24~72 h。經過術中聚維酮碘的處理,所有的患者在48 h內拔除引流條,一期傷口均愈合,隨訪3~6個月無復發。
綜上所述,眼眶植物性異物關鍵在于病史的詢問、影像學檢查,手術取出異物并取盡異物是關鍵。在低倍率顯微鏡下取出異物具有損傷小、恢復快等優點,而且在顯微鏡直視下手術,不易導致異物殘留,值得推廣應用。

