頭頸部惡性腫瘤調強放療中兩種個體化固定方式的對比研究
石翔翔,唐 濤,陳 斌,龐皓文,林 盛
(西南醫科大學附屬醫院腫瘤科,四川瀘州 646000)
大量文獻[1-3]顯示放射治療已成為治療鼻咽癌、腦轉移瘤、口腔癌和喉癌等頭頸部惡性腫瘤(head-and-neck cancer,HNC)的重要方法。相比傳統常規放療,調強放療(intensity modulated radiother?apy,IMRT)具有更準確的治療精度,更低的危及器官(organ at risk,OAR)受照射量和更高的腫瘤靶區受照劑量等優勢,不僅提高了腫瘤控制率,而且有效地提高了患者治療后的生活質量。隨著科學技術的發展,IMRT技術突飛猛進,先后出現了多種形式,如固定野調強技術(fixed filed intensity modulated radio?therapy,FFIMRT)、容積旋轉調強技術(volumetric modulated arcradiotherapy,VMAT)、螺旋斷層放射治療(helical tomotherapy,HT)等[4-7]。這對放射治療的體位固定的精確度和重復度提出了嚴格要求,如果體位固定的精確度低和重復度差而引起放射治療實際的等中心點發生偏移而導致實際劑量分布和治療計劃不一致,致使腫瘤靶區受照劑量不足而危及器官受照劑量過高,從而直接影響到放射治療的效果和安全性。目前HNC患者在IMRT中主要采用的體位固定技術包括:頭枕聯合頭頸肩熱塑膜和發泡膠泡沫墊聯合頭頸肩熱塑膜。本研究擬對比這兩種個體化固定技術的應用效果,通過對比其擺位誤差,探討能夠提升HNC患者在接受IMRT治療中擺位精度的有效方法。
1 資料與方法
1.1 一般資料
選取2018年1~3月西南醫科大學附屬醫院腫瘤科收治的接受IMRT的HNC患者40例,卡氏功能狀態評分(karnofsky performance status,KPS)均 > 70分,隨機分為觀察組(n=20,使用發泡膠泡沫墊聯合頭頸肩熱塑膜)和對照組(n=20,使用常規頭枕聯合頭頸肩熱塑膜),并簽訂知情同意書。兩組患者資料差異無統計學意義(P>0.05),詳細資料見表1。
表1 患者一般情況
1.2 體位固定、CT模擬定位和計劃制作
在模擬定位機下行模具制作和體位固定:所有患者采取仰臥位于底座上(觀察組使用頭頸肩板加發泡膠泡沫墊作為底座,對照組使用頭頸肩板加常規頭枕作為底座),將頭頸肩熱塑膜放入制模恒溫水箱中,待其完全變軟后覆蓋于患者頭頸部并使用卡扣將其固定于頭頸肩板上,等待15 min左右完成冷卻塑形。兩組患者都在CT模擬定位機(美國GE,lightspeed)下進行定位掃描,掃描層厚2.5 mm,掃描范圍從顱頂到鎖骨頭下2 cm,并將采集的圖像合成數字影像重建(digitally reconstructed radiography,DRR)圖像 (0°和 90°方向),用于后期的擺位誤差分析。掃描后將CT圖像傳輸至Pinnacle治療計劃系統(荷蘭飛利浦)與MRI圖像融合之后按影像學和臨床檢查結果逐層勾畫靶區腫瘤以及腦干、脊髓、晶體、視交叉、視神經、腮腺、下頜骨等鄰近危及器官。放療計劃由主治醫師和物理師共同完成,要求保障危及器官安全受量的前提下,給予腫瘤最大放射劑量。計劃制作完成后傳輸至直線加速器(瑞典醫科達)進行治療。
1.3 收集擺位誤差數據
首次放療前和放療期間每周都在CT模擬機上對患者擺位進行驗證,并獲取患者0°和90°兩個方向的DRR圖像,以骨性結構等解剖結構為參考與定位時采集的DRR圖像進行匹配,得到前后(AP)、頭腳(SI)、左右(RL)3個方向的擺位誤差數值。
1.4 統計學處理
采用SPSS 20.0統計軟件進行分析,計量資料以x±s(均數±標準差)表示,兩個樣本均數比較采用t檢驗,P<0.05為差異有統計學意義。
2 結 果
每名患者收集5次擺位誤差數據,總計每組收集100組數據。兩種體位固定方式的擺位誤差情況見表2。其中AP、SI和RL三個方向上對照組誤差數據(0.94 ± 0.93)mm、(1.10 ± 0.87)mm、0.77 ± 1.00)mm均大于觀察組(0.57±0.77)mm、(0.76±0.82)mm、(0.42± 0.89)mm,兩組之間差異均具有統計學意義(P<0.05)。
表1 兩種個體化體位固定方式的擺位誤差對比(±s)
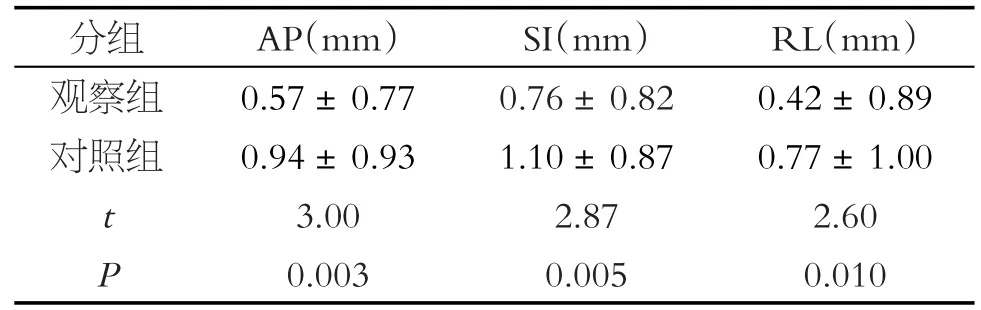
表1 兩種個體化體位固定方式的擺位誤差對比(±s)
分組觀察組對照組t P AP(mm)0.57±0.77 0.94±0.93 3.00 0.003 SI(mm)0.76±0.82 1.10±0.87 2.87 0.005 RL(mm)0.42±0.89 0.77±1.00 2.60 0.010
3 討論
HNC是常見的腫瘤之一,其發病率居所有腫瘤的第六位;放射治療是其目前最主要治療手段之一,能夠有效地降低原發灶復發和遠處轉移率[8-13]。HNC常規放療療程約6~7周,每次執行放療都需技師按要求對患者進行擺位;劑量誤差同時會造成原發灶失控,并且高劑量區可能偏移至危及器官區域,造成正常組織器官嚴重并發癥,因此擺位操作的重復準確性就成為關鍵[14-17]。另外為使90%患者臨床靶區(clinical target volume,CTV)內至少受到95%以上處方劑量的覆蓋,需要將CTV外擴成計劃靶區(Planning treatment volume,PTV)。但過小的PTV會使靶區漏照,降低腫瘤局部控制率,增加復發率;而過大的PTV會使正常組織受照面積增加,導致不必要的放射性損傷。CTV外擴邊界的大小由公式M=2.5 ∑ +0.7δ(∑為系統誤差,δ為隨機誤差)[18-19]計算得出,這使得擺位誤差成為放療單位外擴CTV的重要參數。
常規頭枕聯合頭頸肩熱塑膜固定技術已在臨床運用了多年,許多研究發現其可以提高擺位的精度和穩定性,可以將擺位誤差控制在3 mm以內[20-22]。然而在臨床實踐中發現部分患者的擺位誤差超過了3 mm,分析其原因主要是常規頭枕并非個體化制作,每個患者與頭枕的符合度存在的個體差異較大,而且部分體型瘦小患者肩背部沒有任何支撐,與頭頸肩板之間存在空隙,而發泡膠泡沫墊是根據患者體型而制作,患者與泡沫墊是緊密接觸的,可以很好地解決患者肩背部懸空問題。
通過本研究發現發泡膠泡沫墊相對于常規頭枕在HNC患者的IMRT治療中的優勢包括:①AP、SI和RL三個方向上擺位誤差統計更小,提高重復擺位的精準性;②發泡膠泡沫墊作為患者,特別是體型瘦小患者肩背部與頭頸肩板之間填充介質,改善放療執行中患者體位舒適性;③可減少患者在放療執行過程中頭頸部微小變化問題;④計算出AP、SI和RL三個方向上CTV外擴距離分別為1.96、2.47和1.67 mm,結合實際將使用發泡膠泡沫墊聯合頭頸肩熱塑膜患者的CTV外擴距離取為2、2.5和2 mm,取代了由之前研究[23]得到的外放距離數據,更能滿足臨床需求。
4 結 論
綜上,發泡膠泡沫墊聯合頭頸肩熱塑膜的個體化體位固定技術在HNC患者的IMRT中應用效果突出,在擺位重復性和精準性方面存在明顯優勢,可推廣并應用于臨床。

