急性缺血性腦卒中患者靜脈溶栓后早期神經功能惡化的研究
徐廣會 王蕾 張仲 何柳 方升 姜帥 龔蕉椒
急性缺血性腦卒中的早期神經功能惡化(early neurologic deterioration, END)在臨床上較為常見,常預示著預后不良,可導致嚴重的神經功能缺損,增加致殘率及病死率。針對急性缺血性腦卒中靜脈溶栓治療中END的危險因素、發病機制、腦卒中病因分型等也是目前研究的熱點。END的界定目前存在爭議,有些研究界定為入院24 h后NIHSS評分≥2分[1],或者入院后24 h NIHSS評分≥4分[2],甚至有些研究將END界定為腦卒中后48~72 h NIHSS評分下降4分[3],END的定義不同也導致了研究結果存在差異。雖然靜脈溶栓治療的有效性已經得到全世界的認可及執行,但相比非溶栓治療,靜脈溶栓是否增加END的發生率目前仍存在較大的爭議,本研究主要對急性缺血性腦卒中患者靜脈溶栓后END的發生率是否有別于非溶栓治療展開研究。
1 對象與方法
1.1 研究對象
連續收集2014年7月-2016年2月成都市第三人民醫院神經內科169例發病4.5 h內急性缺血性腦卒中患者進行回顧性研究。急性缺血性腦卒中患者在起病后3~4.5 h內接受治療,并在至少24 h內接受專業神經內科醫生評估神經功能缺損情況,入院24 h后或24 h內病情加重時行頭顱CT或MRI檢查。本研究方案經本院倫理委員會批準,患者及其家屬治療前簽署知情同意書。
納入標準:年齡18~80歲,發病4.5 h內,有明確神經功能缺損,經頭顱CT排除腦出血,患者或家屬知情。排除標準:活動性出血,嚴重心肝腎功能不全病史,既往3個月內頭部嚴重外傷或腦卒中病史,既往顱內出血病史,顱內占位,近期顱內或脊髓手術,降壓治療后血壓仍高于185/110 mmHg,血糖<2.7 mmol/L,CT提示多個腦葉梗死(低密度面積>1/3大腦半球面積)。
1.2 治療
入組患者根據患者或家屬知情情況下同意或不同意分為靜脈溶栓組或非溶栓組。溶栓組給予阿替普酶(德國勃林格殷格翰藥業有限公司)0.9 mg/kg,最大劑量90 mg,最初10%在1 min內靜脈推注完成,剩余90%于1 h內勻速靜脈泵入,余治療同腦梗死常規處理。非溶栓組入院后給予阿司匹林腸溶片300 mg口服抗血小板聚集治療等腦梗死常規處理。
1.3 基線資料及評價指標
(1)基線資料:收集患者性別、吸煙、飲酒,高血壓病、糖尿病、高脂血癥、腦梗死、心臟病、房顫等病史,發病前服用抗血小板聚集、抗凝、降壓、降糖、他汀等藥物,血小板計數,INR值,總膽固醇,收縮壓,舒張壓,發病前mRS評分;(2)評價指標:評估入院時NIHSS評分,入院24 h NIHSS評分,根據NIHSS評分變化判斷有無早期神經功能惡化,入院24 h后或24 h內病情加重時行頭顱CT或MRI檢查,根據影像學判斷是否為缺血進展、癥狀性出血或腦水腫。
1.4 END的界定及分型
選擇入院后24 h NIHSS評分≥2分界定為END,并且根據影像學分為3組:缺血進展、癥狀性出血和腦水腫。其中癥狀性出血界定為由于腦出血占位效應引起NIHSS評分增加≥2分。腦水腫界定為最初的腦梗死病灶在除外出血時出現明顯占位效應,導致NIHSS評分增加≥2分。缺血進展界定為最初的腦梗死病灶擴大或者新出現其他的腦梗死病灶導致的NIHSS評分增加≥2分,由于根據MRI中彌散加權像可以清楚地界定是否為缺血進展,但通過CT的判斷相對困難,在這些病例中在除外癥狀性腦出血和腦水腫后仍將其歸為缺血進展。如果有兩種或兩種以上的原因導致NIHSS評分增加,選擇最可能導致癥狀加重的原因作為主要的END分型。
1.5 統計學處理

2 結 果
2.1 基線資料比較
2組性別、吸煙、飲酒,高血壓病、糖尿病、高脂血癥、腦梗死、心臟病、房顫等病史,發病前服用抗血小板聚集、抗凝、降壓、降糖、他汀等藥物,血小板計數,INR值,總膽固醇,收縮壓,舒張壓,發病前mRS評分等基線資料均無明顯差異(P>0.05)(表1)。
2.2 入院時NIHSS評分與入院24 h后NIHSS評分比較
入院時溶栓組與非溶栓組NIHSS評分無明顯差異(Z=-0.178,P=0.239),非溶栓組入院24 h后NIHSS評分與入院時NIHSS評分無明顯差異(Z=-0.086,P=0.932),但溶栓組入院24 h后NIHSS評分與入院時NIHSS評分比較有明顯差異(Z=-4.629,P=0.001),且入院24 h后NIHSS評分<入院時NIHSS評分(表2)。
2.3 早期神經功能惡化的發生率
溶栓組共發生END 21例(11.70%),其中癥狀性出血10例(8.47%)、腦梗死進展5例(4.24%)、腦水腫6例(5.08%)。非溶栓組共發生END 6例,其中癥狀性出血1例(1.96%)、腦梗死進展3例(5.88%)、腦水腫2例(3.92%)。2組無論在END還是癥狀性出血、腦梗死進展、腦水腫均沒有明顯差異(P>0.05)(表3)。
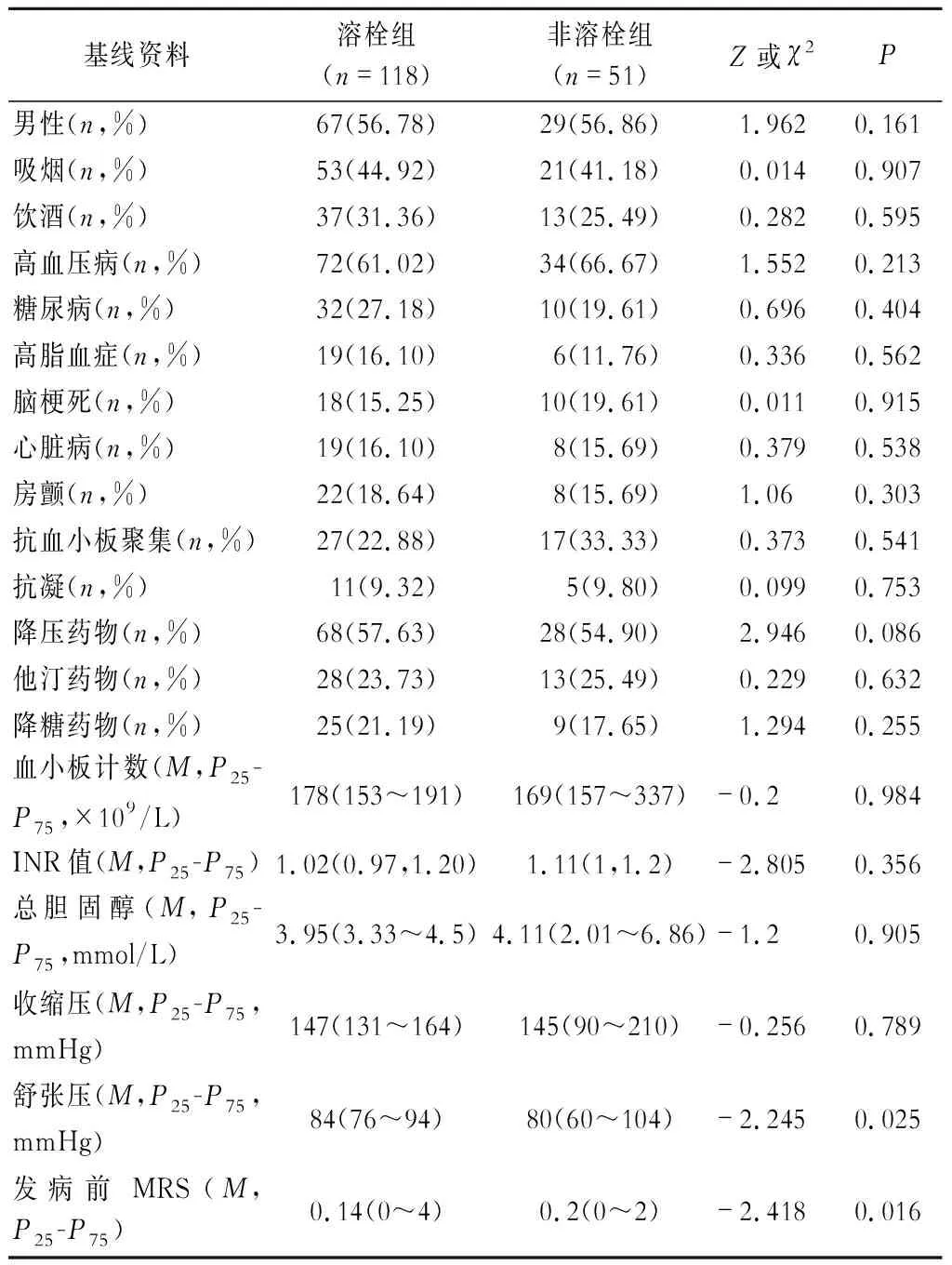
表1 溶栓組與非溶栓組基線資料比較
注:INR為國際標準化比率;MRS為改良Rankin量表評分

表2 溶栓組與非溶栓組動態NIHSS評分比較
注:NIHSS為美國國立衛生研究所卒中量表

表3 溶栓組與非溶栓組END發生率比較(%)
注:b為Fisher精確檢驗
3 討 論
很多研究都將END定義為入院后24 h NIHSS評分≥4分或2分,本研究選擇后者是因為考慮到目前急性缺血性腦卒中血管內治療的快速發展、癥狀性腦出血的早期外科干預和腦卒中單元的普及,使對神經功能缺損的監測要求更高、更及時準確,以指導針對END的積極處理。既往大多數針對急性腦梗死靜脈溶栓的研究中評估靜脈溶栓的安全性主要集中在分析溶栓后癥狀性出血上,但綜合評估靜脈溶栓后早期神經功能惡化包括癥狀性出血、腦水腫及腦梗死進展更能全面地評估腦梗死靜脈溶栓的安全性,以利于更積極地制訂治療方案。
本研究主要分析了腦梗死靜脈溶栓后早期神經功能惡化的發生率,且與非溶栓組進行比較,溶栓組在不增加早期神經功能惡化的基礎上改善了早期患者神經缺損癥狀,更加驗證了靜脈溶栓治療的有效性與安全性。很多研究中END的發生率差別較大,本研究結果顯示END的發生率僅為11.7%,與Leigh[2]的研究相近,但明顯低于Sieqler[4](34%)、Kim[1](26.2%)等人的研究,考慮可能與本研究僅納入了低齡患者(<80歲)有關,這些患者無論在動脈粥樣硬化、血管脆性、腦梗死分型等方面不同于高齡患者,且高齡患者入院時神經功能缺損更嚴重[5]。
與非溶栓組癥狀性出血的發生率比較,溶栓組癥狀性出血發生率也沒有顯著增加。同時,相對與非溶栓患者入院后發生的腦梗死進展,靜脈溶栓并未改善腦梗死患者的梗死進展,即使是在刻意剔除高齡患者后。Seners[6]研究發現,除了直接的病因如腦出血和惡性水腫,溶栓后不能解釋的END與敏感血管信號的延伸獨立相關,而敏感血管信號的延伸說明原位血栓的延伸或者再栓塞。因此,為了降低惡性臨床事件的風險,對于靜脈溶栓后是否需要快速啟動抗栓治療仍需進一步研究。同時,Awadh[3]研究分析,對于心源性栓塞患者來說,雖然靜脈溶栓后二次栓塞形成發生幾率很低,但二次栓塞還是被認為是心臟內或血管內血栓崩解出現的結果,同時動脈-動脈栓塞也是早期再發腦卒中的機制之一。
綜上所述,本研究通過對比分析靜脈溶栓與非溶栓腦梗死患者發現,靜脈溶栓能夠有效地改善腦梗死患者早期的神經功能,同時在治療安全性上未增加早期神經功能惡化的發生率,這再次驗證了腦梗死靜脈溶栓治療的安全有效。

