根本原因分析法在醫療投訴原因分析的應用
徐德武,楊 雪,張 婧
(1江南大學附屬醫院,無錫市第四人民醫院教育處,江蘇 無錫 214062;2南京醫科大學醫政學院,江蘇 南京 211166)
近年來,醫療糾紛投訴事件得到有效的控制,發生率呈下降趨勢,但傷醫惡性暴力事件仍然頻發,醫療安全形勢不容樂觀。對此,如何防范醫療投訴和糾紛的發生依舊是各級衛生行政部門必須予以重視和解決的迫切問題。本文就無錫市某三級甲等醫院近3年來的醫療投訴情況,采用根本原因分析法進行分析,從而提出針對性的意見。
1 資料與方法
1.1 資料來源
投訴涵蓋服務質量、診療效果、醫院內部管理、診療環境、醫療費用等方面。第一時間處理投訴,盡可能當時、當場減輕病人不良情緒,緩解醫患關系,消除醫患矛盾。本文研究的176例醫療投訴案例均來自糾紛投訴辦公室登記的投訴檔案。
1.2 研究方法
根本原因分析法(Root Cause Analysis,RCA)是一種回顧性的實物原因分析,是協助組織找出作業流程中及系統設計上的風險或缺點,并采取相應措施,通過組織間經驗分享,使分析后得到的信息、經驗及知識得以被同行參考,預防未來不良事件的發生[1],包含準備階段(信息收集)、尋找近端原因,確認根本原因、設計和執行計劃書四個階段。RCA從系統的、全局的視角,分析發生的異常事件,了解潛在原因及環境的因素,注重整個系統及過程的改善,而不是針對個人的批評與譴責。
對2014—2016年內詳細記錄的176例患者投訴案例采用RCA理論進行分析,收集患者基本信息、投訴級別、投訴科室分布、投訴原因等信息,并用EXCEL2010進行整理統計。通過RCA分析得到引起醫療投訴的根本原因8條,分別為溝通不良,患者及家屬不理解,診療技術欠缺,責任心較差,服務態度較差,核心制度落實不到位,后勤保障不到位,搶救不到位。借助帕累托圖法(Pareto Diagram)描述醫療投訴內容的分布并找出醫療投訴根因中的主要因素。最后,根據分析得到的醫療投訴特點和產生原因的結果,采用文獻研讀和專家咨詢的方法,為醫院防范和處理醫療投訴提出針對性意見。
1.3 具體步驟
1.3.1 成立醫療投訴糾紛RCA專項小組,事件調查與資料收集。根據RCA理論標準,小組成員以3~4人為宜,不超過10人[2],固定小組成員應具有醫療相關規章制度、RCA理論的運作、與事件涉及的臨床知識有扎實的基礎,因此任命醫患溝通辦公室主任為組長和長期在一線的行政質控人員為固定小組成員。其他成員,根據不同事件發生情況,臨時抽調各科室一線專家組成RCA專項小組。對嚴重程度、復雜程度低的醫療投訴案例,由醫患溝通辦公室的人員單獨進行分析。專項小組成立后展開調查,調查時間涵蓋為患者就診全過程,進行相關資料的收集,包括門診記錄、住院病歷、手術記錄,以及患者及家屬和醫護人員雙方訪談記錄等。
1.3.2 尋找直接原因。對發生的投訴糾紛事件進行整理,找出發生該事件最直接相關的原因,采用“魚骨圖”、“原因樹”和“推移圖”等工具來尋找近端原因。近端原因按照分類原則作初步分析和必要措施,并及時介入,以免產生更為嚴重的后果[3]。
1.3.3 確定根本原因。根據RCA理論的篩選標準:辨別是根本原因還是近端原因,當此原因不存在時,此問題還會發生嗎?若此原因被矯正或排除,若再有相同誘發因素,還會有類似問題發生嗎?答“是”為近端原因,答“否”為根本原因,以此從近端原因中篩選出根本原因。
1.3.4 制訂并執行改進計劃。根據確認的根本原因和直接原因,采用文獻研讀和專家咨詢的方法,制訂可行性的改進計劃,并貫徹執行。
2 結果
2.1 醫療糾紛發生數量趨勢
2014—2016年詳細記錄在案的醫療投訴共有176件,其中2014年45件,占總案件數的25.57%;2015年54件,占總案件數的30.68%;2016年77件,占總案件數的43.75%。整體呈現出上升趨勢。
2.2 投訴級別
176例投訴中,院級投訴104例,占投訴總數的59.09%;其他包括衛生行政部門投訴、法院投訴、網絡投訴等(見圖1)。
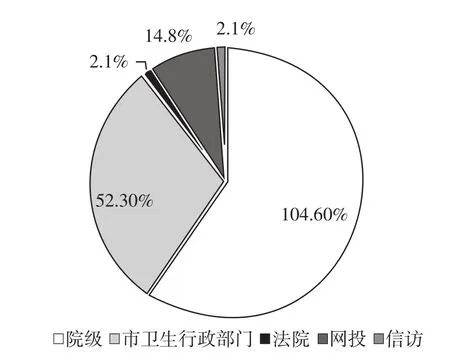
圖1 無錫市某三級甲等醫院投訴級別分布情況
2.3 投訴患者基本情況
2.3.1 投訴患者性別分類。176例投訴中,男性患者有92例(占比為51.98%);女性患者有85例(占比為48.02%),其中1例有2位患者。
2.3.2 投訴患者年齡分布。按投訴者年齡分類(見圖2)。可以看出,隨年齡的增長,投訴發生數量呈現上升趨勢,老年人發生較多。
2.4 投訴場所分布情況
176例投訴中,按發生場所分,急診12例(占6.82%),門診 7例(占 3.98%),病房 152例(占86.36%),從整體上來看,投訴患者大部分來自病房。
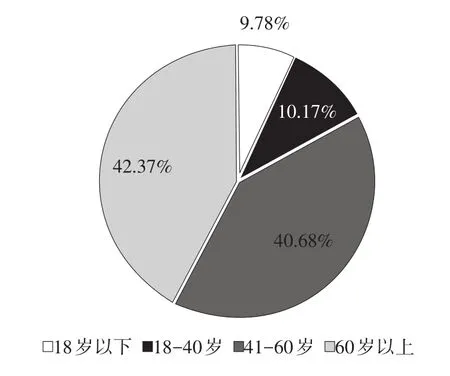
圖2 無錫市某三級甲等醫院投訴患者年齡分層
2.5 投訴科室分布情況(投訴數量排名前十五的科室)
總體來說:急診多于一般臨床科室,手術科室多于非手術科室和醫技科室見表1。
2.6 與患者溝通情況
176例投訴中,與患者溝通次數最多達20次,也有未溝通。通過1次溝通解決的投訴77例,占43.75%;通過2次溝通解決的投訴50例,占28.41;通過3次溝通解決的投訴28例,占15.91%;通過4次溝通解決的投訴9例,占5.11%;通過5次溝通解決的投訴7例,占3.98%;通過6次溝通解決的投訴2例,占1%。除去極端的0次溝通1次和20次溝通2次,一般解決1例醫療投訴平均需1.99次溝通。
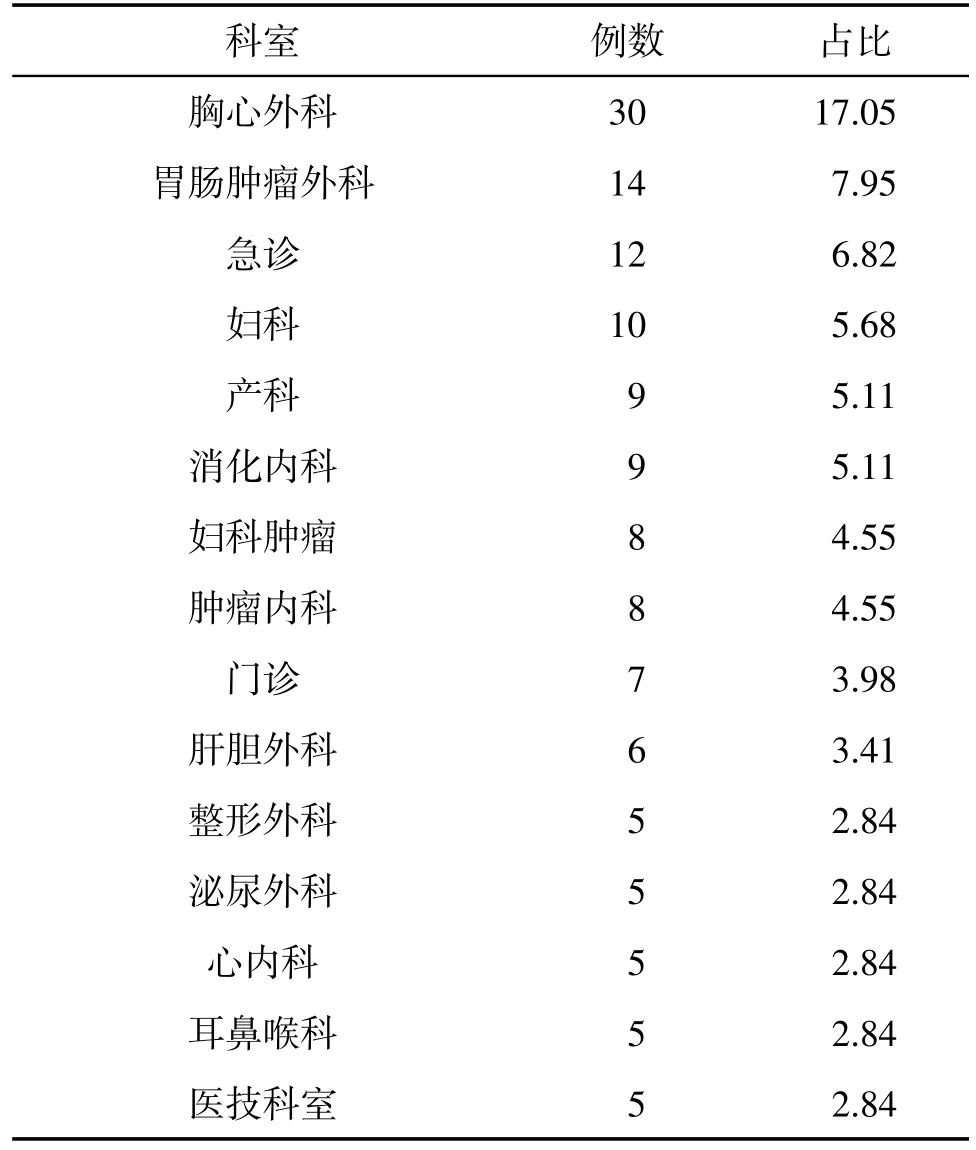
表1 投訴科室分布情況 [n,(%)]
2.7 投訴糾紛情況
依據RCA理論,對176醫療投訴案例進行逐一的根本原因分析,整合同類原因后,得到引起醫療投訴的主要原因8條。其中,溝通不良82例次,占46.59%;患者及家屬不理解50例次,占28.41%;診療技術欠缺25例次,占14.20%;責任心較差9例次,占5.11%;服務態度較差5例,占2.84%;核心制度落實不到位3例,占1.70%;后勤保障不到位1例次,占0.57%;搶救不到位1例次,占0.57%。通過帕累托圖法分析之后,溝通不到位,患者及家屬不理解是A類原因,診療技術欠缺是B類原因(見圖3)。
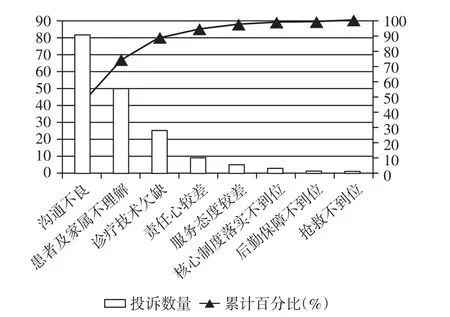
圖3 醫療投訴根因內容的帕累托圖
3 討論
通過分析得知產生醫療投訴根本原因主要是以下三條。
3.1 溝通不良
醫患糾紛的首要原因產自于溝通不良:(1)溝通不到位。①對診療的注意事項未進行指導或指導內容不詳細;②對疾病的發展及預后,以及可能存在風險及意外情況未進行詳細說明;③對診療方法可達預期目標的局限性及采取此診療方法的必要性未進行詳細說明或溝通不到位;④對診療過程中需自費的藥品及耗材未進行說明或說明不到位。(2)溝通技巧欠缺:①對患者的多次、重復提問,顯露不良情緒,溝通用詞、聲音語調未注意;②醫護人員僅僅關注了患者的病情,對病人缺乏人文關懷;③存在“以患者為中心”的服務理念淡薄現象。
3.2 患者及家屬不理解
患者及家屬不理解主要體現在以下三個方面:(1)專業知識方面:患者及家屬中鮮有醫學相關背景,大多數投訴情況下,患者可能對醫方從專業標準角度歸因為正常的診療結果當做醫方診療失誤或事故。如患方認為沒有達到預期的效果,或未見病情好轉、以及遇到康復等待時間過長、手術出現并發證時,便會產生認知偏差[4]。(2)工作流程方面:患者對于醫院規定的工作流程不理解,如按照規定上級護理人員有審查修改、補充下級護理人員書寫護理記錄的責任。上級對下級可修改一般及危重的文字材料,不能修改數據,修改必須在72小時內完成。當患者家屬看見護士補充記錄、重新謄清時便認為醫護人員修改病案[4]。(3)文件制度方面:患者對醫療衛生相關的文件了解程度較低,容易在與醫務人員溝通過程中產生矛盾。如當前隨著納入醫保體系的人員種類增多,范圍擴大,有些費用隨著醫院等級不同,支付標準也不相同,這就造成部分前來就診或報銷的患者不理解,誤認為醫務工作人員收費出錯或醫院亂收費。
3.3 診療不到位
診療技術欠缺在176例中占14.20%,需持續關注整改。主要存在三個問題:(1)診療操作不規范:未按照醫療衛生管理法律、行政法規、部門規章和診療護理規范、常規進行操作,容易造成院內感染、醫療事故等不良事件的發生。(2)診療技術欠缺:如醫護人員在手術期間,由于自身臨床技術水平欠缺,造成患者術后不良反應。(3)對患者的病情觀察不到位,容易出現誤診、漏診現象,造成病情延誤,甚至加重患者病情。
4 對策
經過醫療投訴根因分析之后,發現醫療投訴事件在很大程度上是可以避免的,因此,采取“預防為主,防治結合,提高綜合服務能力”策略,提出參考性意見。
4.1 預防為主
4.1.1 成立臨床+行政雙質控小組(PDCA)。根據十八項核心制度等規章制度,制定關于電子處方、病歷書寫、圍手術期管理、不良事件報告等方面的持續質量改進表,并規范檢查的范圍和標準,確立實施方法和操作辦法,對臨床、醫技科室進行定期和不定期考核,對質量控制的結果進行評估和反饋。根據反饋結果,每季度篩選出重點科室作為重點考察、詳細評估、嚴肅整改對象,考核結果與績效掛鉤,實行“責任劃定、優獎劣罰”的辦法,督促醫、護、技人員規范自身操作,減少醫院不良事件的發生,避免醫療糾紛的出現。
4.1.2 進行CPD教程訓練,進行思想轉變、排查。CPD,即Continuing Professional Development(持續專業發展),是思想和技術的結合,重點是樹立明確的結果,幫助管理自己的學習和成長,超越任何初始訓練,同時也是一個記錄和反思學習、發展的過程。醫療糾紛的處理應化被動處理為主動預防,醫務人員內在驅動去改善自己薄弱環節或是做得不到位的地方,不論在醫學人文方面還是診療技術方面,醫、護、技人員轉變思想,主動排查、反思自身問題,針對自身問題進行整改。主管部門可提供專業發展概述,幫助醫生找出自身技能與發展目標之間的差距,促使醫生主動向投訴率低或無投訴的人員學習、請求指導。在學習的過程中,醫、護、技人員記錄自己的成就、進步、反思總結,從而進一步提高自身內在知識及外在能力。
4.2 防治結合
4.2.1 正確對待投訴,積極處理問題。醫院對待投訴的態度直接關系著醫院的發展。如能妥善處理糾紛、投訴,則將反敗為勝,給醫院帶來好的經濟、社會效益;如果處理不當,則會直接損害醫院聲譽,造成損失。因此正確對待,直面問題,積極處理,將投訴看做機遇,借不利局面凸顯醫院良好的服務態度,才能為醫院塑造良好聲譽,創造更好的效益。此外,醫患溝通人員在溝通過程中應認真、耐心地聽取患者傾訴,釋放投訴患者或家屬的不良情緒,并從中可以洞察潛在需求和最終訴求,從而有針對性的處理。
4.2.2 制定醫療投訴處理路徑。根據循證醫學思想,糾紛投訴辦公室及臨床醫務人員可對已發生的投訴案例進行原因分類,針對處理流程、解決方式、細節等進行回顧性梳理,制定出最佳的醫療投訴處理路徑,什么樣的投訴,該怎么處理,該找哪些人協助處理,各個聯絡員的電話等等[5],可供以后發生的醫療投訴事件借鑒,不斷推進患者投訴處理制度化、規范化、流程化,快速解決患者的投訴問題,提高患者滿意度。
4.3 提升綜合服務能力
4.3.1 提升醫學人文服務能力。醫院可采取“教育、實踐、激勵”三步走措施提高醫院醫學人文服務質量。一是院方組織,提供醫患溝通學集體授課、CBL分析、情景模擬等教學;二是定期組織干部考察觀摩;三是對于零投訴、或者對非醫源性投訴妥善處理的醫務人員、科室進行嘉獎,從而大規模提升醫護醫學人文服務能力。
4.3.2 提高醫學技術水平。提高醫療技術水平是醫院改善醫療質量的生命線,診療技術水平是病人選擇醫院的先決條件。醫院可通過加強業務學習、業務培訓,開展“外派學習、名師引進、青年培養”的人才培養模式,不斷提高醫生診療水平,減少因診療技術引起的醫療糾紛和投訴。
4.3.3 加強后勤保障服務能力。隨著生活水平提高,病人就診體驗要求也不斷提高,對于診療環境及布局、食堂飲食、醫療設備、病房條件等都有了較高的要求,這就需要醫院后勤走入臨床、走入群眾,定期巡查,了解患者需求,排除安全隱患。
5 成效
2017年1—10月份醫療安全(不良)事件212起,同比上升52.5%;其中Ⅰ級事件9起,同比下降26.3%;Ⅱ級事件12起,同比下降15.3%。醫務人員的糾紛預防意識大大提高,Ⅰ、Ⅱ級醫療安全(不良)事件在下降。2017年1—10月共發生投訴糾紛40例,較2014年—2016年同期相比下降16.7%,補償金額同期下降44%。

