肝素鈉微量泵入治療進展性腦梗死前后TCD改變和臨床觀察
黃偉 滕海英 毛媛媛 孟蘭芳 王衛紅 王洋 隋鑫 趙麗娟
在急性腦梗死中進展性腦梗死屬于比較常見且嚴重的臨床亞型,在全部腦梗死中約占26%~43%進展性腦梗死,本院神經內科病房在對發病48 h內病情進行性加重的急性腦梗死患者普通肝素持續微量泵入抗凝治療,同時進行經顱多普勒超聲(transcranial Doppler,TCD)監測,發現抗凝治療對血流速度、頻譜形態和血管搏動指數有明顯影響,且與預后的改善有明顯的關系,現報道如下:
1 資料與方法
1.1 一般資料 自2016年6月開始選擇發病48 h內病情進行性加重的確診急性腦梗死患者,對符合納入標準的病例設觀察組和對照組,至2017年7月共收集完整資料68例,其中男36例,女32例、年齡51~74歲,平均年齡(58±11.2)歲,漢族60例,回族2例,維吾爾族6例,既往有高血壓病史26例,糖尿病史12例,冠心病史8例,心律失常史3例,入院時NIHSS評分(9.23±4.08)分,急診顱腦CT排除出血性腦血管病,腦萎縮5例、多發腔隙性腦梗死9例;觀察組34例,對照組34例,對2組基本資料均無顯著差異(P>0.05),具有可比性。整個研究均在患者及其家屬知情同意下完成,并同時獲得本院倫理委員會的批準與實施。
1.2 納入標準 (1)首次發病、且發病后48 h內進行性加重的急性腦梗死患者,排除后循環供血區卒中病例;(2)所有病例臨床診斷均符合中國急性缺血性腦卒中診治指南2014中急性缺血性腦卒中的診斷標準[1];(3)病例均經CT或MRI掃描證實,分型為缺血性腦卒中,定位在大腦中動脈供血區且未行動靜脈溶栓的患者;(4)年齡≥50歲,<80歲;(5)經顳窗雙側大腦中動脈均可檢出滿意TCD信號;(5)愿意并能配合參與本研究并簽署知情同意書。
1.3 排除標準 (1)排除蛛網膜下腔出血、短暫性腦缺血發作、腦出血、腫瘤性與血液病引起的腦出血;(2)近期內無重大手術和內臟出血病史;(3)孕產婦;(4)嚴重肝腎疾病和呼吸困難患者;(5)NIHSS評分>25分或昏迷患者;(6)煩躁不能配合檢查者和頭部外傷不能固定頭架者。
1.4 治療 2組入選病例均常規給予阿托伐他汀、氫氯吡格雷口服、血栓通及依達拉奉等靜滴及常規監護,根據需要調整血糖和血壓。觀察組在此基礎上給予普通肝素持續微量泵入,首劑20~30 mg加0.9%氯化鈉10 mL稀釋后靜推15 min,繼續用50 mg加0.9%氯化鈉稀釋50 mL微量泵泵入8~12 h,每次更換藥液前復查APTT調整泵入速度,控制在正常值2倍以內,逐漸減量至100 mg每日,持續72~96 h停用,根據病情需要改為低分子肝素鈣皮下注射或繼續常規治療。
1.5 TCD檢測 采用EMS-9A型TCD儀雙通道多深度對患者進行腦血流監測,保持環境安靜,患者均保持閉目、放松的狀態,仰臥于檢查床上數分鐘后開始;監測時間定為1 h。兩側均用1.6 MHz的脈沖波多普勒探頭通過固定頭架放置在兩側顳窗,獲得雙側大腦中動脈最佳血流信號后固定探頭,采用10 mm的取樣容積,大腦中動脈取樣深度45~60 mm,雙深度取樣間距>5.0 mm,記錄遠心端深度的平均血流速度Vm值、頻譜形態和血管搏動指數(PI)值,所有患者均于入院7 d左右復查常規TCD記錄雙側大腦中動脈(MCA)、大腦前動脈(ACA)、大腦后動脈(PCA)、椎動脈(VA)和基底動脈(BA)各種血流參數。
1.6 觀察指標 (1)記錄治療前、治療1 h后和入院7 d后的雙側大腦中動脈平均血流速度Vm值和PI值;(2)TCD頻譜形態出現波峰圓鈍后移、兩側Vm相差30%、頻窗消失或聲頻異常、出現踹流或渦流信號4種情況中1種以上判為異常頻譜形態;(3)記錄2組治療前及治療第7、15 d后的NIHSS評分;(4)治療15 d后由專業醫師進行Glasgow(GOS)預后評分。
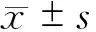
2 結 果
2.1 2組間治療前病灶側平均血流速度、PI值和NIHSS評分比較均無明顯差異(P>0.05)(表1);治療1 h后和治療7 d后病灶側Vm值、PI值和異常頻譜比例比較見表2;治療7 d后NIHSS評分比較見表3;治療15 d后GOS預后評分見表4。
2.2 2組不良反應比較 觀察組1例患者進食時牙齦少量出血,1例壓迫部位皮下出血點和片狀瘀斑,1例眼結膜下出血,均未影響治療。2組患者均未出現癥狀性顱內出血及內臟出血,復查凝血4項和血常規血小板均未見明顯異常。
3 討 論
典型的大動脈嚴重狹窄或閉塞后其遠端動脈的血流頻譜除血流速度減慢外,收縮期上升速度減慢,峰延遲,峰尖消失而成圓鈍低搏動指數波浪狀頻譜[2]。既往動物實驗及臨床研究[3-4]證實腦缺血后TCD所測得的血流速度降低與局部腦組織血流量降低密切相關,由于本組病例研究的目的不是診斷顱內動脈狹窄,而是TCD雙通道監測,取樣深度大部分在大腦中動脈遠心端,所以頻譜形態以低流速、異常頻譜和低搏動指數為主,高流速頻譜比例相對較少,監測前后因為探測深度不變,所以動態觀察血流速度和頻譜形態判斷局部腦組織血流量是有意義的,通過TCD對受累動脈血流速度的測定可反映缺血區腦組織缺血缺氧狀況,從而為病情判斷和預后的評估提供參考。

表1 2組治療前病灶側平均血流速度、PI值和NIHSS評分比較

表2 2組治療1 h報和治療7 d后病灶側Vm值、PI值和異常頻譜比較
注:與對照組比較,*P<0.05,△P>0.05
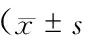
表3 2組治療前和治療7 d后NIHSS評分比較,分)
注:與對照組同時間點比較,*P<0.05,△P>0.05,與同組治療前比較,▲P<0.05

表4 2組治療15 d后GOS預后評分[例(%)]
注:與對照組比較,*P<0.05,△P>0.05
本研究采用普通肝素首劑靜注后微量泵入后觀察TCD變化,低流速病例在15~40 min血流速度開始增快,頻譜形態有所改善,但PI值變化不大,個別病例在早期輕度增高;高流速病例血流速度和PI值均變化不大,本研究推測機制可能與血液黏稠度降低、側枝開放和微栓子清除有關。既往動物實驗應用2 U·kg-1·h-1肝素治療2 h后全血粘度和紅細胞聚集性顯著降低,微動、靜脈血流速度加快,微栓子數量減少,微循環和血液流變學異常得到顯著改善[6]。早期的缺血半暗帶區局部血流灌注改善是本組病例良好預后重要機制,王志勇等[6]對照研究顯示,給予微量持續靜脈泵入普通肝素,穩定的血藥濃度不但可以有效改善神經功能,又可減少出血事件的發生率;本院既往研究普通肝素微量泵入治療急性腦梗死有效的機制與肝素抗炎作用有關[7],本研究結果顯示療效顯著的機制可能與局部缺血半暗帶區腦血流灌注的改善有關,證明普通肝素微量泵入對急性腦梗死可以通過多途徑多靶點改善預后。
本研究結果顯示普通肝素微量泵入可以通過增加局部缺血半暗帶區腦血流而改善腦卒中預后,通過TCD不但可以微栓子監測及顱內壓監測,也可以動態觀察血流參數,為病因探索及評價治療效果提供了依據,是CTA, MRA, DSA等影像檢查所無法取代的,是腦梗死患者個體化診療的必要檢測手段之一。
[1] 中華醫學會神經病學分會腦血管病學組急性缺血性腦卒中診治指南撰寫組.中國急性缺血性腦卒中診治指南2014[J].中華神經科雜志,2015,48(4):246-257.
[2] 高山,黃家星.經顱多普勒超聲(TCD)的診斷技術與臨床應用[M].北京:中國協和醫科大學出版社,2004:43-44.
[3] Els T,Daffertshofer M,Schroeck H,et al.Comparison of transcranial Doppler flow velocity and cerebral blood flow during focal ischemia in rabbits[J].Ultrasound Med Biol,1999,25(6):933-938.
[4] Brauer P,Kochs E,Werner C,et al.Correlation of transcranial Doppler sonography mean flow velocity with cerebral blood flow in patients with intracranial pathology[J].J Neurosurg Anesthesiol,1998,10(2):80-85.
[5] 李著華,朱慶平,唐顯玲,等.微量肝素對家兔DIC時血液流變性變化和微循環障礙的治療作用[J].中國血液流變學雜志,2003,13(3):203-206.
[6] 王志勇,王利春,陳超,等.普通肝素微量持續抗凝治療進展性腦梗死的對照研究[J].中國危重病急救醫學,2012,24(5):290-293.
[7] 黃偉,滕海英,毛媛媛.肝素鈉持續泵入治療急性腦梗死的療效及超敏C反應蛋白的變化[J].中國實用神經疾病雜志,2017,20(6):12-15.

