CWSI和IWSI型分水嶺腦梗死的危險因素及頭顱MRA特點
董斌 朱幼玲 穆燕芳 黃治飛 張留福 黃興圣
安徽醫科大學第三附屬醫院(合肥市第一人民醫院)神經內科(合肥 230061)
分水嶺腦梗死(watershed infarction,WSI)是指由于管腔狹窄、閉塞等多種原因,造成顱內相鄰的2條及以上動脈灌注壓降低,灌注交界區發生嚴重局限性缺血而導致的梗死。其發病率占全部缺血性腦血管病的12.7%[1]。按Bogousslavsky分型,WSI可分為皮層分水嶺梗死(cortical watershed infarcts,CWSI)、內分水嶺梗死(internal watershed infarcts,IWSI)及混合分水嶺梗死[2]。其中,以CWSI和IWSI最為常見。目前,WSI的發病機制尚存在爭議,且有研究提示CWSI和IWSI的發病機制也存在一定的差異[3]。闡明其發病機制,有利于指導臨床治療。因此,本研究對CWSI和IWSI患者的臨床主要危險因素和頭顱MRA影像學特點進行比較、分析,為揭示WSI的病因機制和指導臨床治療提供科學依據。
1 對象與方法
1.1 研究對象研究對象為2013年1月至2016年4月在我科住院治療的WSI患者,共56例,其中男42例,女14例。年齡28~88歲,平均(68.86±12.79)歲。所選病例納入標準:診斷均符合全國第四屆腦血管病學術會議制定的標準[4],經頭顱磁共振成像(MRI)證實的急性WSI患者。排除標準:心源性栓塞患者;其他病因型腦梗死,包括高凝狀態、血液系統疾病、吸毒等;已知患有腎臟或肝臟疾病、系統性紅斑狼瘡、梅毒、艾滋病、癌癥等涉及中樞神經系統的全身性疾病患者。
1.2 腦分水嶺梗死的影像學分類將納入病例按照Bogousslavsky的臨床分型標準[2],分為CWSI和IWSI兩組。其中CWSI包括皮質前型和皮質后型;IWSI也稱為皮質下型。皮質前型指發生于大腦前動脈與大腦中動脈皮層支之間的分水嶺區,帶狀或楔形,多位于額頂葉。皮質后型指發生于大腦后動脈與大腦中動脈皮層之間的分水嶺區,常位于角回和頂枕交界區。皮質下型指發生于大腦中動脈皮層支與深穿支的分水嶺區,主要位于側腦室旁或外囊區,可表現為條索狀或間斷的梗死灶。
1.3 腦梗死危險因素及病因的調查
1.3.1 吸煙史每日吸煙>5支,煙齡超過1年。
1.3.2 高血壓按照世界衛生組織(WHO)建議使用的血壓標準:收縮壓≥140 mmHg和(或)舒張壓≥90 mmHg。
1.3.3 血脂異常TG≥1.70 mmol/L,TC≥5.70 mmol/L,HDL-C ≤ 1.04 mmol/L,LDL-C≥2.70 mmol/L。
1.3.4 血糖采用2010年ADA糖尿病診斷標準,糖化血紅蛋白≥6.5%,或糖尿病癥狀+隨機血糖≥11.1 mmol/L,或空腹血漿葡萄糖≥7.0 mmol/L。
1.3.5 斑塊頸動脈內膜中層厚度(intima media thick,IMT)局部隆起增厚,向管腔內突出 ≥ 1.5 mm[5]。
1.4 研究方法所選患者均行血常規、生化檢查(肝腎功能、血脂、血糖),免疫血清學檢查、頸部血管超聲、心電圖、頭顱MRI和MRA檢查。
顱內血管狹窄程度的判定:根據三維MR血管重組成像圖,從各方位旋轉地觀察血管,根據血管的形態、走形、血流信號的改變以及遠端血管的顯示程度,綜合評估分析。其中血管血流信號改變可為1支或多支。采用華法林-阿司匹林癥狀性顱內動脈病變(Warfarin-Aspirin symptomatic intracranial disease,WASID)試驗診斷標準[6]進行評估,并按照下列公式計算動脈狹窄率:狹窄率=(1-AS/AN)×100%。AS為狹窄段最窄處管徑,AN為選擇同一動脈的正常血管的管徑。
狹窄程度的判斷[7]如下:(1)輕度腦動脈狹窄,1支或多支血管狹窄,表現為局部血流信號減弱,而遠端血管顯示正常,狹窄率≤30%;(2)中度腦動脈狹窄,1支或多支血管狹窄,表現為局部血流信號明顯減弱或消失,遠端血流信號顯示欠佳或減少,30%<狹窄率<70%;(3)重度腦動脈狹窄,1支或多支血管狹窄,表現為局部血流信號中斷,且遠端血流信號消失,狹窄率≥70%。
1.5 統計學方法應用SPSS 19.0統計軟件進行統計分析,計量資料以±s表示,兩組間比較采用t檢驗。計數數據以百分率表示,應用χ2檢驗,對于構成比中例數<5的應用Fisher精確概率法檢驗。P<0.05為差異有統計學意義。
2 結果
由患者影像學檢測可知,56例患者中,6例表現為皮層和皮層下分水嶺梗死;3例疑為后循環分水嶺梗死,以下分析時剔除。
2.1 CWSI和IWSI基線資料的比較在性別構成、合并高血壓病、血脂異常、既往卒中史、入院時血脂水平等方面,CWSI和IWSI兩組間差異無統計學意義(P>0.05)。而在吸煙、合并糖尿病、入院時空腹血糖水平及頸動脈斑塊情況等方面,兩組間差異具有統計學意義(P<0.05)。見表1、2。圖1為CWSI和IWSI患者的典型影像學圖片。

表1 CWSI和IWSI腦分水嶺梗死的臨床特征比較Tab.1 The comparison of clinical features between the patients with CWSI and IWSI
2.2 CWSI和IWSI頭顱MRA表現CWSI和IWSI兩組分水嶺梗死發生側別無明顯統計學差異(P>0.05),但在頸內動脈(ICA)、大腦中動脈(MCA)、大腦前動脈(ACA)、大腦后動脈(PCA)、椎動脈(VA)、基底動脈(BA)狹窄等方面差異均有統計學意義(P<0.05)。其中ICA狹窄的比例CW-SI組(37.50%)較 IWSI組(13.64%)高;IWSI組MCA、ACA、PCA、VA、BA 狹窄的比例分別為72.73%、59.09%、54.55%、27.27%、27.27%,均較CWSI組升高。見表3。
表2 CWSI和IWSI腦分水嶺梗死患者血糖血脂水平的比較Tab.2 The comparison of blood sugar and lipid level between the patients with CWSI and IWSI ±s,mmol/L
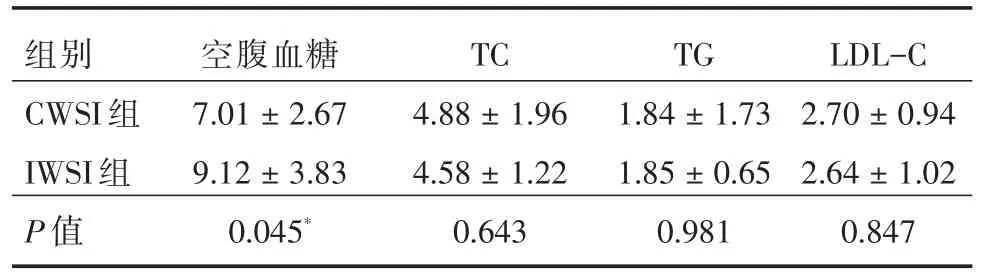
表2 CWSI和IWSI腦分水嶺梗死患者血糖血脂水平的比較Tab.2 The comparison of blood sugar and lipid level between the patients with CWSI and IWSI ±s,mmol/L
注:*P<0.05
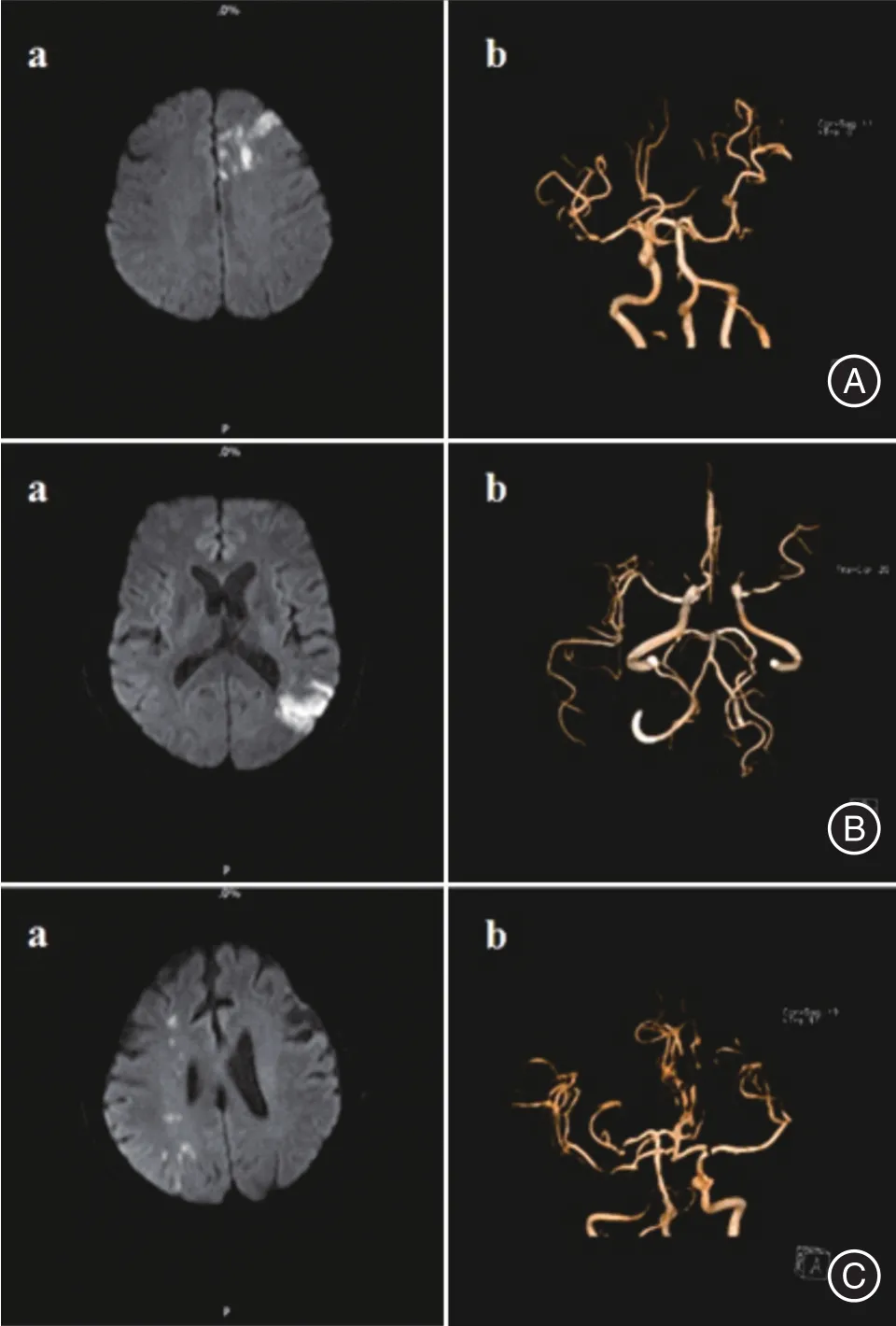
圖1 WSI患者DWI及MRAFig.1 The DWI and MRA in patients with WSI

表3 CWSI和IWSI腦分水嶺梗死患者的影像學特征和頭顱MRATab.3 The imaging features and head MRA in patients with CWSI and IWSI 側(%)
3 討論
WSI的病因和發病機制尚不十分明確,一直存在爭論。以往認為體循環低血壓、低血容量、頸動脈狹窄或閉塞、微栓塞、血液流變學異常及后交通動脈的解剖變異是其主要病因。近年有觀點傾向于WSI是不同發病機制共同發揮作用的結果。如研究表明[8],低腦灌注與微栓塞共同作用可發生WSI,且與顱內、外大動脈狹窄或閉塞密切相關。
本研究對分水嶺梗死采用頭顱MRI平掃+彌散(DWI)檢查。其中,在發現小的新梗死灶及區分新舊梗死灶等方面,DWI較常規MRI更優越。特別對超急性期腦梗死的病例,其敏感度和特異度分別為100%和86%,而常規MRI檢查的敏感度僅為5.56%[9]。本研究病例均采用DWI檢查病灶部位,有助于提高內分水嶺梗死診斷的準確性。本研究采用三維TOF-MRA檢查腦血管病變,與DSA相比,具有方便、無創等的優點。
本研究結果提示在起病年齡、性別構成等方面,CWSI和IWSI兩者差異無統計學意義。但在吸煙、頸動脈粥樣硬化斑塊形成、頸內動脈狹窄等方面,CWSI發生率較高;而伴糖尿病、顱內動脈(大腦中動脈、大腦前動脈、椎動脈)狹窄等方面,IWSI發生率較高,提示CWSI和IWSI在顱內外血管病變程度上存在一定的差異。我們推測造成這種血管病變部位差異的原因,主要是由于皮層分水嶺區域接近于腦皮層,穿支動脈由此發出,故來自軟腦膜和硬腦膜的側支循環相對較豐富,使得CWSI對低灌注的抵抗能力比IWSI要強。這與國內外文獻報道基本一致。MOMJIAN等[10]認為,IWSI(尤其是影像上呈半卵圓中心條索狀的),與血流動力學因素相關,而CWSI的主要作用機制為動脈到動脈的栓塞,提示CWSI和IWSI血管病變的機制不同,造出顱外血管狹窄多見于CWSI,顱內血管狹窄多見于IWSI。
本研究也顯示頸動脈粥樣硬化斑塊形成與CWSI相關,提示CWSI的發生可能與動脈-動脈栓塞或斑塊脫落微栓子清除不良有關。此外,本研究也表明IWSI顱內動脈狹窄的比例明顯較CWSI高,尤其是MCA和ACA狹窄比例分別高達72.73%和59.09%,提示MCA嚴重狹窄或閉塞更易累及IWSI。這可能是由于腦內分水嶺區位于顱內大動脈(ACA、MCA 和PCA)與往返動脈(Heubner返動脈、豆紋動脈以及脈絡膜前動脈)供血的交界區,是頸內動脈的最末端支,故灌注壓可能較低,且豆紋動脈側支循環較少造出。此結果與國內外一些研究相一致。
眾所周知,糖尿病對機體的血管影響是全身性的,可造成大血管和小血管損害。在本研究中,IWSI組合并糖尿病比例較高,分析其原因可能在于:顱內小動脈缺少充分的側支循環,且糖尿病造成顱內小動脈病變發生的時間要早于顱內大動脈。
脂質代謝異常是動脈粥樣硬化及腦卒中的獨立危險因素。本研究發現,在TC及LDL-C方面,CWSI和IWSI間的差異雖無統計學意義,但兩組的LDL-C異常率較TC的異常率顯著升高,提示在反映血脂代謝異常對動脈粥樣硬化影響方面,LDL-C較TC更加敏感,這也與2014年中國缺血性卒中/TIA二級預防指南中依據LDL-C水平選擇他汀類藥物治療方案的思路一致。
隨著醫學進一步的發展,分水嶺梗死的認識有了較明顯的提高,但同時又提出很多新的問題,如在分類方面,如何劃分小腦分水嶺梗死(后循環)、混合型分水嶺梗死(皮層型分水嶺梗死合并皮層下分水嶺梗死)等新的梗死類型;病因方面,探究顱內外動脈串聯狹窄在不同類型分水嶺梗死中的可能機制等。此外,本研究中由于樣本量有限,尤其是IWSI組例數較少,反映的問題可能具有一定的局限性,有待進一步擴大樣本量的深入研究。
[1]YONG S W,BANG O Y,LEE P H,et al.Internal and cortical borderzone infarction:clinical and diffusion-weighted imaging features[J].Stroke,2006,37(3):841-846.
[2]BOGOUSSLAVSKY J,REGLI F.Unilateral watershed cerebral infarcts[J].Neurology,1986,36(3):373-377.
[3]路雅寧,韓星艷.急性分水嶺區腦梗死的臨床與彌散加權成像特點[J].國際老年醫學雜志,2013,34(1):7-11.
[4]中華神經科學會,中華神經外科學會.各類腦血管疾病診斷要點[J].中華神經科雜志,1996,29(6):379-380.
[5]胡方方,徐書雯,謝靜芳,等.老年急性腦梗死患者血漿氧化低密度脂蛋白與頸動脈粥樣硬化斑塊的關系[J].實用醫學雜志,2013,29(11):1788-1790.
[6]CHEN L,ZHAN Q,MA C,et al.Reproducibility of middle cerebral artery stenosis measurements by DSA:comparison of the NASCET and WASID methods[J].PLos One,2015,10(6):e0130991.
[7]楊滔,莫國友,姚亮平,等.3D-TOF-MRA掃描對腦梗死血管狹窄程度的判斷價值及其與血清學指標的關系[J].海南醫學院學報,2015,21(5):715-717.
[8]邱石,王起,趙靜,等.分水嶺腦梗死的危險因素及病因分析[J].山東醫藥,2014,54(40):19-21.
[9]唐令勝,劉朝暉,李紅梅,等.低場磁共振DWI技術與常規MRI掃描對超急性腦梗死的診斷靈敏度的比較[J].國際放射醫學核醫學雜志,2016,40(3):187-190.
[10]MOMJIAN-MAYOR I,BARON J C.The pathophysiology of watershed infarction in internal carotid artery disease:review of cerebral perfusion studies[J].Stroke,2005,36(3):567-577.

