護理干預對兒童牙科恐懼癥的效果觀察
林麗娥 盧玉明 楊曉暉
廣東省佛山市口腔醫院 廣東省佛山科學技術學院附屬口腔醫院城南分院,廣東佛山 528000
牙科恐懼癥(DF)是指患者在接受牙科治護過程中表現出一系列心理及行為抵觸的綜合癥狀群,由于患者過度害怕﹑敏感﹑緊張及焦慮,甚至出現哭鬧﹑不耐疼痛﹑掙扎﹑躲避﹑抗拒等行為表現,嚴重阻礙其牙病治療,拖延患者病情[1]。研究表明,兒童時期對創傷的感知能力較強,患兒并不具有獨立判斷事物能力,無法理解疾病治療的目的,可造成其在接受口腔治療時出現DF,降低患兒治療依從性,導致無法進行治療或強制進行治療的結果,使得兒童牙病防治工作成為難題[2]。本研究對我院120例擬行齲洞充填術的深度齲齒患兒進行護理干預,探討告知-示范-操作(TSD)+無痛麻醉的護理模式對兒童DF的影響,現報道如下。
1 資料與方法
1.1 一般資料
選取我院2016年1月~2017年10月期間住院治療的120例深度齲齒患兒作為研究對象。來院治療:經確診檢查為深度齲病擬行齲洞充填術患兒;年齡3~10歲;患兒家屬簽署知情同意書。排除標準:淺﹑中齲齒者;伴有精神障礙﹑智力障礙或認知功能障礙者;全身性系統疾病者;嚴重口頜面部畸形者;患兒家屬不積極配合者。120例患兒按隨機數字表法平均分為對照組和觀察組各60例,觀察組和對照組的性別(男/女)分別為[(34/26)和(31/29),χ2=0.302,P=0.583],平均年齡分別為[(6.45±2.18)歲和(6.84±2.21)歲,t=0.973,P >0.05]。兩組患兒一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
對照組給予傳統告知+無痛麻醉的護理干預。觀察組給予TSD+無痛麻醉的護理干預。(1)術前:①環境與溝通:為患兒創建和諧﹑親切的環境,接診時醫護人員保持和藹態度,采用親和語氣與患兒及家屬交流,消除患兒及家屬的緊張﹑焦慮等情緒,建議家屬的積極配合,起到安撫患兒情緒的作用,對于特別焦慮的家屬,為避免影響患兒情緒,囑其在科室外等候;醫護人員與患兒建立和諧﹑友好的關系,了解患兒的年齡及教育水平,針對學齡前患兒采用簡單易懂的語言結合相應肢體動作進行交流,針對學齡期患兒則采用有一定邏輯性的言語進行行為誘導,適當對其進行原則性評價,糾正患兒DF,增加患兒治療依從性。②TSD措施:在患兒治療前,首先,采用通俗易懂的言語為患兒講解治療流程及過程中可能會出現的感受,不適感大概持續的時間,囑患兒無需太過恐懼;其次,給患兒演示口鏡﹑探針及治療器械等的用途,并讓患兒嘗試觸摸儀器,聆聽機器運轉聲音,并用手體會打開氣水槍的感覺,從而增加患兒接受治療勇氣,消除其恐懼及顧慮;告知患兒在治療過程中感覺不舒服﹑疼痛時,勿進行大幅度動作,出現突然翻身﹑用手觸碰醫生等行為,采用舉手的方式表示停止操作信號,并在治療前,進行模擬訓練,讓患兒形成良好意識。(2)術中:在治療過程中,診療室內播放美妙﹑舒緩的音樂調節患兒的情緒,并掩蓋鉆牙聲音,采用數數﹑講故事﹑看動畫片等方式轉移患兒注意力,消除患兒的恐懼感;盡量保持無痛﹑無味﹑無醫源性創傷的手術操作,以穩﹑準﹑輕的操作標準減輕患兒術中的疼痛﹑不適感,將可能造成的疼痛的步驟放到最后操作,從而減少患兒心理應激反應;治療過程中,不斷鼓勵﹑夸獎患兒勇敢,給予患兒勇敢會得到獎勵的心理暗示,并讓沒有DF的家長陪伴在患兒身邊,增加患兒內心的安全感。(3)術后:積極表揚﹑肯定患兒在治療過程的良好表現,并給予小禮物獎勵患兒,為患兒及家屬講解口腔保健知識,督促患兒養成每天刷牙﹑少吃甜食的習慣,提高患兒的認知能力,明白兒童牙病預防的重要性。
1.3 觀察指標
(1)兒童牙科恐懼程度評估:于術前及術中,采用Corah’s口腔焦慮癥評分法(CDAS)[3]對兩組患兒的面部表情﹑開口程度﹑四肢緊張程度及首次鉆牙時反應進行評估,分值在4~24分,病態性畏懼:21~24分,重度畏懼:17~20分,中度畏懼:13~16分,輕度畏懼:9~12分,無畏懼:4~8分。(2)兒童表情及疼痛程度評估:采用面部表情量表(Wong-Baker)[4]及視覺模擬評分(VAS)[4]評估患兒在局麻及治療過程中的面部表情及痛苦程度。(3)兒童診療行為評估[5]:評估患兒在術前及術中時的行為表現,完全抵觸:患兒感覺到非常恐懼﹑哭鬧不止﹑拒絕接受治療;抵觸:患兒存在抵觸情緒,雖接受治療但不配合治療;接受:患兒接受治療,但有所顧慮,愿意遵從醫囑治療及接受建議;絕對接受:患兒愿意接受治療,對治療環境及過程沒有恐懼陌生感,與醫護關系和諧。
1.4 統計學處理
數據分析用SPSS19.0軟件處理,CFSS-DS評分﹑Wong-Baker評分及VAS評分以(±s)表示,采用t檢驗;診療行為特點以百分比形式表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患兒的恐懼程度比較
觀察組術中的CDAS評分顯著低于術前及對照組,差異有統計學意義(P<0.05),對照組術前﹑中差異無統計學意義(P>0.05)。見表1。
表1 兩組患兒的恐懼程度比較(± s,分)
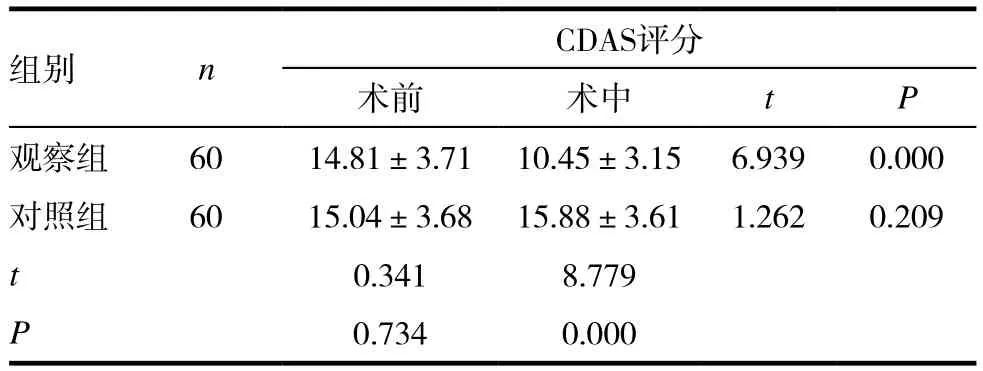
表1 兩組患兒的恐懼程度比較(± s,分)
組別 n CDAS評分術前 術中 t P觀察組 60 14.81±3.71 10.45±3.15 6.939 0.000對照組 60 15.04±3.68 15.88±3.61 1.262 0.209 t 0.341 8.779 P 0.734 0.000
2.2 兩組患兒面部表情程度及疼痛程度比較
觀察組的Wong-Baker評分和VAS評分顯著低于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組患兒面部表情程度及疼痛程度比較(± s,分)
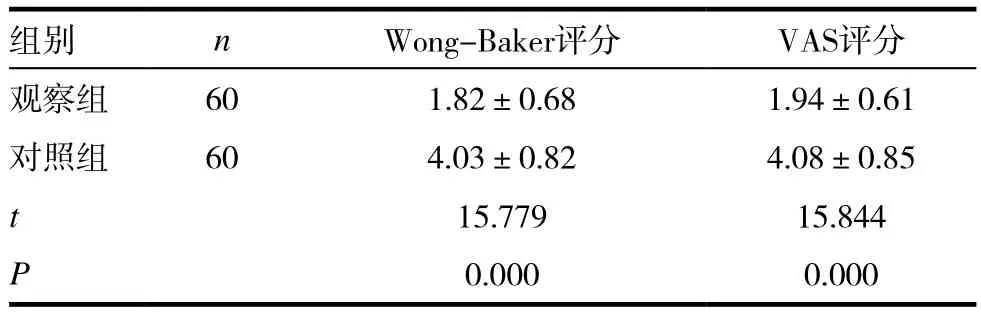
表2 兩組患兒面部表情程度及疼痛程度比較(± s,分)
組別 n Wong-Baker評分 VAS評分觀察組 60 1.82±0.68 1.94±0.61對照組 60 4.03±0.82 4.08±0.85 t 15.779 15.844 P 0.000 0.000
2.3 兩組患兒診療行為特點情況比較
觀察組和對照組的診療行為特點(完全抵觸/抵觸/接受/完全接受)分別為[(5/15/24/16)和(15/21/16/8),χ2=10.267,P < 0.05],患兒配合率分別為 [66.67%(40/60)和 40%(24/60),χ2=8.571,P < 0.05]。
3 討論
隨著社會的進步及人們物質水平的提高,人們對口腔保健重視程度越來越高,加之兒童不良飲食習慣可造成其齲齒發生,從而導致口腔門診接診的牙病患兒數量逐年增加[6]。據相關研究表明,我國兒童DF發生率可高達84.05%[7],DF不僅耽誤患兒牙病及時就診情況,影響醫護人員工作順利進展,增加其疾病負擔,從而增高醫療不良事件風險,從而嚴重影響患兒身心健康發展及預后[8]。TSD作為一種能夠減輕兒童DF的心理干預方法,通過告知患兒牙科治療流程及診療器械用途,為其演示器械操作過程的一系列干預行為,消除患兒因不了解牙科治療過程而產生的恐懼心理,從而增加患兒治療配合度,達到治療牙病目的[9]。同時,無痛治療是降低患兒痛苦感及DF的重要關鍵舉措,頗受臨床醫患青睞[10],本研究對我院60例深度齲齒的患兒進行TSD+無痛麻醉的護理干預,取得較佳結果。
本研究發現,觀察組術中的CDAS評分顯著低于對照組,治療期間的Wong-Baker評分﹑VAS評分及患兒配合率顯著低于或高于對照組,說明TSD+無痛麻醉的護理干預可減輕患兒的恐懼感,提高患兒診療過程中疼痛耐受性及治療依從性,從而避免患兒產生DF。分析原因為,良好的醫院環境及醫護人員接診時親和的態度﹑語氣,可消除患兒的緊張感,產生良好的第一印象,為進一步治療順利開展奠定基礎[11];而針對不同患兒進行不同行為的誘導,可利于患兒的配合醫生治療,降低不良事件發生率,形成良好遵醫意識[12];為患兒進行TSD措施干預時,可提高患兒對治療過程中的理解能力,減輕其恐懼心理,從而降低DF發生率[13];治療過程中,采用無痛麻醉,進行穩﹑準﹑輕的手術操作,是取得患兒信任最關鍵部分,可有效減輕患兒恐懼及疼痛感[14];為患兒播放音樂﹑看動畫片﹑講故事等可轉移患兒對診療器械操作的注意力,減輕內心焦慮﹑恐懼感,同時,給予患兒鼓勵及夸獎,可增加患兒治療配合度及疼痛的耐受性,讓無DF的家屬陪伴患兒身邊,可增加患兒內心安全感,并避免存在DF的家屬將不良情緒影響患兒的情緒,從而避免患者對牙科治療產生心理陰影[15];于術后獎勵患兒小禮物,肯定患兒治療過程中表現,樹立良好口腔保健意識,可消除患兒DF,為下一次順利復診奠定良好基礎。
綜上所述,TSD+無痛麻醉的護理干預可明顯減輕深度齲齒患兒的DF癥狀,提高患兒疼痛耐受性及治療依從性,利于患兒的手術順利進展,可在臨床牙科中積極推廣。
[1] 趙麗萍,王婧姣.心理誘導在兒童牙科畏懼癥中的應用 [J].寧夏醫科大學學報,2014,36(10):1159-1161.
[2] 王俊艷,牛一山.兒童牙科恐懼癥產生原因的研究進展 [J].口腔醫學,2016,36(11):1054-1056.
[3] 錢虹,黃群,駱明荷.中國行為醫學科學[M].北京:人民衛生出版社,2002:284-328.
[4] 徐燕,高黎.CCA-ADVS干預法在兒童無痛牙髓治療中的應用[J].實用口腔醫學雜志,2017,33(4):564-566.
[5] Folayan MO,Faponle A,Lamikanra A.Seminars on controversial issues.A review of the pharmacological approach to the management of dental anxiety in children[J].International Journal of Paediatric Dentistry,2002,12(5):347-354.
[6] 高翔,呂靜,GAOXiang,等.兒童牙科畏懼癥的原因及其誘發因素研究進展[J].中國繼續醫學教育,2016,8(4):218-219.
[7] 貝政平.內科疾病診斷標準[M].北京:科學出版社,2001:813.
[8] 王一珠,李銳,常平,等.兒童牙科畏懼癥臨床治療中音樂療法應用研究[J].中國實用口腔科雜志,2017,10(5):274-278.
[9] 谷海晶,劉麗敏,凌均棨.Tell-Show-Do技術對兒童口腔治療首次就診合作程度的影響[J].中華口腔醫學研究雜志(電子版),2013,7(4):39-41.
[10] 杜芹,田鯤.視聽結合分散法結合無痛麻醉儀在乳牙牙髓治療中的應用[J].成都醫學院學報,2017,12(4):466-468.
[11] 孫琴洲,宋光保,李葉青,等.心理干預對兒童牙科恐懼癥行為的影響[J].臨床口腔醫學雜志,2011,27(6):348-349.
[12] 徐月娥.綜合心理干預在兒童牙科畏懼癥中的應用[J].口腔醫學研究,2011,27(12):1077-1079.
[13] 張瓏,李芳萍.心理干預在兒童牙科畏懼癥的臨床應用 [J].中國醫學倫理學,2010,23(5):59-60.
[14] 周鳳梅.伢典微創無痛技術治療齲齒的臨床觀察[J].臨床口腔醫學雜志,2015,31(1):50-51.
[15] 夏可畏,錢虹,黃群.兒童牙科焦慮:與父母牙科焦慮的關系和有效的兒童應對策略[J].口腔醫學研究,2016,32(9):969-972.

