高尿酸血癥患者血清尿酸水平與糖耐量異常的相關性分析
徐世瑩,皮 林,胡江喬,趙曉靜,王亞娟,高 蕾
尿酸(UA)是嘌呤代謝的一種產物,正常情況下可經消化道及腎臟完全代謝;但當飲食結構變化、嘌呤代謝障礙或腎臟功能障礙時UA在人體蓄積,進而出現高尿酸血癥(HUA)[1]。流行病學調查顯示,我國中老年人群UA異常的比例部分地區可達15%,高UA是高血壓、糖尿病、高脂血癥等多種疾病的危險因素,可使老年人群心血管病發病率增加[2]。近年有研究認為,UA異常可能是導致患者糖耐量異常的重要原因,后者是糖尿病前期狀態,因此認為高UA可能通過糖耐量降低促進糖尿病的發生[3]。本研究回顧性分析北京市垂楊柳醫院心內科2014年4月—2017年4月收治的92例HUA與同期健康體檢者的臨床資料,探討血UA水平與糖耐量的相關性。現報告如下。
1 資料和方法
1.1一般資料 選取HUA 患者92例作為觀察組,診斷參照《痛風和高尿酸血癥最新診治指南》[4]:患者正常嘌呤飲食,不在同一天對血清UA水平檢測,男性≥420 μmol/L,女性≥360 μmol/L;男性多發于中老年,女性多發于絕經期后。糖耐量異常:空腹血糖(FPG)≤5.6 mmol/L,葡萄糖耐量試驗(OGTT)2 h血糖7.8~11.1 mmol/L[5]。納入標準:①患者均精神狀態正常;②肝、腎、肺、淋巴等組織無功能異常。排除標準:①確診糖尿病患者;②近期手術史者;③合并可導致血糖紊亂的其他疾病因素。觀察組男48例,女44例;年齡39~66(48.62±9.29)歲;體質量指數(BMI)為(23.61±3.28)kg/m2。選擇同期健康體檢者60例作為健康組,男33例,女27例;年齡37~62(49.39±10.05)歲;BMI(23.45±3.21)kg/m2。兩組性別、年齡及BMI比較差異均無統計學意義(P>0.05),具有可比性。
1.2研究方法 首先對比92例HUA和60例健康者血清UA、空腹血糖(FPG)、餐后2小時血糖(2 hPG)水平以及空腹胰島素(FINS)、胰島素抵抗(IR)、胰島素敏感指數(ISI)的組間差異;并將HUA組血清UA水平分別與FPG、2 hPG、FINS、IR和ISI值進行Pearson相關性分析。
1.3觀察指標及檢測方法 葡萄糖氧化酶法(試劑盒購自北京百奧萊博科技有限公司)檢測FPG、2 hPG;膠乳增強免疫比濁法(試劑盒購自浙江康特生物科技有限公司)檢測FINS水平;根據以上血糖和胰島素水平計算IR、ISI;尿酸氧化酶法(試劑盒購自廣州東林生物科技有限公司)檢測血清UA水平,檢測設備為德卡精密量儀(深圳)有限公司HF-800B生化分析儀。
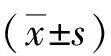
2 結果
2.1觀察組和對照組相關指標對比 觀察組血清UA水平顯著高于對照組(P<0.05);FPG、2 hPG、FINS和IR指標均高于對照組(P<0.05);觀察組ISI值低于對照組(P<0.05)。見表1。
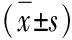
表1 兩組納入者相關指標對比
注: 觀察組為高尿酸血癥患者;對照組為健康體檢者;與對照組比較,aP<0. 05

2.2HUA患者尿酸水平和血糖相關指標相關性 血清尿酸水平與FPG、2 h PG、FINS、IR均呈正相關關系(r= 0.692、0.821、0.769、0.772,P<0.05),與ISI呈負相關關系(r=-0.783,P<0.05)。
3 討論
UA是人體正常代謝物質之一,高UA可使心腦血管疾病及尿酸性關節疾病發生率增加;UA代謝異常還可引起肝、腎功能異常,有導致器官損傷的潛在風險[6]。相關文獻報道,UA代謝異常導致糖尿病發病率增加與高UA導致糖耐量下降有關,但此結論尚有爭議[7-8]。糖耐量異常是糖尿病發生、發展的自然病程,Puddu等[9]研究發現糖尿病合并UA代謝異常者為45%~75%,而高UA血癥合并糖尿病或糖耐量異常者為31%~55%,提示糖尿病異常可能與高UA血癥互有促進作用。既往研究證實高UA在糖尿病中普遍存在,其機制可能通過以下幾個方面實現[10-12]:①高UA導致尿酸沉淀于胰島組織,導致胰島細胞受損,表現為胰島細胞功能下降,胰島素分泌減少;②高UA沉積于血管內壁,損傷血管內皮細胞進而激活氧化應激系統,致胰島細胞受損。國內相關回顧性分析發現糖尿病合并高尿酸血癥患者比例顯著高于非糖尿病患者,并指出高胰島素水平刺激腎小管重吸收尿酸及高胰島素刺激近曲小管的血尿酸排泄減少,是導致該類患者血尿酸水平增加的原因之一[13-14]。Chuang等[15]指出胰島素抵抗是HUA危險因素之一,前者可通過增加脂肪合成導致嘌呤代謝障礙,進而引發血尿酸水平增加。本研究結果提示HUA胰島素抵抗水平顯著高于對照組,與其結論一致。
Mitrou等[16]在一項隨機對照研究中發現HUA患者糖代謝存在異常,其中胰島素抵抗增加十分明顯。本研究結果顯示HUA患者血清尿酸水平、FPG、2 hPG、FINS、IR均高于對照組,ISI值低于對照組,與Qiu等[17]研究結果一致。提示UA水平與IR、血糖等密切相關,而HUA患者IR強度顯著大于正常者。可能與高UA導致的UA沉淀破壞了胰島組織有關。既往對血清UA水平與IR及血糖的關系報道較少,本研究結果顯示HUA患者的血清UA水平與FPG、2 hPG、FINS、IR均呈正相關,與ISI值呈負相關,提示血UA水平與糖耐量異常指標密切相關。本研究認為血UA與IR、血糖等具有交互影響,共同促進了HUA及糖尿病的發生、發展及預后。
綜上所述,UA代謝異常與糖尿病異常的發生關系密切,HUA患者可引發糖耐量異常,患者血糖升高以及IR的增強可能與UA水平升高有關,控制UA水平對糖尿病預防具有重要意義。
[1] Borghi C, Rosei E A, Bardin T,etal. Serum uric acid and the risk of cardiovascular and renal disease[J].J Hypertens, 2015,33(9):1729-1741.
[2] 黃雨晴,張瑩,莫與京,等.原發性老年高血壓患者高尿酸血癥患病率的調查研究[J].中華老年心腦血管病雜志,2015,17(5):530-531.
[3] 張媛媛,張日華,杜新麗,等.血清尿酸水平與糖尿病各代謝因子的相關性研究[J].南京醫科大學學報:自然科學版,2013,41(1):62-67.
[4] 萬偉, 趙東寶.2011年歐洲抗風濕聯盟痛風和高尿酸血癥最新診治指南[J].中華風濕病學雜志,2012,16(11):781-782.
[5] 中華醫學會糖尿病學分會.中國2型糖尿病防治指南(2013年版)[J].中華糖尿病雜志,2014,22(7):447-498.
[6] 唐穎茜,白文偉.無癥狀高尿酸血癥與心血管疾病發生的機制 [J].云南醫藥,2017,38(3):283-286.
[7] Zurlo A, Veronese N, Giantin V,etal. High serum uric acid levels increase the risk of metabolic syndrome in elderly women: the PRO.V.A study[J]. Nutr Metab Cardiovasc Dis, 2016,26(1):27-35.
[8] 劉玲麗,張其梅,張穎.2型糖尿病患者血清尿酸與白蛋白尿及代謝異常的相關性研究[J].中國糖尿病雜志,2013,21(10):890-892.
[9] Puddu P, Puddu G M, Cravero E,etal. Relationships among hyperuricemia, endothelial dysfunction and cardiovascular disease: molecular mechanisms and clinical implications[J]. J Cardiol, 2012,59(3):235-42.
[10] 陳金逸,符茂雄.高尿酸血癥對2型糖尿病血管并發癥的影響及作用機制[J].檢驗醫學與臨床,2015,12(23):3489-3491.
[11] 孫雪,賈偉平,胡承.高尿酸血癥與糖尿病及其血管并發癥[J].中華老年多器官疾病雜志,2013,12(11):859-862.
[12] 桑艷紅.2型糖尿病患者血尿酸水平與微血管并發癥的關系[J].醫藥論壇雜志,2012,33(8):25-26.
[13] 潘穎.2型糖尿病患者血尿酸水平與腎臟損害關系的分析[J].醫學理論與實踐,2012,25(9):1014-1015,1017.
[14] 李洺,李海龍,楊嫣華.老年2型糖尿病患者無癥狀腦梗死與高尿酸血癥的關系研究[J].陜西醫學雜志,2014,22(4):414-415.
[15] Chuang S Y, Chen J H, Yeh W T,etal. Hyperuricemia and increased risk of ischemic heart disease in a large Chinese cohort[J].Int J Cardiol, 2012,154(3):316-321.
[16] Mitrou P, Petsiou E, Papakonstantinou E,etal. The role of acetic acid on glucose uptake and blood flow rates in the skeletal muscle in humans with impaired glucose tolerance[J].Eur J Clin Nutr, 2015,69(6):734-739.
[17] Qiu Q, Gong Y, Liu X,etal. Serum Uric Acid and Impaired Glucose Tolerance: The Cardiometabolic Risk in Chinese (CRC) Study[J].Cell Biochem Biophys, 2015,73(1):155-162.

