歸脾湯加減治療慢性緊張性頭痛臨床療效及影響因素的Logistic回歸分析?
李曉剛,劉 剛,曹 峰,陳耀輝
(貴陽中醫學院方藥教研室,貴陽 550025)
慢性緊張性頭痛(chronic tension-type headache,CTTH)是一種頻繁發生的頭部疼痛疾病,患者主要表現為雙側頸枕部、額顳部或全頭部壓痛、脹痛或緊繃樣疼痛,并常常合并焦慮、失眠、乏力等伴隨癥狀,嚴重影響人們的日常生活質量。2016年世界衛生組織報道CTTH在成年人中的發病率約1%~3%[1-2]。由于目前現代醫學關于本病的發病機制尚未明確,因此臨床對于本病的治療有多種方式,包括心理治療、藥物治療及物理治療等。歐洲慢性頭痛指南中推薦對于CTTH患者可采取藥物預防性治療,藥物包括阿米替林、文拉法辛和肌肉松弛藥物,但是長期服用上述藥物可能引起體質量改變、胃腸功能問題及嗜睡、性功能障礙等不良反應發生,且長期服用藥物后易導致藥物依賴性,發生藥物依賴性頭痛并加重臨床癥狀[3-4]。
中醫學雖沒有關于慢性緊張性頭痛的認識,但對于頭痛的認識早有上千年的歷史。《普濟方》中曾提到:“氣血俱虛,風邪傷于陽經,入于腦內,則令人頭痛”[5],結合慢性緊張性頭痛反復發作等癥狀特點,在臨床工作中基于“氣虛則清陽無以達巔頂、血虛腦失陰血所滋養”的觀點,筆者采用歸脾湯加減治療慢性緊張性頭痛取得了較好的臨床療效,并采用Logistic回歸分析模型對影響臨床療效的因素進一步分析,現將研究結果報道如下。
1 臨床資料
1.1 一般資料
選擇2014年6月至2016年12月在貴陽中醫學院第一附屬醫院就診的慢性緊張性頭痛患者共265例,其中男性105例,女性160例,年齡在26~45歲之間,平均年齡(36.47±10.38)歲,病程1~5年之間,平均病程(3.25±1.09)年。
1.1.1 納入標準 所有患者均符合2004年國際頭痛學會緊張性頭痛診斷標準[6];二是患者年齡20~60歲之間;三是患者慢性緊張性頭痛病程時間超過1年;四是對本研究知情并同意加入;并排除其他疾病引起的頭痛,包括高血壓、頸椎病、腦血管疾病等;患者入組前1個月未服用相關藥物治療。
1.1.2 排除標準 合并有精神障礙、癲癇、免疫缺陷等疾病,或嚴重心、肝、腎臟器病變;妊娠期、哺乳期婦女。
1.2 治療方法
中藥處方分別由2位高年資中醫內科醫生開具。處方組成:黃芪15 g,當歸15 g,黨參12 g,山藥12 g,白術12 g,茯神12 g,遠志12 g,生棗仁15 g,熟地10 g,川芎12 g,葛根15 g,梔子15 g,木香6 g,炙甘草6 g。 采用DHJ-D2型東華煎藥機煎取藥汁200 mL,每日早晚2次口服,共服藥4周。
1.3 臨床療效觀察
患者經過4周中藥治療后,根據既往臨床研究報道[7],結合頭痛綜合評分量表于治療結束后2個月進行療效判定,其中頭痛評分量表包括:(1)頭痛發作持續時間:<2 h為1分,2~12 h為2分,12~24 h為4分,>24為6分;(2)頭痛發作頻率:每2周發作≤3次為1分,4~5次為2分,6~7次為4分,8~9次為6分,≥10次為8分;(3)頭痛程度:發作時不影響工作為1分,輕度影響工作為2分,嚴重影響工作為3分,發作時需臥床為6分;(4)伴隨癥狀:伴失眠、頭昏、焦慮或抑郁,其中無伴隨癥狀為0分,1項為1分,2項為2分,≥3項為3分。患者上述4項總分為綜合得分,并根據治療前后臨床癥狀改善率[(治療前總分-治療后總分)/治療前總分×100%]評定患者臨床療效。痊愈:臨床改善率≥90%或評分≤3分;顯效:臨床改善率在60%~89%;有效:臨床改善率在30%~59%;無效:臨床改善率<30%。
1.4 統計學方法
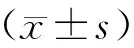
2 結果
2.1 臨床療效
在治療2個月后,265例慢性緊張性頭痛患者隨訪觀察,其中痊愈87例(32.8%),顯效132例(49.8%),有效32例(12.0%),無效14例(5.4%),臨床總有效率(痊愈+顯效)82.6%。
2.2 單因素分析結果
表1顯示,研究對可能影響臨床療效的相關因素進行分析。結果顯示,病程、家族史、吸煙、BMI值、頭痛程度、HAMD評分、睡眠障礙對本研究臨床療效具有影響(P<0.05)。
2.3 多因素分析結果
將上述可能影響療效的因素納入Logistic回歸分析模式中,統計分析結果發現,病程、體質量指數、頭痛程度、HAMD評分和睡眠障礙是影響臨床療效的主要因素。
3 討論
頭痛在中醫古籍中首見于《內經》,李東恒在《東恒十書·內外傷辨》指出,氣虛、血虛、痰濕是內傷頭痛的主要病因。頭為精明之府,又為髓海所在,五臟精華之血和六腑清陽之氣都朝會于高巔,緊張性頭痛雖病位在腦,但與五臟六腑功能失調密切相關。既往學者多從肝、脾胃、腎等臟腑和痰濁瘀血等病理因素入手,但臨床少有研究關注慢性緊張性頭痛從心脾論治本病。心為陽臟主血脈而通神明,心氣不足則血脈空虛易致經絡阻滯,頭部血行瘀滯而痛,心陽不足則無力溫煦血液,致血液運行緩慢,頭面清陽不升,可導致頭痛反復發作,且“心者,五臟六腑之大主也,精神之所舍也”。心主神志需心陰的寧靜作用,若心陰不足、心血耗傷、陰血澀滯脈中,可致頭部攣急疼痛。《素問·至真要大論》曾提到:“心燥則痛甚,心寂則痛微。”脾為后天之本,主運化水濕,脾失健運,痰濕內生,易阻塞氣機,清陽不升,濁陰不降,清竅被蒙而致頭痛。且心脾相關,臟腑傳變,正如古籍中所言:“脾氣入心而變為血,心之所主亦借脾氣化生”“脾之所以能運化水谷者,氣也,氣寒則凝滯而不行,得心火以溫之,乃健運而不息,是為心火生脾土”。筆者認為,慢性緊張性頭痛患者臨床癥狀常反復發作,易致情志失調,焦慮過度,損傷心脾,氣血不能上榮清竅而發生頭痛。且慢性緊張性頭痛表現為重壓、緊箍感,符合中醫“不榮則痛”的特點,因此本研究從心脾論治,采用歸脾湯加減進行治療。歸脾湯出自《濟生方》,由四君子湯合當歸補血湯加減而成。方中黨參、白術、黃芪、炙甘草益氣健脾,當歸、遠志、茯神、棗仁養心安神,能夠緩解患者緊張情緒。木香芳香醒脾,防止大量益氣補血藥滋膩礙胃,葛根引脾之清氣上行頭目,川芎為治療頭痛的要藥,考慮慢性緊張性頭痛病程較長,入少量熟地填精益髓。且劉元素曾云:“五志過極皆能生火”,加入少量梔子宣散郁熱,故全方能益氣補血,上行頭目以榮清竅,從而緩解患者的臨床癥狀。

表1 影響臨床療效單因素分析結果(例)
本研究結果顯示,歸脾湯加減能夠緩解慢性緊張性頭痛患者臨床癥狀,但仍有部分患者臨床癥狀改善不明顯,因此研究針對影響臨床療效因素,包括年齡、性別、病程、家族史、文化程度、吸煙、飲酒、BMI值、頭痛程度、HAMD評分、睡眠障礙等11項內容進行Logistic回歸分析,結果發現病程、體質量指數、頭痛程度、HAMD評分和睡眠障礙是影響臨床療效的主要因素,這可能一是因為慢性緊張性頭痛常由緊張性頭痛發展而來,患者病程較長,常受外界環境因素而誘發,且中醫學認為各種頭痛遷延不愈,病久則入絡不易速除;由于病程較長常受焦慮、緊張等情緒影響氣血運行,導致腦絡痹阻不通,正如《雜病源流犀燭》提到:“氣運乎血,血本隨氣以周流,氣凝則血亦凝”;二是雖然目前國內外研究發現,肥胖是偏頭痛發生的危險因素,但是否影響慢性緊張性頭痛的發作仍存在爭議[8]。本研究結果發現,體質量指數的增加將影響臨床療效,可能與肥胖者體內脂肪細胞釋放脂聯素等脂肪細胞因子,引起體內促炎狀態,從而激活腦內一氧化氮通路,導致頭痛性疾病[9]。但在中醫學中認為“肥人多濕多痰”。《丹溪心法·頭痛》提出:“頭痛多主于痰”[10],痰隨氣而無處不到,腦為人體真氣所聚之處,故痰極易凝滯于經絡和腦竅,清陽不舒而頭痛反復。痰多夾濕,濕性黏滯常導致疾病纏綿難愈、反復發作。且現代研究發現,濕邪可導致促炎反應增強,而抑制炎性反應功能受阻,從而導致疾病遷延難愈[11];三是不良情緒和睡眠障礙已被證實是影響慢性緊張性頭痛發生的重要因素,并與發作頻率和程度密切相關[12-13]。在本研究中發生慢性緊張性頭痛合并焦慮、睡眠障礙患者高達44.9%和40.6%。現代研究發現,不良的情緒和睡眠障礙與5-羥色胺和去甲腎上腺素等神經肽類物質代謝異常有著密切關系[14-15],上述神經肽類物質同時也是中樞內源性止痛系統的重要組成,功能失調后內源性止痛作用降低,從而導致頭痛反復[16],而中醫學認為睡眠障礙和焦慮、抑郁等不良情緒與情志活動失調有著密切關系。正如《丹溪心法.六郁》中指出:“氣血沖和,萬病不生,一有怫郁,諸病生焉。”

表2 臨床療效影響因素Logistic回歸分析結果
綜上所述,本研究結果發現,歸脾湯加減能夠有效緩解慢性緊張性頭痛患者臨床癥狀,在后期臨床診治中對于臨床療效較差或病程纏綿的患者,可根據患者具體情況,從“久痛入絡”“痰濕論治”“情志失調”等方面進行藥物加減,以期進一步提高臨床療效。

