血清降鈣素原清除率對開顱術后顱內感染患者預后的意義
李欽濤
(南陽市中心醫院 神經外科一病區,河南 南陽473009)
據報道,顱內感染是腦膜炎、大腦炎等中樞神經系統感染中最常見的一種疾病,也是開顱術患者手術后最嚴重并發癥之一[1]。顱內感染一般起病隱匿,病情進展較快,患者如果得不到及時治療則會出現嚴重后遺癥,有的甚至會死亡[2],血清降鈣素原(PCT)是最近新發現的降鈣素前體物質,無激素活性,可用于臨床感染性疾病的診斷及細菌感染的預測工作[3]。本研究旨在通過對開顱術患者術后3 d的PCT清除率(PCTc)及PCT水平的動態監測,探析PCTc在開顱術患者預后評估工作中的臨床價值,以期降低并發顱內感染的開顱術患者死亡率。
1 資料與方法
1.1研究對象
分析2014年10月至2016年10月在我院接受治療的141例并發顱內感染的開顱術患者的臨床資料。入選標準:(1)①腦膜刺激征陽性、高熱及頭痛嘔吐等臨床癥狀;②腦脊液中糖定量低于2.25 mmol/L,蛋白定量超過0.45 g/L;③腦脊液白細胞超過10×106/L,外周血白細胞超過10×109/L;④顱內引流管頭或腦脊液細菌培養呈陽性即可確診為顱內感染,但細菌培養呈陰性需同時滿足前3條。(2)臨床信息資料完整者。(3)入住重癥監護病房(ICU)至少72 h者。排除標準:(1)不愿配合此次研究者及臨床信息資料缺失者。(2)年齡在18歲以下的患者。(3)存在免疫系統疾病或血液系統疾病并發癥者。(4)存在對PCT有影響的肺小細胞癌等腫瘤患者。本研究經我院醫學倫理委員會批準,患者家屬知情同意此次研究并簽署相關知情同意書。根據入選者28 d臨床結局情況分成觀察組(生存者,86例)與對照組(死亡者,55例)兩組。
1.2方法
1.2.1抗感染治療 確診為顱內感染后1 h內采用有效抗生素以靜脈滴注的方式進行治療;早期使用一種或多種藥物進行經驗性抗感染治療,對抗所有可能的病毒、細菌或真菌等病原體;每天評估抗生素給藥方案,以便逐步使藥物使用強度降低。
1.2.2觀察指標 (1)入選者的性別、年齡、體質指數(BMI)、急性生理學與慢性健康狀況評分Ⅱ(APACHEⅡ評分)、機械通氣時間及住ICU時間等臨床資料信息。(2)入住ICU后3 d內分別取血樣,采用Mini-VIDAS分析儀(生物梅里埃公司)檢測患者的血清PCT水平并予以記錄:PCT1、PCT2及PCT3,測量范圍0.05-200 ng/ml;計算入住ICU后第2 d與第3 d的PCTc,即PCTc2、PCTc3,PCTc2(%)=(PCT1-PCT2)/PCT1×100%;PCTc3(%)=(PCT1-PCT3)/PCT1×100%。
1.3統計學方法
2 結果
2.1一般資料
本研究共納入141例并發顱內感染的開顱術患者,其中觀察組86例,對照組55例。觀察組患者的APACHEⅡ評分明顯低于對照組(P<0.05),其余一般資料無明顯統計學差異(P>0.05),詳見表1。
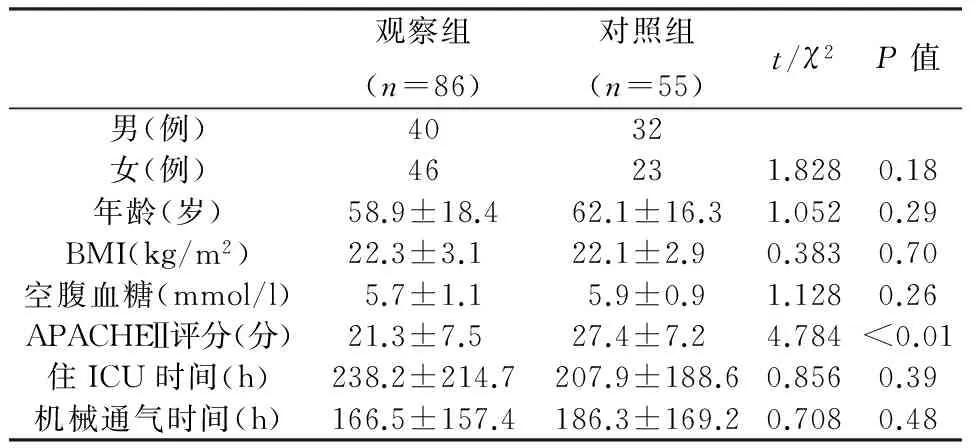
表1 兩組患者的一般資料比較
2.2血清PCT與PCTc檢測水平
表2結果提示,兩組患者的PCT1、PCT2及PCT3水平無明顯統計學差異(P>0.05);觀察組患者的PCTc2、PCTc3明顯高于對照組(P<0.01)。

表2 兩組患者的血清PCT與PCTc比較
2.3血清PCTc對并發顱內感染的開顱術患者預后評估價值
表3結果提示,PCTc3對并發顱內感染開顱術患者預后的評估價值優于PCTc2(P<0.05)。

表3 血清PCTc對并發顱內感染的開顱術患者的預后評估價值
3 討論
顱內感染是開顱術患者術后最常見及最嚴重的并發癥之一,其起病隱匿、病情進展快、致死率較高,主要由手術時間過長、腦室引流管及瘤腔引流管的留置及人工植入材料的使用等因素誘發,如果不及時治療,則會負面影響手術療效及患者預后,延長了患者住院時間,增加了患者及其家庭的經濟負擔[4]。及時給予抗生素治療是如何有效評估并發顱內感染的開顱術患者的預后目前已成為廣大學者亟待解決的難題。
PCT屬于糖蛋白,不具備激素活性,已被廣泛應用于感染性疾病的臨床診斷工作中,其在指導抗生素使用、評價疾病預后及病情程度等工作中具有重要作用[5,6]。PCT在感染性疾病患者中的診斷價值已被認可,但關于PCT絕對值在細菌感染患者預后評估工作中的價值的目前尚存爭議。本研究結果顯示,觀察組與對照組患者的PCT1、PCT2、PCT3水平無統計學差異(P>0.05),考慮原因可能是患者各自處在的PCT釋放時相不同導致。PCTc是最近新提出的評估顱內感染者預后的新檢測指標[7]。據報道,PCTc在感染性疾病及膿毒癥患者預后評估方面的價值明顯比PCT絕對值優秀,且隨著截斷點與觀察時間點不同,PCTc在預后評估方面的價值也各不相同[8]。有學者認為,血清72h PCTc在15%以下即可看作死亡的一項獨立預測因子[9]。另有學者發現,患者入院72 h內血清PCT濃度降低超過50%者的預后往往較好,而血清PCT濃度未明顯降低者的死亡率相對較高[10]。本研究結果顯示,PCTc3在并發顱內感染的開顱術患者預后評估中的價值明顯比PCTc2優秀,其ROC曲線下面積較高,且最佳截斷值是38.5%,提示早期檢測PCTc可以有效判斷并發顱內感染的開顱術患者的預后情況。
[1]Gao J,Zhang L,Zhang X,et al.Levels of serum procalcitonin and C-reactive protein for evaluating pulmonary bacterial infection in patients with lupus erythematosus[J].J Huazhong Univ Sci Technolog Med Sci,2016,36(5):653.
[3]Tomio R,Akiyama T,Shibao S,et al.Procalcitonin as an early diagnostic marker for ventriculoperitoneal shunt infections[J].Surg Infect (Larchmt),2013,14(5):433.
[4]de Azevedo JR,Torres OJ,Beraldi RA,et al.Prognostic evaluation of severe sepsis and septic shock:procalcitonin clearance vs Δ Sequential Organ Failure Assessment[J].J Crit Care,2015,30(1):219.e9.
[5]Chu CM,Kao KC,Huang SH,et al.Diagnostic value of apoptosis biomarkers in severe sepsis-A pilot study[J].Cell Mol Biol (Noisy-le-grand),2016,62(11):32.
[6]徐明亮,熊玉珍,盧雪琴,等.血清降鈣素原聯合內毒素對肺結核合并肺部細菌感染早期診斷的意義[J].實用臨床醫學,2016,17(9):1.
[7]Ruiz-Rodríguez JC,Caballero J,Ruiz-Sanmartin A,et al.Usefulness of procalcitonin clearance as a prognostic biomarker in septic shock.A prospective pilot study[J].Med Intensiva,2012,36(7):475.
[8]Azevedo JR,Torres DJ,Czeczko NG,et al.Procalcitonin as a prognostic biomarker of severe sepsis and septic shock[J].Rev Col Bras Cir,2012,39(6):456.
[9]Sharma SK,Gupta A,Biswas A,et al.Aetiology,outcomes & predictors of mortality in acute respiratory distress syndrome from a tertiary care centre in north India[J].Indian J Med Res,2016,143(6):782.
[10]Suberviola B,Castellanos-Ortega A,González-Castro A,et al.Prognostic value of procalcitonin,C-reactive protein and leukocytes in septic shock[J].Med Intensiva,2012,36(3):177.

