血液系統惡性腫瘤病人外周血NK細胞及其受體檢測的臨床意義
孔令環,馬寅芙,呂作福,韓 梅,肖中平,高 鵬
(吉林省人民醫院,吉林 長春130021)
血液系統惡性腫瘤病人外周血NK細胞及其受體檢測的臨床意義
孔令環*,馬寅芙,呂作福,韓 梅,肖中平,高 鵬
(吉林省人民醫院,吉林 長春130021)
目的探討血液系統惡性腫瘤病人外周血NK(CD3-CD16+CD56+)細胞及其受體檢測的臨床意義。方法用流式細胞術檢測18例正常對照及20例淋巴瘤、22例急性白血病、16例MDS病人外周血NK細胞占淋巴細胞百分比,NK細胞膜活化性受體NKG2D和抑制性受體NKG2A及穿孔素、顆粒酶的表達。結果(1)初治淋巴瘤和白血病組NK細胞數量顯著低于正常對照組,差異有統計學意義(P<0.05),MDS組與正常對照組無顯著性差異(P>0.05);(2)初治淋巴瘤組、白血病組、MDS組活化性受體NKG2D表達均顯著低于正常對照組(P<0.05),差異有統計學意義;淋巴瘤組、白血病組、MDS組抑制性受體NKG2A與正常對照組無顯著性差異(P>0.05)。(3)初治淋巴瘤組和白血病組的穿孔素、顆粒酶表達均顯著低于正常對照(P<0.05),差異有統計學意義。MDS組穿孔素、顆粒酶表達與對照組無顯著性差異(P>0.05)。結論淋巴瘤、白血病病人免疫功能減低與NK細胞數量減少及NKG2D、穿孔素、顆粒酶表達減少有關,MDS病人免疫功能減低可能只與NKG2D表達減低有關。
惡性;淋巴瘤;白血病;急性;殺傷細胞,天然;受體;穿孔素;顆粒酶
(ChinJLabDiagn,2017,21:2079)
血液系統惡性腫瘤的主要發病機制是機體免疫系統發生紊亂,不能及時發現或清除異常細胞,而導致異常細胞惡性克隆性增殖并浸潤其他器官或組織[1]。NK(CD3-CD16+CD56+)細胞是機體免疫系統的重要組成成分,具有自然殺傷、分泌細胞因子、趨化因子、參與調節免疫的作用,在機體抗感染、抗腫瘤、清除衰老正常細胞和異己細胞的過程中發揮重要作用[2-4]。本研究通過檢測外周血NK細胞數量及受體的表達,來探討NK細胞數量及功能的變化在血液系統惡性腫瘤發病機制中的作用。
1 資料與方法
1.1研究對象
選取本院2015年1月-2016年7月血液系統惡性腫瘤病人58例為研究對象,其中初治白血病組22人,淋巴瘤組20人,MDS組16人。男32例,女26例,年齡22-75歲。其中急性淋巴細胞白血病(ALL) 6例,急性髓細胞白血病(AML)16例;彌漫大B細胞淋巴瘤10例,套細胞淋巴瘤6例,濾泡淋巴細胞淋巴瘤4例;MDS-RCMD3例,MDS-RAEB16例,MDS-RAEB27例;對照組18例,均為本院健康體檢者,男10例,女8例,年齡31-53歲。標本的留取均獲得知情同意。
1.2試劑和儀器
單抗購自BD公司,鼠抗人CD3-ECD、CD56-PC5、CD16-PC5 、CD159- PE(抑制性受體NKG2A)、CD314-FITC(活化性受體NKG2D)、granzymeβ-PE(顆粒酶β)、胞質蛋白perforin-FITC(穿孔素)、溶血素、破膜劑、同型對照;流式細胞儀為美國貝克曼公司的多參數EPICS XL型流式細胞儀,應用EXPO32ADCXL4 Color軟件分析,在FSC-SSC散點圖上選定淋巴細胞群,結果以百分率表示。
1.3方法受試者于清晨空腹采靜脈血2 ml,EDTA抗凝,流式細胞術檢測。
1.4統計學處理
2 結果
2.1血液系統惡性腫瘤病人外周血NK細胞的變化
見圖1。初診淋巴瘤組與白血病組病人外周血NK細胞表達減低,分別為(7.94±3.01)%、(9.98±6.04)%,與正常對照組差異有統計學意義[14.3±6.24)%,P<0.05];MDS組病人外周血NK細胞數(14.73±7.7)%,與正常對照組差異無統計學意義[(14.3±6.24)%,P>0.05];治療后淋巴瘤組、白血病組、MDS組3組病人外周血NK細胞表達分別為(17.28±5.53)% 、(14.2±7.04)%、(16.9±4.68)% ,與正常對照組差異無統計學意義[(14.3±6.24)%,P>0.05]。
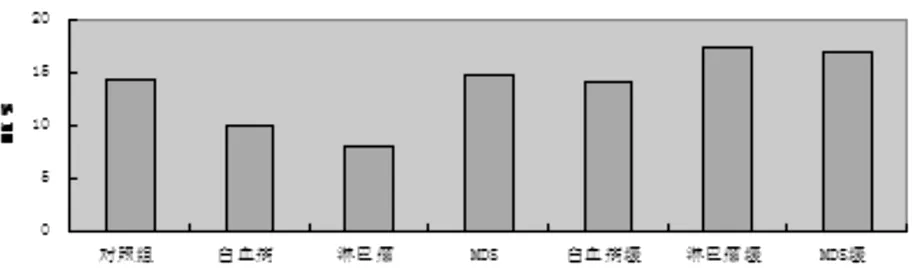
圖1 血液系統惡性腫瘤病人外周血NK細胞數量的變化
2.2血液系統惡性腫瘤病人外周血NK細胞膜活化性受體、抑制性受體表達
見圖2。初診淋巴瘤組、MDS組、白血病組病人外周血NK細胞膜活化性受體NKG2D表達均減低,分別為(40.52±11.23)%、(51.98±22.06)%、(45.04±27.81)%,與正常對照組均有顯著性差異[(66.97±14.32)%,P<0.05],差異有統計學意義;三組治療后NKG2D表達均增加,分別為(62.78±12.08)%、(65.3±11.26)%、(60.5±18.3)%,與正常對照組無顯著性差異[(66.97±14.32)%,P>0.05]。

圖2 血液系統惡性腫瘤病人外周血NK細胞膜活化性受體(NKG2D)表達
見圖3。初診淋巴瘤組、MDS組、白血病組3組病人外周血NK細胞膜抑制性性受體NKG2A表達分別為(22.75±9.39)%和(19.71±10.9)%,(17.97±12.26)%,與正常對照組無顯著性差異[(20.0±9.75)%,P>0.05]。治療后三組NKG2A表達分別為(13.93±8.54)%和(13.71±9.9)%,(28.1±10.26)%,與正常對照組無顯著性差異[(20.0±9.75)%,P>0.05]。
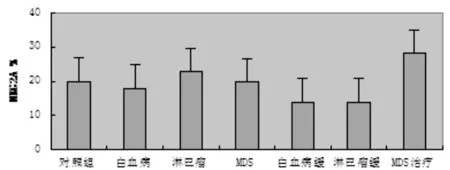
圖3 血液系統惡性腫瘤病人外周血NK細胞膜抑制性受體(NKG2A)表達
2.3血液系統惡性腫瘤病人外周血NK細胞胞質穿孔素、顆粒酶-β表達
見圖4,圖5。初診淋巴瘤組和白血病組病人外周血NK細胞胞質穿孔素表達均減低,分別為(46.74±16.91)%和(54.65±29.61)%,與正常對照組差異有統計學意義[(71.98±13.41)%,P<0.05];MDS組病人外周血NK細胞胞質穿孔素表達為(69.71±17.89)%,與正常對照組無顯著性差異[(71.98±13.41)%,P>0.05]。治療后淋巴瘤組、白血病組、MDS組病人外周血NK細胞胞質穿孔素表達均增加,分別為(81.02±14.31)%、(64.2±25.12)%、(80.6±15.41)%,與正常對照組無顯著性差異[(71.98±13.41)%,P>0.05]。

圖4 血液系統惡性腫瘤病人外周血NK細胞胞質穿孔素(perforin)表達
淋巴瘤組、白血病組病人外周血NK細胞胞質顆粒酶-β表達分別為(13.82±7.14)%和(26.59±21.88)%與正常對照組差異有統計學意義[(46.15±16.97)%,P<0.05];MDS組病人外周血NK細胞胞質顆粒酶-β表達(36.87±10.31)%與正常對照組無顯著性差異[(46.15±26.97)%,P>0.05];治療后淋巴瘤組、白血病組、MDS組病人外周血NK細胞胞質顆粒酶-β表達均增加,分別為(65.31±13.31)%、(29.91±20.48)%、(39.87±12.53)%,與正常對照組無顯著性差異[(46.15±26.97)%,P>0.05]。

圖5 血液系統惡性腫瘤病人外周血NK細胞胞質顆粒酶-β(granzyme β)表達
3 討論
自然殺傷(NK)細胞是天然免疫應答中關鍵的效應細胞,是機體抗腫瘤作用的第一道防線。在外周血中具有明顯的分布優勢,故對血液系統疾病的控制具有意義[5]。本研究通過對58例血液系統惡性腫瘤分析,發現MDS組病人外周血NK細胞數量與正常對照無顯著性差異;淋巴瘤組和白血病組病人外周血NK細胞數明顯減低,與正常對照組差異有統計學意義,治療后NK細胞數量均明顯回升,與正常對照組無顯著性差異。這一結果提示,經過化療后淋巴瘤和白血病病人的免疫功能得到恢復。徐述[6]等報道,MDS患者NK細胞數量與對照組無明顯差異。鄭淑霞等[7]報道,淋巴瘤急性期和AML急性期NK細胞數與對照組比有顯著差異;與本研究結果一致。
活化性受體NKG2D是NKG2家族中免疫活性最強的活化性受體,也是目前公認的在抗腫瘤免疫應答中發揮關鍵作用的受體,其表達水平幾乎決定了機體NK細胞免疫應答的強弱,在抗腫瘤免疫中起重要作用[8]。沈亞娟等報道[9],腫瘤患者NK細胞膜上的活化性受體NKG2D表達水平降低,而使NK細胞的殺傷功能受到抑制。武曉博等[10]報道,經化療后,淋巴瘤組、急性白血病組、MDS組的活化性受體均明顯回升。本研究與報道一致,初診淋巴瘤組、白血病組、MDS組病人外周血NK細胞膜活化性受體NKG2D表達均減低,與對照組相比差異有統計學意義;治療后三組病人的NK細胞活化性受體NKG2D表達均增加,與正常對照組無顯著性差異。NK細胞通過抑制性受體特異性識別靶細胞表面的MHC I類分子并保護正常細胞不被殺傷,研究發現,淋巴瘤組、白血病組、MDS組三組的NK細胞抑制性受體表達與正常對照組無顯著性差異,即NK細胞的識別能力沒變,但殺傷能力減低。因此,機體免疫功能的強弱不僅與NK細胞數量有關,更與活化性受體的表達有直接關系,活化性受體表達減低導致機體免疫功能減低或免疫功能紊亂,引起血液系統惡性腫瘤的發生。
NK細胞活化后,通過釋放穿孔素、顆粒酶-β等大量細胞毒性顆粒發揮自然殺傷功能,導致靶細胞死亡。研究發現,初診淋巴瘤組和白血病組病人外周血NK細胞胞質穿孔素、顆粒酶-β表達均減低,與正常對照組相比差異有統計學意義;治療后與正常對照無顯著性差異。MDS組病人外周血NK細胞胞質穿孔素、顆粒酶-β表達與正常對照組無顯著性差異;因此,考慮MDS病人免疫功能減低僅與NK細胞的活化性受體NKG2D表達減低有關。而淋巴瘤、白血病病人免疫功能減低不僅與NK細胞數量減少有關,還與NKG2D、穿孔素、顆粒酶表達減少有關。由于急性白血病病人和淋巴瘤病人外周血NK細胞胞質穿孔素、顆粒酶表達均減低,使得腫瘤細胞獲得免疫逃避而過度增殖,浸潤組織器官,這可能是急性白血病來勢兇猛及淋巴瘤容易浸潤骨髓等臟器的原因之一。
[1]顧科峰,陳琳軍,鄧曉輝,等.惡性血液病治療惡性血液病患者治療前后外周血NK細胞亞群變化的特點及其臨床意義[J].實用醫學雜志,2013,29(13):2154.
[2]Fietta P,Delsante G.Focus on human natural killer cells[J].Riv Biol,2009,102(2):219.
[3]Hoover RG,Gullickson G,Kombluth J.Impaired NK cytolytic activity and enhanced tumor growth in NIT lytic-associated molecule-deficient mice[J].Immunol,2009,183(11):6913.
[4]Sun JC,Beilke JN,Lanier LL.Adaptive immune factures of natural killer cells[J].Nature,2009,457(7229):557.
[5]潘 瑩,王會平,張 翠,等.流式細胞數在侵襲性NK細胞白血病診斷中的價值:一例報道并文獻復習[J].白血病·淋巴瘤,2014,23(1):38.
[6]徐 述,許勇鋼,楊曉紅,等.骨髓增生異常綜合征患者先天性免疫細胞數量和功能分析[J].中國免疫學雜志,2009,25:596.
[7]賀建霞,趙志強,王艷峰,等.非霍奇金淋巴瘤患者外周血T細胞亞群及NK細胞檢測的臨床意義[J].白血病·淋巴瘤,2013,22(7):436.
[8]常 鑫,馬 莉,曾小菁,等.白血病患者NK細胞表面NKG2D受體及其配體MICA/B的研究[J].中國免疫學雜志,2009,25(2):174.
[9]沈亞娟,張 建,田志剛,腫瘤患者自然殺傷細胞受體NKG2A和NKG2D的表達[J].檢驗醫學,2008,23(4):384.
[10]武曉博,張巧花,侯淑玲,等.難治性淋巴瘤患者外周血T淋巴細胞亞群與自然殺傷細胞活性的檢測及臨床意義[J].白血病·淋巴瘤,2011,20(3):162.
ClinicalsignificanceofnaturalkillcellanditsreceptorinperipheralbloodofpatientswithHematologicMalignant
KONGLing-huan,MAYin-fu,LüZuo-fu,etal.
(JilinProvinceHospital,Changchun130021,China)
ObjectiveTo study the clinical significance of NK(CD3-CD16+CD56+) cell and its receptor in peripheral blood of hematologic malignant.MethodsBy flow cytometry,the percentage of NK cell in peripheral blood lymphocytes was detected in 20 lymphoma,22 acute leukemia,16 MDS and 18 healty adults.NK cell activation receptor (NKG2D),inhibitory receptor (CD159),perforin and granzyme of patients were also detected.Results(1)The percentage of NK cell in newly diagnosed lymphoma group and acute leukemia group was significantly lower than those of normal controls(P<0.05).But it had no significant in MDS group than that of normal controls(P>0.05).(2)The expression of NKG2D were significantly lower than those of normal controls(P<0.05) in the newly diagnosed lymphoma groups,acute leukemia group and MDS group.But the expression of NKG2A among the 3 groups had no significant than that of normal controls(P>0.05).(3)The expression of perforin and granzyme both in the newly diagnosed lymphoma group and acute leukemia group were significantly lower than those of normal controls(P<0.05).But the MDS group had no significant than that of normal controls(P>0.05).ConclusionThe cellular immune is suppressed in lymphoma and acute leukemia patients.That was correlated with the lower expression of NK cell,activation receptor (NKG2D),inhibitory receptor (CD159),perforin and granzyme.Perhaps that was only correlated with the lower expression of NKG2D about MDS patients.
malignancy;lymphoma;Leukemia;acute;killer cells ,natural;receptor;perforin;granzyme
吉林省科技廳項目20150101145JC
*通訊作者
1007-4287(2017)12-2079-04
R331.4
A
2017-01-15)

