經(jīng)肛門內(nèi)鏡微創(chuàng)手術治療直腸占位的臨床體會(附53例報告)*
封益飛,王詩佳,張 悅,吉 冰,錢文偉,季東健,張冬生,胥子瑋,王 勇,傅 贊,孫躍明
(南京醫(yī)科大學第一附屬醫(yī)院,江蘇 南京,210029)
經(jīng)肛門內(nèi)鏡微創(chuàng)手術治療直腸占位的臨床體會(附53例報告)*
封益飛,王詩佳,張 悅,吉 冰,錢文偉,季東健,張冬生,胥子瑋,王 勇,傅 贊,孫躍明
(南京醫(yī)科大學第一附屬醫(yī)院,江蘇 南京,210029)
目的探討經(jīng)肛門內(nèi)鏡微創(chuàng)手術(transanal endoscopic microsurgery,TEM)治療直腸占位性病變的應用效果。方法總結2013年2月至2016年12月接受TEM治療的53例直腸占位患者的臨床資料,分析TEM在直腸占位性病變治療中的應用效果。結果本組53例均成功施行TEM,其中49例行直腸壁全層切除,4例行黏膜下及肌層部分切除。手術時間20~100 min,平均(42.8±14.3) min;術中出血量5~45 ml,平均(8.2±4.4) ml。術中2例中上段直腸前壁腫瘤行全層切除時切入腹腔,立即行腹腔鏡下一期修補成功,術后未發(fā)生腹腔及盆腔感染。本組均無圍手術期死亡病例,術后4例(7.5%)發(fā)生并發(fā)癥,其中1例術后出血、1例尿潴留、1例肺部感染、1例直腸創(chuàng)面感染,均保守治療痊愈。術后住院1~13 d,平均(4.5±2.6) d。術后隨訪5~52個月,平均(23.4±7.3)個月,均未發(fā)現(xiàn)腫瘤復發(fā)、轉移及控便、排便功能障礙。結論TEM是安全的,其微創(chuàng)性、療效均優(yōu)于傳統(tǒng)經(jīng)肛直腸腫瘤切除術,可作為適合局部切除直腸病灶的首選治療方法。
直腸疾病;經(jīng)肛門;內(nèi)窺鏡檢查;外科手術,微創(chuàng)性
經(jīng)肛門內(nèi)鏡微創(chuàng)手術(transanal endoscopic microsurgery,TEM)是相對較新的微創(chuàng)外科技術,已被廣泛用于直腸良惡性疾病的治療,可同時完成直腸腫瘤的切除、止血與縫合[1-2]。與傳統(tǒng)經(jīng)肛直腸腫瘤局部切除術相比,TEM擁有更清晰的視野、更好的顯露效果,能真正做到精準切除,同時對于位置較高的直腸腫瘤也可經(jīng)TEM途徑切除,適于距肛緣4~20 cm病變的切除。此外,與腸鏡下切除相比,TEM還可全層切除病變處直腸壁,切緣更加得到保證,并可在直視下縫合創(chuàng)面,減少術后出血、感染的發(fā)生[3]。自2013年2月南京醫(yī)科大學第一附屬醫(yī)院結直腸外科獲得TEM設備并開始臨床應用,至2016年12月,共53例患者接受TEM,現(xiàn)將結果報道如下。
1 資料與方法
1.1 病例選擇 選擇適合局部切除的直腸良性病變或高分化的早期直腸癌患者行TEM,開展初期對病變位置、大小的要求較嚴格,僅選擇距肛緣4~12 cm、病變直徑<3 cm、占腸腔<1/3的直腸病變;后期操作經(jīng)驗豐富后適當放寬了對病變位置及大小的要求,病變位置距肛緣3~15 cm,腫塊直徑≤5 cm,占據(jù)腸腔≤50%。病例均由術者親自行直腸指檢,記錄腫瘤大小、活動度、距離肛緣距離、占腸腔的范圍、具體位置等信息,術前常規(guī)行全結腸鏡檢查排除同時性多原發(fā)病變,并經(jīng)內(nèi)鏡超聲檢查評估腫瘤的浸潤深度(T分期);對于術前病理明確診斷為直腸癌的患者,均常規(guī)行直腸磁共振檢查,評估T分期及區(qū)域淋巴結情況。排除術前檢查提示肛門括約肌功能不良的患者。
1.2 臨床資料 2013年2月至2016年12月南京醫(yī)科大學第一附屬醫(yī)院結直腸外科接受TEM的直腸占位患者53例,其中男31例,女22例;39~83歲,平均(59.5±12.6)歲。術前患者均經(jīng)肛門指檢、結腸鏡檢查及經(jīng)內(nèi)鏡超聲檢查,結合結腸鏡下活檢結果,術前診斷為直腸腺瘤(包括絨毛管狀腺瘤、管狀腺瘤)23例,早期直腸癌18例,進展期直腸癌1例,非腫瘤性直腸息肉、直腸黏膜下結節(jié)11例。直腸病變直徑1~5 cm,平均(2.86±0.89) cm;病灶距肛緣距離3~15 cm,平均(5.5±2.8) cm。病灶在直腸的部位:直腸前壁19例,后壁14例,左側壁12例,右側壁8例。
1.3 治療方法
1.3.1 術前準備 術前1 d下午行腸道準備,不使用口服抗生素。術前半小時預防性應用抗生素,不留置胃管,麻醉后留置尿管。
1.3.2 TEM手術系統(tǒng) 我們使用的是由德國制造的TEO手術系統(tǒng),4 cm、12 cm或20 cm的軸長可供選擇,使用多關節(jié)活動臂裝置固定于手術臺上。TEO直腸鏡上有4個用橡膠袖套密封的通道,其中一個通道供腹腔鏡進入,并與顯示器相連,與普通腹腔鏡手術時的屏幕顯示一致;另3個通道類似于腹腔鏡的操作孔,可根據(jù)需要置入器械,包括特制的組織鑷、持針鉗、剪刀及Harmonic超聲刀等。
1.3.3 麻醉與體位 選用靜吸復合氣管內(nèi)插管全身麻醉。患者取高分腿膀胱截石位,根據(jù)手術需要調(diào)整為頭低腳高位。
1.3.4 操作方法[4-6]妥善連接TEM的配套裝置,適度擴肛,將已潤滑的直腸鏡緩慢插入直腸,蓋上直腸鏡后面板,插入雙目鏡、電視鏡,連接各管線。向直腸內(nèi)注入CO2,壓力控制在8~10 mmHg。腔鏡直視下找到病灶后將直腸鏡固定在手術床上。在顯示屏上仔細觀察病灶形態(tài)、大小,并確認直腸鏡位置合適后,將Harmonic超聲刀置入直腸。首先于病灶四周電灼出擬切除界線,良性病灶切緣距病變0.5 cm,惡性病灶切緣距病變邊緣≥1 cm。根據(jù)術前直腸內(nèi)超聲及直腸指檢結果確定腸壁切除深度,良性病變及局限于黏膜層的病變行黏膜下及部分肌層的切除,如果浸潤深度至黏膜下層或更深,則行腸壁全層切除。切除時首選超聲刀,止血效果好,不會因出血而影響后續(xù)縫合。切除完成后,用3-0 VICRYL可吸收線間斷縫合關閉創(chuàng)面,如果操作不困難,則推薦行縱向縫合,不會引起腸腔狹窄。如果病灶較小,或縱向縫合困難也可行橫向縫合。見圖1。


圖1 TEM設備連接及術中操作(A:TEM設備;B:連接完成后;C:手術全景;D:標記切線;E:超聲刀切除腫物;F:縫合創(chuàng)面)
1.4 標本處理 切下的腫瘤標本均用大頭釘將其邊緣固定在小塊塑料泡沫上,留存標本照片,送快速病理及常規(guī)病理檢查。
1.5 術后處理 麻醉恢復后即鼓勵患者早期下床活動,術后第1天開始進食,并拔除尿管,如無出血、發(fā)熱等并發(fā)癥,腸功能恢復后即可出院,定期隨訪。
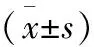
2 結 果
本組53例均成功施行TEM,其中49例行直腸壁全層切除,4例行黏膜下及肌層部分切除。手術時間20~100 min,平均(42.8±14.3) min;術中出血量5~45 ml,平均(8.2±4.4) ml。術中2例腹膜返折上方直腸前壁腫瘤行全層切除時直腸穿孔,立即行腹腔鏡下直腸穿孔修補,并行盆腔沖洗,留置盆腔引流管,術后未發(fā)生腹腔、盆腔感染,患者順利出院。
本組無圍手術期死亡病例,未發(fā)生尿道損傷、直腸陰道瘺、直腸狹窄等較嚴重并發(fā)癥;術后4例(7.5%)發(fā)生并發(fā)癥,包括:術后出血1例,為術后第1天開始經(jīng)肛門排鮮血,量<50 ml,第2天開始排少量淡血性液體,予以紗布填塞,保守治療后痊愈;尿潴留1例,該患者有前列腺增生病史,予以留置導尿管1周后痊愈;肺部感染1例,抗感染治療后痊愈;術后持續(xù)低熱伴肛門區(qū)明顯疼痛1例,無其他感染證據(jù),考慮直腸創(chuàng)面感染,經(jīng)抗感染治療后痊愈。
術后病理學檢查提示早期直腸癌(pT1期)17例;進展期直腸癌(pT2期)2例;直腸腺瘤23例,其中絨毛管狀腺瘤20例,管狀腺瘤3例;神經(jīng)內(nèi)分泌腫瘤3例;非腫瘤性直腸息肉6例;其中炎性息肉3例,增生性息肉1例,纖維上皮性息肉1例,混合性息肉1例;直腸間質(zhì)瘤2例。標本切緣均進行病理學檢查,無病灶殘留。本組2例患者術后病理確診為T2期,1例術前分期為T1~2N0,距肛緣4 cm,患者保肛意愿強烈,行TEM切除直腸腫瘤,術中快速病理示腫瘤灶累及腸壁肌層中部,與患者家屬進行溝通后,未追加手術,術后行同步放化療50Gy/25F,隨訪3年至今,未發(fā)現(xiàn)復發(fā)及轉移;1例術前MR及內(nèi)鏡超聲評估為T1,術后1周行補救性直腸癌根治術,再次手術病理未見腫瘤殘留及區(qū)域淋巴結轉移。
本組患者術后住院1~13 d,平均(4.5±2.6) d。術后患者均按期隨訪,隨訪5~52個月,平均(23.4±7.3)個月,均未發(fā)現(xiàn)腫瘤復發(fā)、轉移及控便、排便功能障礙。
3 討 論
20世紀80年代初,德國Buess教授研發(fā)出一套獨特的手術用直腸鏡系統(tǒng),即TEM技術[1,7],相較傳統(tǒng)經(jīng)肛直腸腫物局部切除術,TEM的優(yōu)勢在于提供寬敞的術野與操作空間,對早期直腸癌、直腸良性腫瘤可全層切除,且局部復發(fā)率較低[8-9];具有手術風險降低、手術創(chuàng)傷小、住院時間縮短、醫(yī)療費用降低等優(yōu)勢,使患者獲益,目前國內(nèi)已有不少結直腸外科中心開展此技術[3,10]。
準確的術前評估與臨床分期有助于首次治療決策的選擇,本研究中53例患者術前均由經(jīng)驗豐富的術者親自行直腸指檢,詳細了解腫瘤大小、活動度、距肛緣距離、占腸腔的范圍、具體位置等相關信息,并評估肛門括約肌張力、收縮力。同時常規(guī)行全結腸鏡檢查,避免遺漏近端病變;術前病理明確診斷為直腸癌的患者,均常規(guī)行直腸磁共振檢查,評估T分期及區(qū)域淋巴結情況。筆者認為,與MRI檢查相比,經(jīng)內(nèi)鏡超聲檢查能更準確地評估腫瘤浸潤深度(T分期),對于準備行TEM的患者,我們術前常規(guī)行經(jīng)內(nèi)鏡超聲檢查。全面的術前評估,最大程度地減少了術前分期不足或分期過度,保證了手術的順利開展,縮短了手術時間,這是TEM獲得良好療效的關鍵。
TEM行直腸腫物的切除可依據(jù)侵犯深度行黏膜下層及部分肌層切除,也可行直腸壁的全層切除,以確保環(huán)周切緣的可靠性。McCloud等[11]報道了行TEM的直腸腺瘤患者,切緣陽性者術后6個月與12個月的復發(fā)率高達21.4%與30.8%,而切緣完整、陰性者術后復發(fā)率僅為0與2.6%。因此,完整、陰性的環(huán)周切緣是降低直腸腺瘤TEM術后復發(fā)率的關鍵因素。筆者認為,良性病灶,切緣可距病變0.5 cm;惡性病灶,則切緣至少大于1 cm。根據(jù)術前直腸內(nèi)超聲及直腸指檢結果確定切除腸壁的深度,良性病變及局限于黏膜層的病變,行黏膜下及部分肌層切除;如浸潤深度至黏膜下層或更深,則行腸壁全層切除。術中將切除的病變送快速病理,明確病變性質(zhì)、浸潤深度、周邊切緣及底部切除面是否陰性。本組患者術后病理均證實切緣陰性,定期隨訪無局部復發(fā)病例。但對于T2期以上的直腸癌,因具有一定的淋巴結轉移率,行TEM局部切除仍需慎重,對于保肛意愿強烈的患者可先行新輔助放化療,再行TEM,也可行TEM全層切除后根據(jù)術后病理考慮追加手術或放化療[12]。
作為一種手術操作,TEM也會帶來相應并發(fā)癥,常見的術后并發(fā)癥有出血、肛周感染、尿潴留、術后肛門失禁、直腸狹窄等[3]。此外,腹膜返折以上的病灶,較容易切通腸壁而進入腹腔,但術中較容易發(fā)現(xiàn),如腸腔內(nèi)氣壓下降、患者腹部隆起等,術中及時發(fā)現(xiàn)后可于鏡下行腸壁缺口縫合術,本組中2例患者術中切通腸壁進入腹腔,均即刻行腹腔鏡下縫合,術后未出現(xiàn)相應并發(fā)癥。本組病例無圍手術期死亡,無尿道損傷、直腸陰道瘺、直腸狹窄等較嚴重并發(fā)癥發(fā)生,術后4例(7.5%)發(fā)生短期保守治療可痊愈的并發(fā)癥。筆者認為,TEM直腸全層切除是安全的,但對于腹膜折返線以上的直腸前壁腫瘤,如采用TEM全層切除需十分謹慎。如果切通腸壁應及時修補,風險是相對可控的[13-14]。本研究也發(fā)現(xiàn),手術時間、術中出血量、術后住院時間均得到明顯縮短,此外,本研究還隨訪分析了患者術后功能恢復、復發(fā)及并發(fā)癥情況,53例患者均未發(fā)生腫瘤復發(fā)轉移或疾病復發(fā),且隨訪期內(nèi)均未發(fā)現(xiàn)控便、排便功能障礙,再次證實了TEM的安全性、有效性。
綜上所述,嚴格的病例篩選、規(guī)范的治療、密切的術后隨訪,可在保證TEM治療效果的前提下,發(fā)揮微創(chuàng)優(yōu)勢,改善患者的生活質(zhì)量與術后體驗,可作為適合局部切除直腸病灶的首選治療方法。
[1] Buess G,Theiss R,Hutterer F,et al.Transanal endoscopic surgery of the rectum-testing a new method in animal experiments[J].Leber Magen Darm,1983,13(2):73-77.
[2] Buess GF,Raestrup H.Transanal endoscopic microsurgery[J].Surg Oncol Clin N Am,2001,10(3):709-731,xi.
[3] 林國樂,蒙家興,邱輝忠.經(jīng)肛門內(nèi)鏡顯微手術[J].中華胃腸外科雜志,2006,9(4):366-369.
[4] 林國樂,邱輝忠,肖毅,等.經(jīng)肛門內(nèi)鏡微創(chuàng)手術治療直腸上皮內(nèi)瘤變和早期直腸癌[J].中華胃腸外科雜志,2008,11(1):39-43.
[5] 邱輝忠,林國樂,周皎琳,等.經(jīng)肛門內(nèi)鏡微創(chuàng)手術在治療局限性直腸腫瘤中的應用[J].中華外科雜志,2009,47(13):981-983.
[6] 邱輝忠,林國樂,肖毅,等.經(jīng)肛門內(nèi)鏡微創(chuàng)手術治療直腸腫瘤120例[J].協(xié)和醫(yī)學雜志,2011,2(1):33-36.
[7] Burghardt J,Buess G.Transanal endoscopic microsurgery (TEM):a new technique and development during a time period of 20 years[J].Surg Technol Int,2005,14:131-137.
[8] Heidary B,Phang TP,Raval MJ,et al.Transanal endoscopic microsurgery:a review[J].Can J Surg,2014,57(2):127-138.
[9] Flexer SM,Durham-Hall AC,Steward MA,et al.TEMS:results of a specialist centre-1878[J].Surg Endosc,2014,28(6):1874-1878.
[10] 劉波,夏立建,于海華,等.經(jīng)肛門內(nèi)鏡微創(chuàng)手術治療直腸腫瘤的手術經(jīng)驗(附106例報告)[J].中國微創(chuàng)外科雜志,2011,11(3):240-242.
[11] McCloud JM,Waymont N,Pahwa N,et al.Factors predicting early recurrence after transanal endoscopic microsurgery excision for rectal adenoma[J].Colorectal Dis,2006,8(7):581-585.
[12] Lezoche G,Baldarelli M,Guerrieri M,et al.A prospective randomized study with a 5-year minimum follow-up evaluation of transanal endoscopic microsurgery versus laparoscopic total mesorectal excision after neoadjuvant therapy[J].Surg Endosc,2008,22(2):352-358.
[13] Gavagan JA,Whiteford MH,Swanstrom LL.Full-thickness intraperitoneal excision by transanal endoscopic microsurgery does not increase short-term complications[J].Am J Surg,2004,187(5):630-634.
[14] Eyvazzadeh DJ,Lee JT,Madoff RD,et al.Outcomes after transanal endoscopic microsurgery with intraperitoneal anastomosis[J].Dis Colon Rectum,2014,57(4):438-441.
(英文編輯:柳悄然)
Applicationoftransanalendoscopicmicrosurgeryin53patientswithrectalneoplasms
FENGYi-fei,WANGShi-jia,ZHANGYue,etal.
DepartmentofColorectalSurgery,theFirstAffiliatedHospitalofNanjingMedicalUniversity,Nanjing210029,China
Objective:To investigate the effect of transanal endoscopic microsurgery (TEM) in the treatment of rectal lesions.MethodsClinical data of 53 patients with rectal lesions treated by TEM between Feb.2013 and Dec.2016 were collected and the effect of TEM in treating rectal lesions was analyzed.ResultsAll 53 patients were performed TEM successfully.Surgical procedures included the full-thickness excision (49 cases) and submucosal and partial muscular excision (4 cases).The average operation time was (42.8±14.3) min (range 20-100 min).The mean operative blood loss was (8.2±4.4) ml (range 5-45 ml).Perforation into the peritoneal cavity occurred in two cases with upper middle anterior wall tumors while full thickness excision was done by TEM,and closed immediately via laparoscopic suturing without developing peritonitis or pelvic infection.There were no perioperative deaths.Postoperative complications were identified in 4 cases (7.5%),including 1 case of postoperative hemorrhage,1 case of urinary retention,1 case of pulmonary infection,and 1 case of rectal wound infection,and cured through conservative treatment.The average hospital stay after the procedure was (4.5±2.6) d (range,1-13 d).The mean follow-up time was (23.4±7.3) months (range,5-52 months).None of the 53 patients were found any recurrence or metastasis.And no control or defecation dysfunction was found during the follow-up.ConclusionsTEM is a safe and effective procedure.It is superior to traditional transanal local excision in both minimally invasive effect and curative effect.TEM is now considered as the first choice for rectal local excision.
Rectal diseases;Transanal;Endoscopy;Surgical procedures,minimally invasive
1009-6612(2017)10-0753-04
10.13499/j.cnki.fqjwkzz.2017.10.753
教育部基金項目(編號:2012YQ030261);江蘇省科技廳基礎研究計劃項目(編號:BK20131448)
孫躍明,E-mail:jssym@vip.sina.com
封益飛(1982—)男,南京醫(yī)科大學第一附屬醫(yī)院結直腸外科主治醫(yī)師,主要從事結直腸外科的研究。
R657.1
A
2017-07-18)

