白鮮皮導致藥物性肝損傷的病理學及血清酶學改變
劉宇翰++周雨燕++孫慧敏+孫文才+于魯+姜亦洲+原林皓+馮驥良

[摘要]目的 分析白鮮皮所致藥物性肝損傷患者的病理學及血清酶學特點。方法 回顧性研究2014年1月~2016年1月解放軍第二五一醫院和首都醫科大學附屬北京佑安醫院收治的20例白鮮皮導致藥物性肝損傷患者的臨床和病理資料。20例白鮮皮導致藥物性肝損傷患者作為試驗組,并以40例急性甲型肝炎(甲肝組)、40例急性乙型肝炎(乙肝組)和40例酒精性肝炎(酒精肝組)患者的臨床和病理資料作為疾病對照組,以同期在解放軍第二五一醫院進行體檢的20例健康患者作為正常對照組。比較各組的ALT和AST水平。結果 在20例白鮮皮導致肝損傷患者的肝穿刺活檢中,主要病理學表現為急性小葉性炎,同時包括肝細胞的壞死和變性。隨著治療進程的推進,試驗組和其他對照組患者的ALT和AST水平逐漸降低。在整個病程中,試驗組患者的ALT、AST水平與正常對照組比較,差異均有統計學意義(P<0.01)。而在病程中后期,試驗組患者的AST水平與甲肝組、乙肝組比較,差異均有統計學意義(P<0.05)。結論 結合肝穿刺活檢和血清酶學分析,可以對白鮮皮導致的藥物性肝損傷進行早期診斷和鑒別診斷,并對患者的預后進行評估。
[關鍵詞]藥物性肝損傷;白鮮皮;血清酶學;病理;診斷
[中圖分類號] R575 [文獻標識碼] A [文章編號] 1674-4721(2017)09(b)-0007-05
The serum enzyme and pathological characteristics of Cortex Dictamni-induced liver injury
LIU Yu-han1 ZHOU Yu-yan1 SUN Hui-min2 SUN Wen-cai3 YU Lu1 JIANG Yi-zhou1 YUAN Lin-hao1 FENG Ji-liang1
1.Clinicopathological Center,Beijing You′an Hospital,Capital Medical University,Beijing 100069,China;2.Medical Laboratory Center,the 251st Hospital of PLA,Hebei Province,Zhangjiakou 075000,China;3.Department of Traditional Chinese Medicine of Renal Disease,the 251st Hospital of PLA,Hebei Province,Zhangjiakou 075000,China
[Abstract]Objective To investigate the characteristics of the serum enzyme and histomorphology of patients with liver injury induced by Cortex Dictamni.Methods Clinical and pathological data of 20 patients with Cortex Dictamni-induced liver injury who treated in the 251st Hospital of PLA and Beijing You′an Hospital,Capital Medical University from January 2014 to January 2016 were retrospectively studied. 20 patients with Cortex Dictamni-induced liver injury were as test group,40 patients with acute HAV hepatitis (HAV group),40 patients with acute HBV hepatitis (HBV group) and 40 patients with alcoholic hepatitis (alcoholic hepatitis group) were enrolled as disease control groups,the serum enzyme information of 20 healthy people examined at the 251st Hospital of PLA in the same period were applied as normal control.The levels of ALT and AST in each group were compared.Results Liver biopsy in 20 cases of liver injury induced by Cortex Dictamni showed that the main pathological manifestations were acute intra-lobular inflammation,including hepatocyte necrosis and degeneration were the major pathological changes.With the treatment after admission,the ALT and AST levels of the patients in test group and other disease control groups were decreased gradually.In the whole course of the treatment process,the ALT and AST levels of the patients in the test group were compared with the normal control group,and the differences were statistically significant (P<0.01).However,in the middle and late of the course of the treatment process,the AST level of the patients in test group were compared with the HAV and HBV group,the differences were statistically significant (P<0.05).Conclusion Combined with liver biopsy and serum enzyme analysis can be applicable strategy in diagnosis,differential diagnosis of Cortex Dictamni-induced liver injury,as well as in evaluation the prognosis of these patients.endprint
[Key words]Drug-induced liver injury;Cortex Dictamni;Serum enzyme;Pathology;Diagnosis
白鮮皮是蕓香科植物白鮮(dictamnus dasycarpus turcz)的根皮,為常用的傳統中藥。白鮮堿(Dictamnine)是白鮮皮的主要成分之一,又稱白鮮胺或白蘚堿,屬呋喃喹啉類生物堿,在白鮮皮中含量約為0.1%[1]。白鮮堿能抑制血小板聚集、松弛血管并降低血壓等,具有抗菌、抗病毒、治療皮膚濕疹和皮膚瘙癢的作用[2-4]。以往文獻報道[5],中草藥引起的肝損傷約占所有藥物性肝損的20%~30%,并呈逐年上升趨勢。2008年Jang等[6]報道,韓國農村地區患者連續服用白鮮堿水煎劑5~6次/d,連續數日,出現急性肝炎,提示白鮮皮具有潛在急性肝毒性。近年來,因治療痔瘡、皮膚病等應用白鮮皮而引起的藥物性肝損傷病例逐漸增多[7-8],但白鮮皮導致藥物性肝損傷(Cortex Dictamni-induced liver injury,CILI)的病理和血清學研究報道相對較少。本研究收集了20例CILI患者的血清酶學數據和肝穿活檢標本,并以急性甲型肝炎、急性乙型肝炎、酒精性肝炎和正常患者的血清酶學數據和肝穿標本作為對照,探討治療過程中CILI血清酶學改變的時序特征及病理學改變,以及CILI與其它急性肝損傷性疾病之間的差異,為臨床診斷與治療提供依據,現報道如下。
1資料與方法
1.1一般資料
選擇2014年1月~2016年1月解放軍第二五一醫院和首都醫科大學附屬北京佑安醫院收治的140例患者作為研究對象,其中白鮮皮導致藥物性肝損傷患者20例,急性甲型肝炎40例,急性乙型肝炎40例,酒精性肝炎40例。選擇同期在解放軍第二五一醫院進行健康體檢者20例作為正常對照組;白鮮皮導致藥物性肝損傷患者作為試驗組;疾病對照組根據不同疾病種類進行分組:急性甲型肝炎患者作為甲肝組,急性乙型肝炎患者作為乙肝組,酒精性肝炎患者作為酒精肝組。本研究經首都醫科大學附屬北京佑安醫院醫學倫理委員會審核及同意。本研究中,藥物性肝損傷的診斷和嚴重程度分級按照2015版《藥物性肝損傷診治指南》[9-11]作為標準,且發病前均服用白鮮皮水煎劑(18例)或含有白鮮皮的制劑(痔血膠囊1例,消銀片1例),從服藥到出現肝損傷時間10~30 d,平均(17±2)d。符合藥物性肝損傷診斷標準[9-10]且發病前應用白鮮皮及其制劑的患者。排除標準:診斷為DILI,但與西藥或不含白鮮皮中藥制劑聯合應用的患者。正常對照組男10例,女10例;年齡37~63歲,平均年齡(50.50±10.29)歲。試驗組男11例,女9例;年齡39~61歲,平均年齡(51.21±10.33)歲;治療后血清酶學檢測結果恢復正常的時間11~30 d,平均時間(21.30±5.29)d。甲肝組男22例,女18例;年齡32~68歲,平均年齡(49.41±11.68)歲;治療后血清酶學檢測結果恢復正常的時間11~82 d,平均時間(39.60±19.11)d。乙肝組男22例,女18例;年齡34~60歲,平均年齡(50.15±8.66)歲;治療后血清酶學檢測結果恢復正常的時間17~56 d,平均時間(35.68±9.79)d。酒精肝組男22例,女18例;年齡21~75歲,平均年齡(51.78±13.66)歲;治療后血清酶學檢測結果恢復正常的時間13~93 d,平均時間(36.23±17.45)d。各組的一般資料比較,差異無統計學意義(P>0.05),具有可比性。治療及觀察過程中,各組中均無死亡病例。
1.2方法
通過查閱住院病歷獲得患者用藥史、臨床情況,由于醫院之間目的檢測指標的檢測方法和計量單位不統一,所有患者血液樣品-80℃冰箱凍存,待樣本收集完成后交付萊茲生物科技有限公司同步檢測。實驗前血液樣品從-80℃冰箱拿出后置于4℃冰箱中融化,1000 r/min離心5min,分離上層血清,每管取出80 μl,采用全自動生化分析儀(TBA-120FR,東芝)檢測。
1.3觀察指標
比較各組的丙氨酸氨基轉移酶(ALT)、天門冬氨酸氨基轉移酶(AST)及丙氨酸氨基轉移酶/天門冬氨酸氨基轉移酶(S/L)水平。正常對照組選取單次體檢的血清酶學數據,試驗組和疾病對照組患者各選取3個時間點進行數據分析:以入院時血清酶學檢測結果作為病程起始階段血清酶學數據;距治療后血清酶學檢測結果恢復正常、出院的平均時間最近的一次血清酶學數據檢測結果作為病程中期階段血清酶學數據;血清酶學檢測結果恢復正常、出院時血清酶學數據檢測結果為病程后期階段血清酶學數據。ALT正常值:0~40 IU/L,AST正常值:0~45 IU/L。AST/ALT比值正常值:0.80~1.50。
1.4統計學方法
采用SPSS 21.0統計學軟件進行數據分析,計量資料用均數±標準差(x±s)表示,多組間比較采用單因素方差分析,組間兩兩比較采用Scheffe多重檢驗;計數資料采用率表示,組間比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2結果
2.1試驗組患者的病理學觀察結果
20例CILI患者均表現為不同程度的急性小葉性肝炎。根據小葉內和匯管區炎細胞浸潤及匯管區纖維組織增生情況,3例診斷為輕度藥物性肝損傷,12例診斷為中度藥物性肝損傷,5例診斷為重度藥物性肝損傷。主要鏡下表現為肝小葉中央靜脈周圍炎細胞的浸潤,肝細胞不同程度變性、壞死或脫失,小葉內不同程度的以分葉核炎細胞為主的混合炎細胞浸潤。輕者肝細胞水腫、肝竇擠壓狹窄,重者肝細胞脫失,肝竇擴張。根據炎癥程度不同,可見匯管區不同程度擴張和混合炎細胞浸潤。
2.2整個病程階段各組患者的ALT、AST值變化分析endprint
隨著治療進程,試驗組和其他對照組患者的ALT和AST水平逐漸降低。在整個病程中,可見試驗組與正常對照組患者的ALT、AST值有較大差異;在病程中后期,試驗組患者的AST值始終高于疾病對照組,試驗組患者的ALT值變化與疾病對照組在圖中未見較大差異(圖1)。
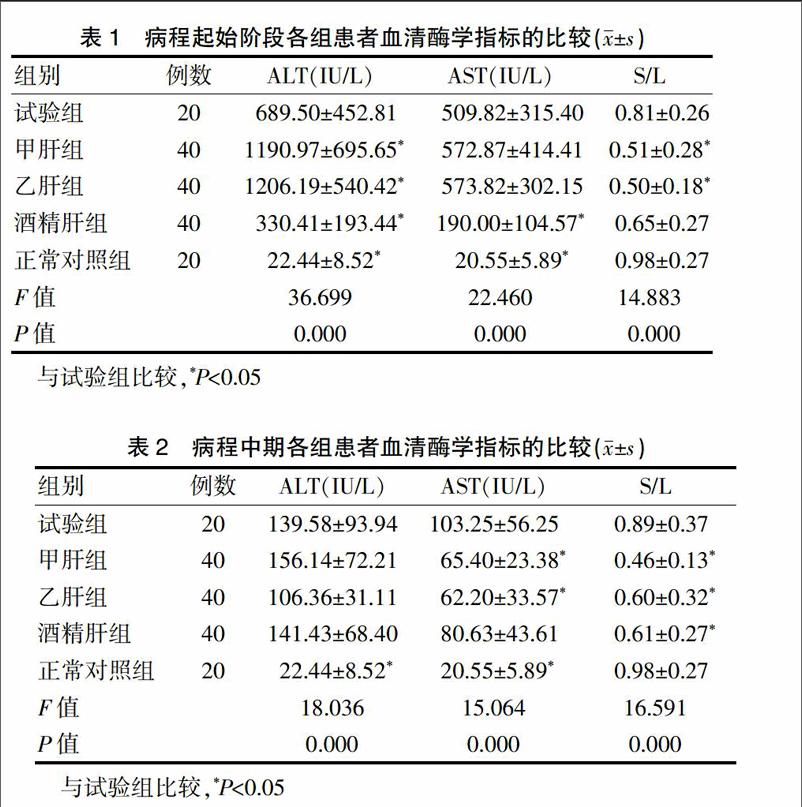
2.3病程起始階段各組患者血清酶學指標的比較
在病程起始階段,試驗組患者的ALT、AST水平與正常對照組比較,差異均有統計學意義(P<0.01);試驗組患者的ALT水平高于酒精肝組,低于甲肝組和乙肝組,差異均有統計學意義(P<0.05);試驗組患者的AST水平高于酒精肝組差異有統計學意義(P<0.05);但試驗組的AST水平與甲肝組、乙肝組患者比較,差異均無統計學意義(P>0.05);試驗組患者的S/L值均高于甲肝組和乙肝組,差異均有統計學意義(P<0.05)(表1)。
2.4病程中期各組患者血清酶學指標的比較
病程中期,試驗組患者的ALT、AST水平與正常對照組比較,差異均有統計學意義(P<0.01);試驗組和各疾病對照組AST水平均顯著下降,但仍未回歸正常水平,甲肝組、乙肝組和酒精肝組AST水平接近正常值,試驗組患者的AST水平約為正常值上限的2倍,但試驗組患者的AST水平依然顯著高于甲肝組和乙肝組,差異均有統計學意義(P<0.05);試驗組患者的ALT水平與甲肝組、乙肝組及酒精肝組比較,差異均無統計學意義(P>0.05);試驗組患者的S/L值顯著高于甲肝組、乙肝組及酒精肝組,差異均有統計學意義(P<0.05)(表2)。
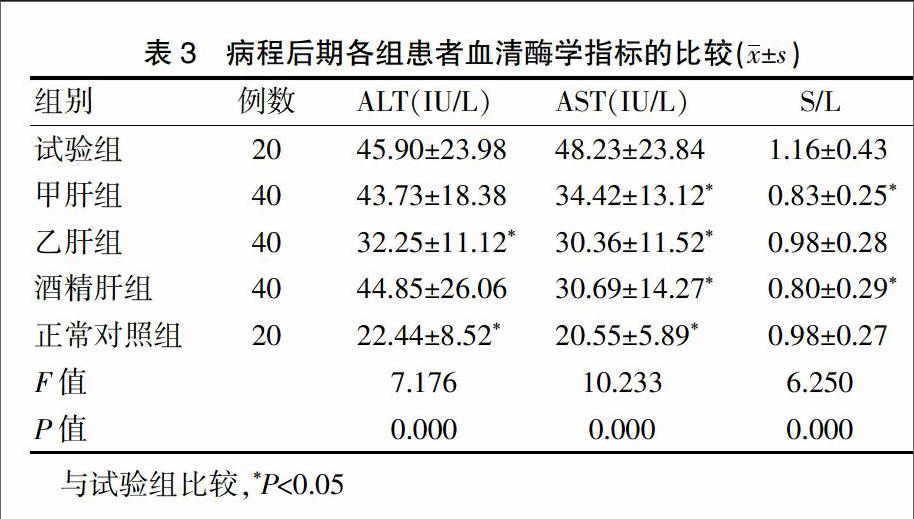
2.5病程后期各組患者血清酶學指標的比較
病程后期,試驗組患者的ALT、AST水平與正常對照組比較,差異均有統計學意義(P<0.01);試驗組和各疾病對照組患者的ALT、AST水平均處于正常值范圍內,但試驗組患者的AST水平依然顯著高于各疾病對照組,差異均有統計學意義(P<0.05);試驗組患者的ALT水平顯著高于乙肝組,差異有統計學意義(P<0.05);試驗組患者的S/L值顯著高于甲肝組和酒精肝組,差異均有統計學意義(P<0.05)(表3)。
3討論
本研究回顧性分析了20例白鮮皮及其中成藥制劑導致的藥物性肝損傷的肝穿活檢病理形態學及血清學改變。研究結果提示,CILI形態學上表現為肝細胞性損傷,CILI組患者治療后血清酶學檢測結果恢復正常的平均時間(21.30±5.29)d,明顯短于其他疾病組。在病程起始階段,CILI組患者的血清ALT平均水平低于1000 IU/L,較急性甲型和乙型肝炎組低,而高于酒精性肝炎組。CILI組患者的血清AST高于酒精性肝炎組,與急性甲型和乙型肝炎組相當。這一結果可能對患者入院時的診斷和鑒別診斷具有重要意義。
對CILI的研究以往也見報道,但對CILI治療過程中血清酶學改變的時序特征及其與其他原因引起的急性肝損傷血清酶學的比較性研究鮮見報道。本研究結果提示:CILI與其他藥物所致肝損傷的血清酶學改變的時序特征[12-13]基本一致,表現為ALT和AST的急性升高,但CILI與急性甲型肝炎、急性乙型肝炎之間的血清酶學的改變尚有差別。在病程起始階段,CILI組患者的血清ALT水平明顯低于急性甲型和乙型肝炎,差異有統計學意義(P<0.05),血清AST比較,差異無統計學意義(P>0.05)。眾所周知,ALT升高在一定程度上反映了肝細胞損傷的活動度,當損傷原因去除后,肝細胞損傷迅速降低是導致ALT血清水平下降的重要因素。急性HAV或HBV感染早期患者入院初期,雖然使用抗病毒藥物,但導致肝損傷的病原體在短期不能清除,導致持續肝損傷。因此,同樣由于黃疸型肝炎入院的CILI患者短期內(8~10 d)血清ALT水平的快速降低提示肝損傷活動度減輕且對治療反應良好;大多數藥物性肝損傷、HAV或HBV相關的急性肝炎的共同特征就是肝細胞的損傷,而AST的水平可以反映出肝細胞損傷程度。本研究中,在病程起始階段,CILI組患者的血清AST水平與急性甲型或乙型肝炎組相當,經過治療后到逐漸康復的病程中期,雖然各疾病組患者中的血清AST水平均顯著下降,但CILI組患者的血清AST水平依然是正常值的兩倍。而在急性甲型或乙型肝炎組患者的病程中期,AST已經趨近正常。急性甲型或乙型肝炎患者經過治療后的血清酶學檢測結果恢復正常平均時間較CILI組患者分別長18 d和14 d。這些現象提示:相對于急性甲型或乙型肝炎,白鮮皮導致的肝細胞損傷程度可能相對較輕。去除白鮮皮的藥物因素加保肝治療,能夠在較短的時間內使患者的肝功能得以恢復,而控制HAV或HBV對肝細胞的損害則相對緩慢,且需要更長的治療時間;一般認為,AST/ALT比值隨肝損傷嚴重程度的升高而升高。在重癥肝炎、中度和重度慢性肝炎患者中,肝細胞線粒體也遭到了嚴重的破壞,AST從線粒體和胞漿內大量釋出,因而AST/ALT約≥1。本研究中,所有疾病組的病程起始和中期階段,各組患者的AST/ALT比值均<1。這提示白鮮皮、HAV或HBV導致的急性重癥肝炎很少見。
雖然通常酒精性肝炎在顯微鏡下表現為急性炎細胞,主要為中性粒細胞的肝內浸潤[14-15],但酒精性肝炎患者通常是由于長期、過量飲酒造成酒精對肝細胞的毒性作用。本研究結果提示,在疾病初期,相對于其他肝病類型,酒精性肝炎患者的AST和ALT平均水平均最低(ALT水平約為正常值的6倍,AST水平約為正常值的4倍)。在治療中期,酒精性肝炎組患者的ALT水平約為正常值的3倍,而AST水平約為正常值的2倍。且酒精性肝炎組患者治療后血清酶學檢測結果恢復正常的平均時間為(36.23±17.45)d。結果提示,酒精性肝炎患者的血清酶學改變特點、病程與CILI組患者不同,具有病程長、血清酶水平恢復正常慢的特點。
本研究也有一些不足之處,在樣本的選擇上受限于資源,數據資料收集存在一定困難,只收集到20個有效樣本。樣本規模較小可能導致統計效力較低。此外,若能夠與其他常見中草藥[16-17](如何首烏、大黃等)所致的肝損傷進行平行對比,可能對發現藥物性肝損傷的生物標志物或闡述其分子發生機制具有更重要的價值。endprint
藥物性肝損傷是一個排除性診斷,其發病機制復雜,個體間差異性大,呈多態性,故診斷難度較大[18-19]。藥物通過不同機制導致肝損傷,往往肝活檢也無法明確其特異性表現,但其病理結果可能相對有一定的特異性[20]。本研究結果提示CILI表現為肝細胞的損傷,在整個病程中,CILI與急性甲型肝炎、急性乙型肝炎和酒精性肝炎的血清酶學改變具有差別,這些可能為臨床診斷、鑒別診斷以及患者預后的評估有所幫助。
[參考文獻]
[1]李艷園,彭如習,陳樺,等.法測定白鮮皮中白鮮堿的含量[J].中藥材,2006,29(8):802-803.
[2]Schempp CM,Simonhaarhaus B,Krieger R,et al.Solar simulator-induced phototoxicity of the furoquinoline alkaloid dictamnine compared to 8-methoxypsoralen and 5-methoxypsoralen[J].Planta Medica,2006,72(10):941-943.
[3]郭娜.呋喃喹啉類生物堿白鮮堿體外抗真菌活性及作用機制研究[D].吉林大學,2009:35-112.
[4]Chou HC,Chen JJ,Duh CY,et al.Cytotoxic and anti-platelet aggregation constituents from the root wood of Melicope semecarpifolia[J].Planta Medica,2005,71(11):1078-1081.
[5]中華醫學會消化病學分會肝膽疾病協作組.全國多中心急性藥物性肝損傷住院病例調研分析[J].中華消化雜志,2007,27(7):439-442.
[6]Jang JS,Seo EG,Han C,et al.Four cases of toxic liver injury associated with Dictamnus dasycarpus[J].Korean J Hepatol,2008,14(2):206-212.
[7]王曉今,陳成偉,傅青春,等.痔血膠囊單藥致群發性肝損傷——附30例分析[J].肝臟,2009,14(4):287-290.
[8]郭英君,李京濤,常占杰.92例中藥致藥物性肝損傷臨床分析[J].實用肝臟病雜志,2009,12(6):453-454.
[9]陳成偉.藥物性肝損害診斷標準的演變和評價[J].中國臨床醫生,2011,39(1):68-71.
[10]中華醫學會消化病學分會肝膽疾病協作組.急性藥物性肝損傷診治建議草案[J].中華消化雜志,2007,27(11):765-767.
[11]中華醫學會肝病學分會藥物性肝病學組.藥物性肝損傷診治指南[J].中華肝臟病雜志,2015,23(11):810-820.
[12]廖樹蘭,梁列新.藥物性肝損傷98例臨床分析[J].中國臨床新醫學,2016,9(1):39-41.
[13]付向東,付水吉,張文.藥物性肝炎例臨床分析[J].河南職工醫學院學報,2001,13(4):330-331.
[14]孫永強.原發性膽汁性肝硬化的機制研究及愈肝方聯合熊去氧膽酸的療效評價[D].西安:第四軍醫大學,2014:58-68.
[15]周少來.CXCL5促進中性粒細胞浸潤及其在肝癌微環境中的作用和機制研究[D].上海:復旦大學,2014:5-95.
[16]張艷,田豐,王志毅.何首烏致藥物性肝損傷的臨床特點分析[J].檢驗醫學與臨床,2012,9(18):2328-2330.
[17]張艷,陳爽,盧磊.何首烏致藥物性肝損傷36例臨床分析[J].海南醫學,2013,24(2):235-237.
[18]Gaby D,Rolf T.RUCAM in drug and herb induced liver injury:the updat[J].Int J Mol Sci,2016,17(1):14.
[19]Tawfik K,Ayman AR,Liron Y,et al.Drug induced liver injury:review with a focus on genetic factors,tissue diagnosis,and treatment options[J].J Clin Transl Hepatol,2015,3(2):99-108.
[20]Foureau DM,Walling TL,Maddukuri V,et al.Comparative analysis of portal hepatic infiltrating leucocytes in acute drug-induced liver injury,idiopathic autoimmune and viral hepatitis[J].Clin Exp Immunol,2015,180(1):40-51.
(收稿日期:2017-07-20 本文編輯:孟慶卿)endprint

