剖宮產瘢痕部位妊娠35例臨床分析
黃美春
(廣西巴馬縣人民醫院,廣西 河池 547500)
剖宮產瘢痕部位妊娠35例臨床分析
黃美春
(廣西巴馬縣人民醫院,廣西 河池 547500)
目的 探討剖宮產瘢痕部位妊娠患者的臨床表現,診斷、治療及預防措施。方法 選取2013年2月~2017年1月我院婦產科收治的剖宮產瘢痕部位妊娠患者35例為研究對象,按照隨機將其分成觀察組(n=18)和對照組(n=17),對照組給予轉開腹行病灶楔形切除及子宮修補術,觀察組給予腹腔鏡行妊娠病灶切除術及子宮修補術。比較兩組患者的手術效果。結果 觀察組患者在住院時間、出血量、月經恢復時間以及手術時間等指標上,相比較對照組而言,均明顯更為優異,差異有統計學意義(P<0.05)。結論 針對于剖宮產瘢痕部位妊娠患者,將腹腔鏡行妊娠病灶切除術及子宮修補術應用于其臨床治療中,可有效的縮短患者住院時間和手術時間,同時在因此,可于臨床實踐中進一步推廣使用。
剖宮產;腹腔鏡;瘢痕
隨著近年來醫學發展水平的不斷提高,剖宮產的安全性得到了有效的保證,剖宮產率呈現出逐年升高的趨勢。同時,由于受社會、環境登因素影響,疤痕體質產婦的數量也在不斷增加。疤痕體質的產婦在進行二次妊娠的過程中,極易出現粘連、子宮破裂等并發癥,嚴重的影響著患者的生命健康[1]。目前,針對剖宮產瘢痕妊娠這一現象,醫學界尚無統一的治療方法,本文特針對剖宮產瘢痕部位妊娠患者的臨床表現,診斷、治療及預防措施進行臨床分析。
1 資料與方法
1.1 一般資料
選取2013年2月~2017年1月我院婦產科收治的剖宮產瘢痕部位妊娠患者35例為研究對象,隨機將其分成觀察組(n=18)和對照組(n=17)。對照組平均年齡(29.48±1.05)歲,平均孕周(38.5±1.1)周,距離上次行剖宮產手術平均(4.58±1.05)年。觀察組平均年齡(29.47±1.08)歲,平均孕周(38.7±0.9)周,距離上次行剖宮產手術平均(4.52±1.01)年。兩組患者一般資料對比,差異無統計學意義(P>0.05)。
1.2 方法
對照組給予轉開腹行病灶楔形切除及子宮修補術。觀察組給予宮腔鏡行妊娠病灶切除術及子宮修補術。具體操作如下:取患者截石位,取12~14 mmHg壓力的二氧化碳形成氣腹。使患者保持傾斜15°的姿勢,然后將5 mm的rocar套管2個,分別置于患者的兩側腹部位置。先探查患者的子宮峽部,以便確定異位妊娠的具體位置,將稀釋過的垂體后葉素45 mL向患者的剖宮產瘢痕組織周邊注射,以防止患者出現剝離術后大出血現象。將患者的子宮與膀胱切開,針對于暴露在外的子宮瘢痕妊娠囊進行手術。使用單極電凝刀將患者的妊娠囊切開,針對滋養層的組織進行分離,為了防止手術過程中出現殘留現象,應該在患者的子宮切口位置對滋養組織做切除[2]。
1.3 觀察指標
觀察兩組患者在住院時間、出血量、月經恢復時間以及手術時間等指標對比情況。
1.4 統計學處理
采用SPSS 21.0統計學軟件對數據進行分析處理,計量資料以“x ±s”表示,采用t檢驗,以P<0.05為差異有統計學意義。
2 結 果
觀察組患者在住院時間、出血量、月經恢復時間以及手術時間等指標上,相比較對照組而言,均明顯更為優異,差異有統計學意義(P<0.05)。見表1。
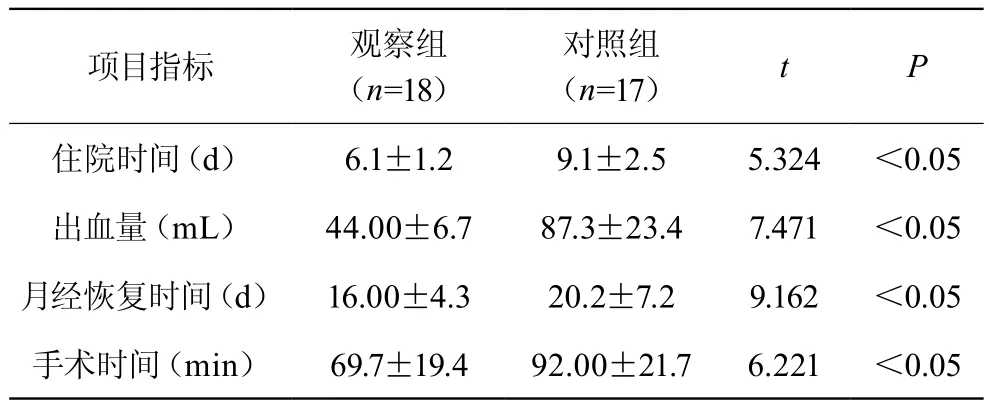
表1 對比兩組患者住院時間、出血量、月經恢復時間以及手術時間等指標
3 討 論
近年來,隨著醫學發展步伐的不斷加速,剖宮產手術的安全性也在穩步提升,因此,越來越多的人為了降低分娩所產生的疼痛感,選擇了剖宮產的手術方式,瘢痕妊娠作為剖宮產產婦再次妊娠時所常見的并發癥之一,其發生率也呈現出了逐年上升的趨勢,該病的主要發病人群多集中在育齡期的剖宮產手術史產婦,主要的發病位置為子宮下段前臂胚囊,其次則為剖宮產瘢痕處[3]。
當前,大量的醫學研究人員,均對剖宮產瘢痕妊娠的發病機制展開了深入的研究,其中歸納起來,最常見的一種觀點即為手術的導致患者內膜發生損傷,進而導致瘢痕妊娠的出現和發生。患者子宮切口的愈合,受諸多因素共同作用、共同影響。例如:炎癥因素將會直接導致患者術后子宮切口愈合不良,進而導致瘢痕的出現,而當產婦二次妊娠時,受精卵很有可能在患者的瘢痕處進行種植,其次,由于肉芽纖維是瘢痕組織的主要組成部分,滋養細胞便可以直接侵入子宮肌層進行種植,嚴重者甚至會導致子宮肌層被穿透現象出現,造成植入性粘連,而宮壁和胚胎一旦被分離,就會誘發大出血[4],嚴重的威脅患者的生命健康安全。在剖宮產瘢痕妊娠的并發癥構成中,子宮破裂和大出血是最為嚴重的兩種,在臨床治療的過程中,一旦出現上述癥狀和現象,必須即刻對患者進行手術治療。因此,選擇適合的、科學的以及安全有效的手術方式便顯得尤為急迫和重要。
現階段,醫療發展水平的不斷進步,為剖宮產瘢痕妊娠產婦提供了多種可供選擇的手術方式,而腹腔鏡便是其中之一。該手術方式相比較其他的手術方式而言,具有安全可靠性特點,因此,開始被越來越多的應用于婦產科產婦的手術治療中。在此次實驗研究中,通過實驗研究所得數據結果可知,觀察組患者在住院時間、出血量、月經恢復時間以及手術時間等指標上,相比較對照組而言,均明顯更為優異,組間對比差異顯著(P<0.05)。由此可見,經腹腔鏡行妊娠病灶切除術及子宮修補術在剖宮產瘢痕妊娠的治療中,可取得較好的效果。于腹腔鏡引導下進行手術,可對患者腹腔內部的情況和環境進行直觀的觀察,同時,具有術中出血量少、創傷小、患者流血量少以及術后恢復時間短的優勢。但是,值得注意的是,由于患者的種植位置千差萬別,因此,在治療方式的選擇上也應該有針對性的挑選。據可靠醫學研究結果顯示,患者的妊娠囊若生長于宮腔內部,且方向為子宮腔時,則在手術方式上,應該以宮腔鏡為主,而只有患者的子宮瘢痕處的妊娠物朝著腹腔方向生長時,則選擇腹腔鏡進行治療。將腹腔鏡手術應用于瘢痕組織的治療,不僅可以對妊娠組織進行有效、徹底的清除,同時,在創面的愈合上,也可發揮較好的優勢,這對于患者今后生育能力的保留,也具有較好的作用和意義。有部分學者針對該問題進行研究時指出,將腹腔鏡的手術方式應用于剖宮產瘢痕妊娠產婦的治療中,第一步應該做的就是對患者雙側的子宮動脈進行結扎,進而將大出血事件的發生率降至最低。第二步,在對患者的妊娠包塊進行切除時,應該于患者的局部組織注射垂體加壓素,其發揮的收縮血管作用,同樣達到控制出血目的。
由于剖宮產瘢痕妊娠可導致多種嚴重并發癥的出現,因此,給予早期的診斷和預防是十分必要的。首先,作為產科醫生,應該嚴格控制剖宮產率,對于剖宮產的指征準確掌握,其次在剖宮產切口位置以及縫合位置的選擇上應該進行進一步的研討。而從患者本身預防上而言,患者應該做好避孕措施,對于曾有剖宮產史的孕婦,再次妊娠時,特別是出現陰道出血癥狀者,應該提高警惕,及時早期診斷,爭取做到早發現、早干預、早治療。
綜上所述,針對于剖宮產瘢痕部位妊娠患者而言,將腹腔鏡行妊娠病灶切除術及子宮修補術應用于其臨床治療中,可有效的縮短患者住院時間和手術時間,因此,可于臨床實踐中進一步推廣使用。
[1] 李翠蘭,莫薛唐,廖一名,等.剖宮產瘢痕妊娠63例臨床分析[J].中國臨床醫生雜志,2015(8):72-74.
[2] 羅春明.剖宮產瘢痕部位妊娠21例臨床分析[J].北方藥學,2015(1):194-195.
[3] 高寧淳.剖宮產瘢痕部位妊娠12例臨床分析[J].醫學理論與實踐,2015(8):1076-1077.
[4] 祝 嬌,劉世杰.17例剖宮產瘢痕妊娠的臨床分析[J].臨床醫藥文獻電子雜志,2016,3(55):11043.
Clinical analysis of 35 cases of cesarean scar pregnancy
HUANG Mei-Chun
(Guangxi Bama County People’s Hospital,Guangxi Hechi 547500,China)
Objective To investigate the clinical manifestations, diagnosis, treatment and preventive measures of cesarean scar pregnancy.Methods From February 2013 to cesarean scar from January 2017 in our hospital 35 patients as the research object, according to randomly divided into observation group (n=18) and control group (n=17),the control group was given to laparotomy lesion wedge resection and repair of the uterus, the observation group was given laparoscopic resection of pregnancy operation and repair of uterine surgery. The effect of the two groups were compared.Results Compared with the control group, the patients in the observation group were significantly better than the control group in the time of hospitalization, the amount of bleeding, the time of menstruation recovery and the operation time, the difference was statistically significant (P<0.05).Conclusion For cesarean scar pregnancy patients, the laparoscopic pregnancy lesion resection and uterus repair applied to clinical treatment, can effectively shorten the hospitalization time and operation time of patients, at the same time it can further promote the use in clinical practice.
Cesarean section;Laparoscopy;Scar
R714.3
A
ISSN.2095-8803.2017.14.8.02
本文編輯:劉帥帥

