影響醫學檢驗質量控制的因素探究
聶影
吉林省吉林市中心醫院檢驗科,吉林吉林 132011
影響醫學檢驗質量控制的因素探究
聶影
吉林省吉林市中心醫院檢驗科,吉林吉林 132011
目的 分析控制檢驗質量的影響因素,并總結經驗提出應對措施。方法 選取該院檢驗科2016年1月—2017年1月收治的880例患者作為研究對象,統計檢驗失誤率,分析造成失誤原因及階段分布情況,并針對性地提出應對措施。結果 所選880例患者總共檢驗1 450次,有240例檢驗出現失誤,占總次數27.27%;這些患者出現失誤階段主要分布在準備階段、采集樣本、處理樣本和檢驗設備使用不當,占比分別是20.45%(180/880),3.41%(30/880),2.27%(20/880),1.34%(10/880);檢驗失誤原因占據前 3項的是患者行為不當(占 70.83%)(170/240),選取時機失誤(占 25.00%)(60/240),混淆樣本(占8.33%)(20/240)。結論 從研究結果來看,影響醫學檢驗的質量控制因素較多,相關部門要加強控制各個檢驗階段的力度,提高檢驗部門的總體水平。
檢驗質量;應對措施;失誤原因
對于疾病的診斷、治療效果的觀察和不良反應的監測,均需要結合臨床醫學檢驗,即醫學檢驗是醫療活動的基礎,因此醫學檢驗治療會對醫療活動的效果產生影響[1]。近年來隨著人們健康意識和醫療意識的提升,人們對醫學檢驗質量的要求也相應提高,尤其是檢驗質量關系著人們的健康需求[2]。為了有效保證醫學檢驗質量,醫院應當注重控制檢驗質量的影響因素,正是由于臨床醫學檢驗在現代醫療中占據較高的地位,其主要是結合相關儀器和設備及檢測手段,對患者的血液、體液等進行標本分析,然后由醫師結合檢驗結果對患者的病情進行分析,并確定治療方案,即臨床醫學檢驗是影響治療效果的重要因素,因此必須加強對檢驗質量的控制[3]。當前影響醫學檢驗質量的因素主要分為2種,分別為實驗室管理問題和檢驗患者自身問題。該次研究于2016年1月—2017年1月期間收治對臨床醫學檢驗質量控制的影響因素探討及應對措施進行了探討,并總結經驗提出應對措施,現報道如下。
1 資料與方法
1.1 一般資料
該次研究共選擇880例該院檢驗科收治的患者作為研究對象。880例患者中包含男性患者504例,女性患者376例,最低年齡4歲,最高年齡為65歲,平均年齡為(35.96±8.52)歲。880例患者共檢驗1 450次,包含血分析檢驗588次,生化檢驗465次,尿沉渣檢驗311次,便分析檢驗86次。
1.2 檢驗方法
醫護人員需要依據檢驗內容囑托患者控制飲食,如在進行常規血分析檢驗和生化檢驗前,患者需要提前一周禁煙禁酒、禁食高脂高糖食物,一般可以在抽血前兩天進食流質食物,但需要依據檢查項目進行判斷。抽血檢驗前6 h需要避免劇烈運動,以穩定的情緒進行抽血。此外醫護人員需要向患者進行檢驗方法、作用及目的的講解,并詢問患者是否服用可能導致檢驗樣本發生變化的藥物。在進行樣本采集時,醫護人員必須嚴格依據相關標準及器械操作規范開展工作,選擇適宜的采集時間、快速有效地獲得檢測樣本,對于分泌物樣本可以采用棉球擦拭獲取。部分患者可能在輸液治療期間需要進行樣本的采集,此時醫護人員應當避免在輸液肢上進行樣本采集,需選擇另外的肢體進行采集。同時需要注意在進行外周靜脈血采集時,需要囑托患者取端坐位或平臥位。采集標本完成后,醫護人員需要及時將標準進行分析和保管,且需要依據標本保管規范、處理規范等進行處理,并謹遵需要避免或對環境的要求,尤其注意對溫度的要求,做好保護措施。在進行樣本檢驗時,如鏡檢、血球分析、尿分析、全自動生化分析等,均需要嚴格依據相關操作規范進行分析,同時做好數據記錄和統計。
1.3 觀察指標
統計檢驗失誤率,分析造成失誤原因及階段分布情況。檢驗結果判斷標準[4]:若檢驗結果異常,則需要進行第2次檢驗,如證明前次測定有誤,則需要記錄前次檢驗失誤;若檢驗過程中發生樣本遺失、損毀、污染等,記錄檢驗失誤;其他導致檢驗重測或證明前次測定有誤,記錄前次檢驗失誤。失誤階段分布包含準備階段、采集樣本、處理樣本和檢驗設備等,其中準備階段包含患者行為不當、藥物影響;采集樣本階段包含患者情緒不穩定、采集部位失誤、留取器皿不合格;樣本處理階段,包含樣本遺失、樣本污損、樣本混淆;檢驗設備階段包含設備故障、數據處理不當、標記失誤等。
1.4 統計方法
研究數據采用SPSS 18.0統計學軟件進行處理分析,計量資料以均數±標準差表示,采用t檢驗,計數資料以百分數(%)表示,采用 χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 8.0 例患者1.450 次檢驗失誤率及失誤原因分析
總共檢驗1 450次,有240例檢驗出現失誤,占總次數27.27%;這些患者出現失誤階段主要分布在準備階段、采集樣本、處理樣本和檢驗設備使用不當,占比例分別是 20.45%(180/880),3.41%(30/880),2.27%(20/880),1.34%(10/880);檢驗失誤原因占前3項的是患者行為不當(占 70.83%)(170/240),選取部位或時機失誤(占8.33%)(20/240),混淆樣本(占 6.25%)(15/240)。 見表 1。
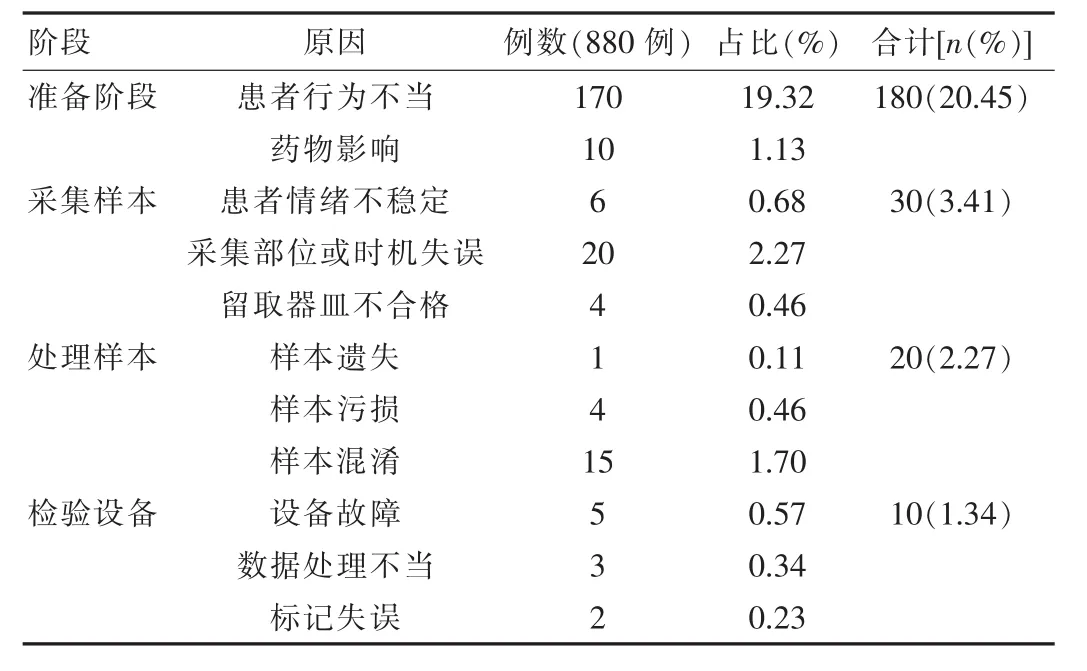
表1 880例患者檢驗失誤情況及失誤原因分析
3 討論
結果顯示總共檢驗1 450次,有240例檢驗出現失誤,占總次數27.27%;這些患者出現失誤階段主要分布在準備階段、采集樣本、處理樣本和檢驗設備使用不當,占比例分別是 20.45%(180/880),3.41%(30/880),2.27%(20/880),1.34%(10/880);檢驗失誤原因占據前3項的是患者行為不當(占 70.83%)(170/240),選取部位或時機失誤(占8.33%)(20/240),混淆樣本(占 6.25%)(15/240),表明患者自身不配合問題占據較大的比例,而實驗室管理不足也是導致發生檢驗質量問題的重要因素,因此必須加強防范。
為了降低醫學檢驗失誤率,首先需要重視臨床醫學檢驗質量控制系統標準化的建立,并依據規范進行質量的控制,確保能夠及時發現和解決問題[5-6]。此外實驗室還需要加強與其他科室的溝通和交流,了解各科室的需求。由于檢驗實驗室的工作在醫療活動中占據重要的地位,因此檢驗人員的工作水平也是影響醫療活動成果的重要因素,即醫院需要重視加強對檢驗人員的業務能力培訓,確保檢驗人員技術水平滿足檢驗標準,同時檢驗人員也需要積極加強與其他科室醫師的交流,獲得更加豐富的知識,確保在檢驗工作中,通過科學正確的檢驗方式,獲取科學合理的檢驗結果,繼而為患者病癥的診斷和治療提供重要依據[7]。為了提高檢驗質量,醫護人員需要做好與患者的溝通和交流,與患者建立良好的醫患關系。醫院需要不斷改進醫學檢驗標準,通過獎罰措施,誘導檢驗人員積極找出臨床檢驗中存在的問題,及時進行處理,確保不斷降低檢驗流程中的漏洞。針對儀器問題,醫院應當在資金允許的情況下,及時引進最新的檢驗設備,同時定期和不定期對設備進行維護,避免因為設備老化或故障,造成檢驗失誤。
綜上所述,醫學檢驗質量控制的影響因素較多,如患者行為不當、選取部位或時機失誤、混淆樣本等,而通過建立標準的規范制度,加強對檢驗人員的培訓,落實獎罰措施等,利于降低檢驗失誤率。
[1]羅彩燕.臨床醫學檢驗質量控制的影響因素探討及應對措施[J].當代醫學,2016,22(30):94.
[2]黃紅艷.臨床檢驗分析前各因素對質量控制的影響[J].中國繼續醫學教育,2015,7(22):27-28.
[3]劉艷.臨床醫學檢驗中質量控制提高因素及相應對策探析[J].中國衛生產業,2017,14(2):19-20.
[4]馮浩,甘智芬,羅錚.探討臨床化學檢驗分析前質量控制的影響因素及對策[J].包頭醫學,2015,39(4):194-195.
[5]王穎.影響臨床免疫檢驗質量的因素分析與對策探究[J].醫藥前沿,2016,6(10):184-185.
[6]耿東方.探討臨床化學檢驗分析前質量控制的影響因素及對策[J].中外女性健康研究,2015,39(18):230.
[7]魏秀萍.探討臨床免疫檢驗影響因素及對策分析[J].世界最新醫學信息文摘:連續型電子期刊,2016,16(35):121-122.
R446.11
A
1672-5654(2017)07(c)-0044-02
10.16659/j.cnki.1672-5654.2017.21.044
2017-04-22)
聶影(1980-),女,吉林吉林人,碩士,主管檢驗技師,研究方向:原發性肝癌早期檢測。

