個(gè)性化飲水計(jì)劃對(duì)減輕PCI術(shù)后對(duì)比劑相關(guān)性腎損傷的臨床觀察
孫樹(shù)英 何曉蘭 吳建飛
[摘要]目的探討應(yīng)用個(gè)性化飲水計(jì)劃實(shí)施強(qiáng)化飲水治療對(duì)減輕經(jīng)皮冠狀動(dòng)脈介入(PCI)治療術(shù)后對(duì)比劑相關(guān)性腎損傷的臨床效果。方法選擇我院心內(nèi)科收治的冠心病患者62例為研究對(duì)象,根據(jù)隨機(jī)數(shù)字表法隨機(jī)分為觀察組(n=32)與對(duì)照組(n:30),對(duì)照組PCI術(shù)后常規(guī)飲水,觀察組按照制定的個(gè)性化飲水計(jì)劃,實(shí)施短期強(qiáng)化飲水干預(yù)(術(shù)后前3h內(nèi)飲水量在1500m1),比較兩組患者飲水量及術(shù)后1d時(shí)尿微量白蛋白(UMALB)及估測(cè)腎小球?yàn)V過(guò)率(eGFR)水平。結(jié)果觀察組術(shù)后3h飲水量明顯高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);術(shù)后觀察組患者UMALB及eGFR明顯低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。結(jié)論應(yīng)用個(gè)性化飲水計(jì)劃實(shí)施強(qiáng)化飲水治療可以有效減輕PCI術(shù)后對(duì)比劑相關(guān)性腎損傷。
[關(guān)鍵詞]經(jīng)皮冠狀動(dòng)脈介入術(shù);對(duì)比劑相關(guān)性腎損傷;個(gè)性化飲水
中圖分類號(hào):R814 文獻(xiàn)標(biāo)識(shí)碼:B 文章編號(hào):1009-816x(2017)03-0235-03
doi:10.3969/j.issn.1009-816x.2017.03.28
對(duì)比劑相關(guān)性腎損傷(contrast induced nephropathy,CIN堤經(jīng)皮冠狀動(dòng)脈介入(PCI)At后的常見(jiàn)并發(fā)癥之一,是引起醫(yī)源性急性腎損傷的第三位原因,嚴(yán)重者可引起腎功能衰竭。隨著PCI治療的不斷普及和推廣,越來(lái)越多的患者使用了對(duì)比劑,CIN的發(fā)病率也隨著上升。因此,積極防治CIN是PCI圍手術(shù)期的重要內(nèi)容。水化治療是臨床上公認(rèn)的預(yù)防CIN的有效方法,經(jīng)口水化(即飲水貽療與靜脈補(bǔ)液比較具有簡(jiǎn)便、有效、經(jīng)濟(jì)和不良反應(yīng)少等優(yōu)點(diǎn)。但是不同患者飲水習(xí)慣及適應(yīng)能力存在明顯差異,導(dǎo)致部分患者出現(xiàn)不飲水或飲水量少等問(wèn)題;也有患者在短時(shí)間內(nèi)大量飲水,造成胃部漲滿、嘔吐等現(xiàn)象發(fā)生,嚴(yán)重者誘發(fā)心力衰竭。針對(duì)目前臨床上術(shù)后經(jīng)口水化治療缺乏統(tǒng)一標(biāo)準(zhǔn)、具有較大的隨意性,本研究對(duì)觀察組患者的短期飲水的量及時(shí)間方法作了強(qiáng)化管理,并對(duì)PCI術(shù)后CIN的情況進(jìn)行了觀察,現(xiàn)報(bào)道如下。
1資料與方法
1.1一般資料:選擇2015年1月至2016年10月期間我院心內(nèi)科收治的冠心病患者62例,其中男37例,女25例,年齡45~75歲,平均(62.8±12.1)歲。納入標(biāo)準(zhǔn):(1)冠心病根據(jù)檢查結(jié)果進(jìn)行確診即≥1支冠狀動(dòng)脈或主要分支血管狹窄≥50%,均接受PCI診治;(2)對(duì)比劑均為低滲非離子對(duì)比劑碘海醇(歐乃派克);(3)同意納入本研究并簽署知情同意書。排除標(biāo)準(zhǔn):(1)存在慢性基礎(chǔ)腎臟病的患者;(2)合并血液系統(tǒng)疾病、肝腎功能不全、惡性腫瘤患者;(3)對(duì)含碘對(duì)比劑過(guò)敏者;(4)嚴(yán)重心力衰竭患者;(5)術(shù)后無(wú)法遵醫(yī)囑進(jìn)行飲水者。本研究經(jīng)醫(yī)院倫理委員會(huì)批準(zhǔn),根據(jù)隨機(jī)數(shù)字表法分為觀察組(n=32)與對(duì)照組(n=30),兩組患者臨床資料比較差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),見(jiàn)表1。
1.2方法:兩組患者均完成術(shù)前常規(guī)檢查,如血尿常規(guī)、肝腎功能、凝血功能、心電圖等,排除手術(shù)禁忌證后行PCI術(shù)。術(shù)前進(jìn)行健康宣教,講解術(shù)后飲水的重要性,準(zhǔn)備好有刻度的飲水杯、吸管和記錄單。對(duì)照組術(shù)后由責(zé)任護(hù)士督促患者在無(wú)明顯不適的前提下盡可能多的喝水,24h內(nèi)飲水量≥2000ml。觀察組則予短期強(qiáng)化飲水干預(yù),具體方法:(1)術(shù)前:按照術(shù)中對(duì)比劑用量決定術(shù)后3h內(nèi)每小時(shí)飲水量要求在500ml的原則,責(zé)任護(hù)士與患者及陪護(hù)根據(jù)患者胃腸道耐受情況,共同制定術(shù)后3小時(shí)內(nèi)的個(gè)性化(少量多次)飲水計(jì)劃,確定每次的飲水量(每次飲水后以不引起胃部不適為前提)和每次飲水相隔時(shí)間。(2)為患者準(zhǔn)備好冷開(kāi)水,置于床旁桌上備用。(3)根據(jù)個(gè)性化飲水計(jì)劃每次的飲水量,為患者準(zhǔn)備好溫度適宜的開(kāi)水讓手術(shù)完畢后回病房隨即喝下并記錄。(4)術(shù)后3h內(nèi)由責(zé)任護(hù)士按每次飲水量與飲水相隔時(shí)間協(xié)助患者飲水并記錄,確保術(shù)后前3小時(shí)內(nèi)飲水總量達(dá)到1500ml。(5)按24h內(nèi)總量≥2000ml飲水量原則,將剩余的量在24小時(shí)內(nèi)進(jìn)行正常飲完并記錄量。同時(shí)應(yīng)對(duì)患者進(jìn)行密切觀察,一旦出現(xiàn)不能耐受情況則停止飲水,并遵醫(yī)囑進(jìn)行處理,剔除本研究。
1.3觀察指標(biāo):(1)記錄兩組患者不同時(shí)間點(diǎn)的飲水量,由責(zé)任護(hù)士負(fù)責(zé)按相應(yīng)時(shí)間觀察并準(zhǔn)確記錄飲水量;(2)比較兩組患者術(shù)前及術(shù)后1d抽血檢測(cè)的血肌酐及尿微量白蛋白(UMALB)水平,其中血肌酐采用自動(dòng)生化分析儀進(jìn)行檢測(cè),UMALB則采用散射免疫比濁法測(cè)定。并根據(jù)改良版中國(guó)MDRD公式計(jì)算估測(cè)腎小球?yàn)V過(guò)率(eGFR)。
1.4統(tǒng)計(jì)學(xué)處理:使用SPSS 19.0版統(tǒng)計(jì)學(xué)軟件,計(jì)量資料采用(x±s)的表達(dá),采用t檢驗(yàn)進(jìn)行比較;計(jì)數(shù)資料采用百分?jǐn)?shù)表示,率的比較采用x2檢驗(yàn),P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2結(jié)果
2.1兩組患者術(shù)后不同時(shí)間飲水量的比較:觀察組術(shù)后3h飲水量明顯高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);兩組患者術(shù)后24h總?cè)肆勘容^差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),見(jiàn)表2。
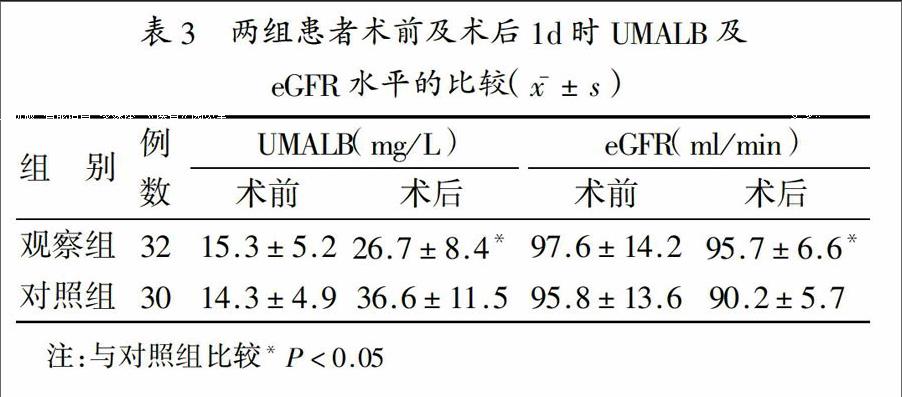
2.2兩組患者術(shù)前及術(shù)后1d時(shí)UMALB及eGFR水平的比較:兩組患者術(shù)前UMALB及eGFR水平比較差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05);但是術(shù)后觀察組患者UMALB及eGFR明顯低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見(jiàn)表3。
3討論
3.1術(shù)后短期強(qiáng)化飲水治療是預(yù)防CIN的重要手段:CIN是指靜脈注射對(duì)比劑后發(fā)生的并以其他原因無(wú)法解釋的急性腎功能減退。隨著PCI技術(shù)在冠心病治療中的廣泛開(kāi)展,由對(duì)比劑引起腎損傷的發(fā)病率也不斷增多,并且已經(jīng)成為導(dǎo)致院內(nèi)急性腎損傷的常見(jiàn)原因之一。目前臨床上尚無(wú)特效的治療方法,預(yù)防的手段較多如應(yīng)用他汀類藥物、鈣離子通道阻滯劑、N-乙酰半胱氨酸、腺苷受體抑制劑等,但是目前有確切作用的預(yù)防方法只有水化治療。有研究指出造影后應(yīng)用水化治療可擴(kuò)張腎臟血管,進(jìn)而增加尿量,避免腎小管內(nèi)結(jié)晶形成,有效減少對(duì)比劑相關(guān)腎損傷的發(fā)生。靜脈補(bǔ)液雖然是最經(jīng)典的水化方法,但經(jīng)口水化即飲水更加方便,趙景宏等指出經(jīng)口水化(自由飲水)似乎比靜脈應(yīng)用水化劑效果更好。PCI術(shù)中常用的碘海醇對(duì)比劑注射后約1h左右在尿中的濃度出現(xiàn)高峰,而在3h內(nèi)可大部分被排出體外,PCI術(shù)后3h內(nèi)的飲水量及尿量最為重要等循證理論。因此,本文對(duì)觀察組患者予短期強(qiáng)化飲水干預(yù),其主要內(nèi)容為保證前3h內(nèi)每個(gè)小時(shí)的飲水量在400~500ml,并由責(zé)任護(hù)士對(duì)患者的飲水量及飲后各種反應(yīng)進(jìn)行監(jiān)督,確保強(qiáng)化飲水的實(shí)施。
3.2個(gè)性化飲水計(jì)劃有助于術(shù)后短期強(qiáng)化飲水治療:目前對(duì)于PCI術(shù)后的飲水方法尚無(wú)統(tǒng)一標(biāo)準(zhǔn),對(duì)于單位時(shí)間內(nèi)的飲水量也缺乏相關(guān)研究。不同患者飲水習(xí)慣存在明顯差異,導(dǎo)致部分患者出現(xiàn)不飲水或飲水量少等問(wèn)題;也有患者在短時(shí)間內(nèi)大量飲水,造成胃部漲滿、嘔吐等現(xiàn)象發(fā)生。故而臨床上有患者根據(jù)自己的飲水習(xí)慣進(jìn)行飲水,達(dá)不到預(yù)防腎損傷的效果;而有些患者飲水過(guò)多過(guò)快則可能會(huì)有誘發(fā)心力衰竭的風(fēng)險(xiǎn)。個(gè)性化飲水計(jì)劃則可以根據(jù)患者胃容量耐受能力進(jìn)行飲水干預(yù)。本研究根據(jù)多數(shù)人每次飲水量為200~250ml的習(xí)慣,按計(jì)劃在3小時(shí)內(nèi)分次飲完預(yù)計(jì)的水量,患者均樂(lè)意接受并無(wú)感覺(jué)胃部不適。與常規(guī)飲水的對(duì)照組患者進(jìn)行比較,發(fā)現(xiàn)觀察組術(shù)后3h飲水量明顯高于對(duì)照組。UMALB是反映腎小球早期損傷敏感指標(biāo),而eGFR則反映腎功能的變化。本文比較了術(shù)后1d時(shí)兩組患者UMAIB及eGFR水平,發(fā)現(xiàn)觀察組患者UNALB及eGFR明顯低于對(duì)照組,說(shuō)明個(gè)性化飲水對(duì)預(yù)防、減輕CIN的效果明顯優(yōu)于常規(guī)飲水。