宮頸液基細胞學檢查8 230例宮頸上皮內瘤變的臨床分析
張昌盛, 朱 敏, 朱如月
(江蘇省昆山市第四人民醫院 病理科, 江蘇 蘇州, 215300)
?
宮頸液基細胞學檢查8 230例宮頸上皮內瘤變的臨床分析
張昌盛, 朱 敏, 朱如月
(江蘇省昆山市第四人民醫院 病理科, 江蘇 蘇州, 215300)
液基薄層細胞學檢查; 宮頸上皮內瘤變; 陰道鏡檢查
近年來,宮頸癌發病率在女性惡性腫瘤中僅次于乳腺癌,居第2位,嚴重威脅著婦女的生命健康。盡管現代醫療技術水平有了長足的發展,但中晚期宮頸癌治愈效果仍不理想,其中影響預后的重要原因是臨床分期較晚[1]。有研究[2]顯示,若能在病變早期進行篩查,就可以阻止宮頸癌的發生、發展。對宮頸癌的篩查方法包括宮頸刮片細胞學檢查和宮頸液基細胞學檢查,其中宮頸刮片因獲取細胞數目不全面、制片粗劣、涂片質量差等原因,導致假陰性率升高,文獻[3]報道高達50%~90%。本研究探討液基薄層細胞檢查術(TCT)在宮頸上皮內瘤變篩查中的應用價值,現報告如下。
1 資料與方法
1.1 一般資料
選取2014年3月—2016年9月在本院病理科檢查的患者和體檢人員8 230例,其中門診患者5 127例,體檢2 275例,“兩癌”篩查828例。TCT檢查異常者336例,對愿意在本院進一步檢查的298患者行陰道鏡檢查,并取活檢送病理檢查。
1.2 方法
1.2.1 TCT采用TBS診斷系統:可將宮頸細胞分為以下幾個級別: ① 正常; 萎縮性或是炎癥性的細胞發生變化; ② 不典型鱗狀上皮細胞(ASC): 根據其意義是否明確分為兩大類,一類是不能明確意義的,簡稱ASC-US, 另一類是不能除外高度病變,簡稱ASC-H; ③ 低度鱗狀上皮內病變(LSIL); ④ 高度鱗狀上皮內病變(HSIL); ⑤ 鱗狀細胞癌(SCC); ⑥ 不典型腺細胞(AGC-US)。細胞學陽性結果: ASC-US及以上病變。
1.2.2 陰道鏡下活檢:對細胞學陽性診斷均行陰道鏡檢查,先做宮頸醋酸發白試驗,在陰道鏡下觀察,并在陽性區域取多點(3、6、9、12點處及病變部位)活檢。
1.2.3 組織病理學診斷:陰道鏡下活檢組織的病理診斷分為: ① 正常或炎性; ② 宮頸上皮內瘤樣病變: CIN I; ③ CINⅡ級(CINⅡ); ④ CIN Ⅲ級(CIN Ⅲ), 包括重度不典型增生和原位癌; ⑤ 早期浸潤癌和浸潤癌。
1.3 分析方法
金標準:組織病理學診斷,以病理學結果為參照,將所有患者的陰道鏡與TCT檢查結果分別與之對比。TBS分類系統顯示: LSIL等同于CIN I; HSIL等同于CINⅡ級和CIN Ⅲ級及原位癌; SCC: 早期浸潤癌和浸潤癌。
2 結 果
2.1 細胞學檢查結果
在8 230例檢查結果中,不合格標本28例,滿意率為99.66%, 對不合格標本重新取檢均為合格。8 230例TCT檢查中異常的336例,陽性率4.08%。其中ASC-US和AGC-US 146例(1.77%), ASC-H 26例(0.32%), LSIL 130例(1.58%), HSIL 32例(0.39%), SCC 2例(0.02%)。
2.2 組織學檢查結果
336例TCT陽性者中, 293例在本院進行了陰道鏡下活檢,其病理符合率為ASC-US 51.22%, ASC-H為76.19%, LSIL為65.55%, HSIL為80.77%, SCC為50%, AGC-US為0%。見表1。
3 討 論
子宮頸癌是最常見的婦科惡性腫瘤。原位癌高發年齡為30~35歲,浸潤癌為50~55歲[4]。宮頸癌的發展是一個長期的過程,若能在病變早期進行篩查,就可以阻止宮頸癌的發生、發展。宮頸癌篩查就成為重要環節,在無自覺癥狀時期,發現癌前病變,在非癌時期及時進行診斷、治療,從而阻止癌變的發生,做到“可預防、早發現、早治療”[5-6]。因此,宮頸癌前病變的早期篩查診斷和合理干預是防治宮頸癌的重要環節,有效的篩查可降低宮頸癌的發生[7-9]。
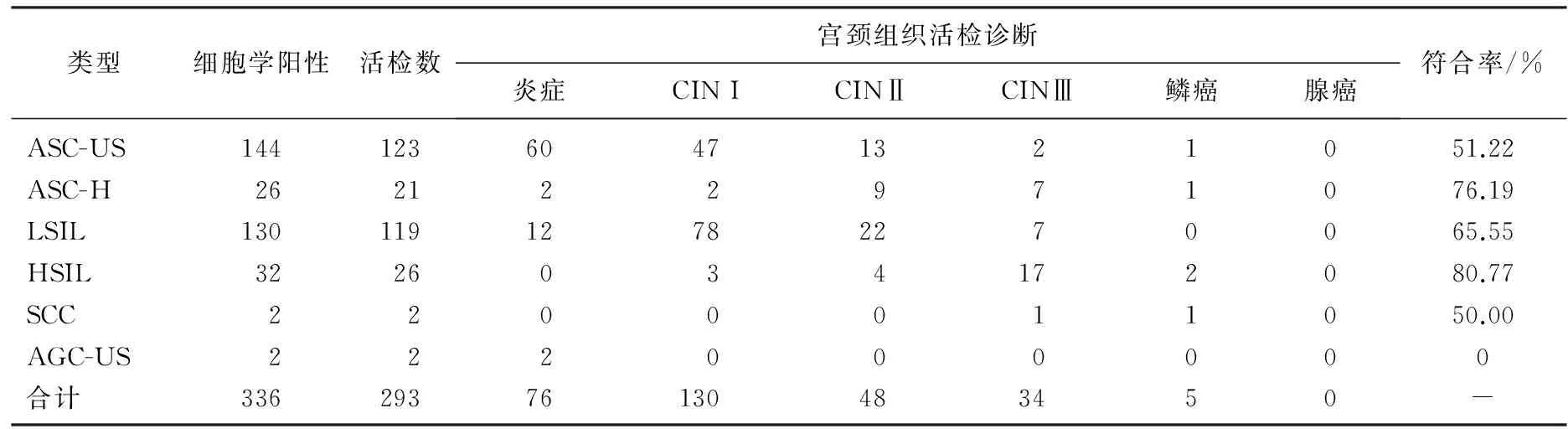
表1 液基細胞學診斷與陰道鏡宮頸活檢病理診斷比較
TCT技術及TBS診斷標準明顯提高了細胞學制片質量和診斷準確性,提高了人群宮頸病變的陽性檢出率[10-14]。TCT結合陰道鏡檢查是發現宮頸早期病變的重要手段。本研究采用了廣州安必平液基細胞沉降式自動制片染色系統及TBS分類法,對2014年3月—2016 年9月在本院病理科檢查的8 230例患者和體檢人員進行了回顧性分析,涂片滿意度高達99.66%, 且能重復取樣。檢出異常細胞336例,異常細胞檢出率為4.08%, 與其他報道相近。陽性涂片與活檢符合率分別為ASC-US為51.22%, ASC-H為76.19%, LSIL為65.55%, HSIL為80.77%, SCC為50%, AGC-US為0%。結果表明,病變程度越高,細胞學診斷與組織學診斷具有較好的一致性,同相關文獻[15-19]報道基本一致。
ASC-US活檢結果跨度較大,假陽性高達48.78%, 而且陽性結果中更是出現了高級別病變和癌。假陽性中炎癥性改變可能占較大比例。高跨度可能同病變位置深淺、標本采集手法以及病理醫師診斷過程中的個體差異有關。相對ASC-US, TCT檢查對宮頸高度病變有較高診斷價值,為早期宮頸癌和癌前病變提供了更好的科學依據,LSIL則介于二者之間。
[1] Cai H B, Ding X H, Zhou Y F, et al. Risk factors for cervical cancer in China; a case-control study[J]. Eur J Fynaecol Oncol, 2008, 29(1): 72-75.
[2] 郎景和. 迎接子宮頸癌預防的全球挑戰與機遇[J]. 中華婦產科雜志, 2003, 37(3): 129-130.
[3] 曾憲靜, 黃素芬. TCT聯合陰道鏡在宮頸病變中的臨床應用價值[J]. 中國現代醫生, 2015, 53 (9): 38-40, 43.
[4] Solomon D, Nayar R. 子宮頸細胞學Bethesda報告系統定義、標準和注釋 2版[J]. 黃受文, 張長淮, 余小蒙, 譯. 北京: 人民軍醫出版社, 2009: 5.
[5] 時春麗. 液基薄層細胞學與宮頸組織病理學兩種檢查結果對比分析[J]. 醫學信息, 2014, 9(27): 221-222.
[6] 李玉霞, 張燕. 高危型HPV篩查聯合液基細胞學檢測在宮頸癌篩檢中的應用價值[J]. 海南醫學院學報, 2014, 20(2): 223-224.
[7] 盧薇薇. 新柏氏TCT膜式液基超薄細胞學檢測宮頸病變9788例[J]. 中國實用醫藥, 2008, 3(29): 41-42.
[8] 王紅霞, 張文華, 鄒君蘭. 2048例宮頸TCT檢測結合病理結果臨床分析[J]. 中國醫藥指南, 2011, 19(9): 263-264.
[9] 黃星, 楊麗, 郭華, 徐燕. 宮頸薄層液基細胞學檢測聯合高危型人乳頭狀瘤病毒檢測對篩查宮頸鱗狀上皮內瘤變的應用價值分析[J]. 中國性科學, 2015, 8(24): 24-25.
[10] 何秋玲, 劉冬艷. 宮頸刮片細胞與TCT在宮頸病變篩查中的應用對比[J]. 吉林醫學, 2012, 33(21): 4489-4491.
[11] 劉樹范. 淺析巴氏五級分類法與TBS描述性診斷報告方式[J]. 中國實用婦科與產科雜志, 2003, 19(3): 135-137.
[12] 朗景和. 子宮頸癌及其普查[J]. 現代婦產科進展, 1994, 3(3): 275-276.
[13] 鄒倩. 液基超薄細胞檢測結合TBS檢測系統1583例宮頸涂片的臨床分析[J]. 中國婦幼保健, 2006, 21(4): 480-481.
[14] 蘇濤. 液基細胞學技術在宮頸病變篩查中的應用及評價[J]. 國外醫學婦產科分冊, 2004, 31(4): 252-253.
[15] 顧美皎. TBS系統中異常上皮細胞的診斷和處理[J]. 中國實用婦科與產科雜志, 2003, 19(8): 466-468.
[16] 胡美秀. 宮頸液基細胞學正常而病理學高度病變60例臨床分析[J]. 中外女性健康研究, 2015(20): 175-175.
[17] 蒙玉剛, 安搖, 徐文生. HR-HPV及TCT檢查評價宮頸上皮內瘤變宮頸錐切除術后殘留、復發的意義[J]. 廣西醫學, 2013, 35(3): 323-331.
[18] 孫霞. 子宮頸4672例液基細胞學檢查結果臨床分析[J]. 黑龍江醫藥, 2015, 28(2): 374-376.
[19] 陳寶健. 宮頸高度上皮內病變與HPV感染200例臨床病理分析[J]. 中國社區醫師, 2016, 32(27): 126-127.
2016-12-20
江蘇省社會發展項目(BS20056618)
R 711.74
A
1672-2353(2017)13-222-02
10.7619/jcmp.201713080

