加速康復外科理念在腹腔鏡膽囊切除術圍手術期中的臨床應用
李訓海,馮新獻,呂 震,李 炯
(鄭州市第一人民醫院普外科,河南 鄭州 450004)
隨著生活水平的提高及國民膳食結構的重大變化,膽囊結石、膽囊息肉等相關疾病的發病率逐年上升,嚴重威脅國民健康,20世紀80年代,腹腔鏡微創手術風靡世界,我國隨著腹腔鏡技術的日臻成熟與普及以及微創理念的更新和精準醫療的推出使得腹腔鏡膽囊切除術成為了治療膽囊結石及息肉疾病的主流手術方式,并且被越來越多的外科醫生和患者所接受[1]。加速康復外科(Enhanced Recovery After Surgery,ERAS) 也稱為快速康復(Fast-Track Surgery,FTS),最早于20世紀90年代由丹麥的外科醫師Kehtet等提出,是指運用并優化一系列有循證醫學證據的圍手術期處理措施和方法,通過減少手術患者的生理及心理的創傷,減少機體應激反應的發生,從而實現快速康復的最終目標[2]。我國人口眾多、醫療資源匱乏、醫療資金投入不足,能否用ERAS理念指導腹腔鏡外科手術的圍手術期準備,以期待能更好地加速腹腔鏡手術后患者的恢復,從而縮短患者住院時間、減少住院費用,節約醫療資源和醫保基金。我院普外科2014-03—2015-03間收治的腹腔鏡膽囊切除手術的72例患者采用ERAS理念在腹腔鏡膽囊切除術圍手術期的應用中取得了較好的效果,現報告如下。
1 資料與方法
1.1 一般資料
選取我院普外科2014-03—2015-03間收治的需要進行腹腔鏡膽囊切除72例膽囊疾病患者,其中男性患者20例(27.8%),女性患者52例(72.2%),年齡26~72歲,平均年齡43歲。膽囊結石伴急性膽囊炎患者42例(58.4%),膽囊息肉合并急性膽囊炎患者18例(25.0%),無癥狀性膽囊息肉患者6例(8.3%),慢性膽囊炎患者6例(8.3%),將72例患者隨機分為加速康復組(ERAS)和對照組(TC)。ERAS 組和TC組各36例,所有患者均簽署知情同意書及醫患雙方承諾協議書,并提交醫院倫理委員會審議通過,同時上報醫院管理部門登記備案。
1.2 方法
1.2.1 加速康復組:術前由主刀醫生、主管醫生、責任護士、麻醉醫師組成的醫療小組對患者及家屬加強宣教,讓患者及家屬知道自己在整個診療活動中所承擔的責任和義務,充分調動其主觀能動性,麻醉前6 h禁食,麻醉前2 h禁水,術前3 h口服200 mL 10%葡萄糖注射液,不常規留置胃管及尿管。盡量不采用經口插管而是應用喉罩全身麻醉。術中加強對患者保暖(應用加熱毯加溫或溫鹽水進行腹腔沖洗)并實時監測患者體溫及室內溫度,手術切口部位常規用鹽酸利多卡因/羅哌卡因局部浸潤麻醉,術后定時、定量口服非甾體類止痛藥(盡量避免應用新斯的明及阿片類藥物),對于術前評估有嘔吐風險的患者提前使用止吐藥物(托烷司瓊、甲氧氯普胺針、地塞米松針)。術后嚴格限制液體輸入,術后6 h開始飲水并進食少量清流食,6 h后并強制要求患者下床活動并詳細活動方案。
1.2.2 對照組:對照組術前采取常規宣傳教育。常規術前12 h禁食,術前6 h禁水,術前晚常規灌腸1次,麻醉后放置胃管及尿管并術后常規留置1~2 d。采用經口氣管插管全身麻醉的方法。術中不額外增加保暖措施,術后采用哌替啶等阿片類止痛藥按需鎮痛,手術切口部位不常規應用局麻藥物,術后患者出現惡心、嘔吐時給予止吐藥物,術后常規補液,患者肛門排氣后飲水,排便后進流食,術后依據患者意愿進行下床活動。
1.3 觀察指標
患者的初次進食時間、首次肛門排氣時間、術后首次下床活動時間、總住院時間和住院費用以及術后腹脹、惡心、嘔吐等并發癥的發生。
1.4 統計學方法
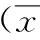
2 結果
加速康復組及對照組患者均順利完成腹腔鏡膽囊切除術,未中轉開腹,所有患者均順利康復出院,均未出現膽瘺、肝損傷、膽管損傷、腸管損傷、術區大出血等嚴重并發癥。加速康復組患者術后初次進食時間、首次肛門排氣時間及下床活動時間均優于對照組,加速康復組患者的總住院時間縮短,住院費用降低與對照組比較差異有統計學意義(P<0.01或P<0.05)。兩組患者術后腹脹、惡心、嘔吐發生率以及手術并發癥的發生率無明顯差別,差異無統計學意義(P>0.05)。見表1。
表1 兩組術后各項指標±s)
3 討論
腹腔鏡手術具有術野開闊、術中探查范圍廣,手術切口小,手術創傷小,患者應激反應小,術后瘢痕增生輕,康復快,花費低等優點,腹腔鏡技術日臻成熟,腹腔鏡膽囊切除已逐漸成為膽囊切除的首選方式,明顯減少了手術本身對機體造成的損傷,與加速康復外科的初衷不謀而合ERAS以循證醫學為理論基礎,優化圍手術期工作流程,充分發揮醫生、護士、麻醉師、患者本人及家屬的團隊協作精神,共同努力,通過減少手術患者的生理及心理的創傷,減少機體應激反應的發生,減輕疼痛、充分發揮患者能動性,從而實現快速康復的目的,從而節約醫療資源,減輕患者經濟負擔,減少理療基金投入,從而實現社會效益和經濟利益的雙豐收,使國家、醫院、患者三方共同受益。
ERAS的核心就是優化流程,減少應激,減少疼痛、快速康復。主要體現在術前充分準備、術中精細操作、術后規范管理,術前細致、深入加強宣教將有利于患者術后康復[3],結合現代科技,利用手機微信、電腦視頻,讓患者和家屬真正參與到治療過程中充分調動患者及家屬的積極性,實現早期下床活動的目的。ERAS主張縮短禁食時間,因為長時間禁食易引發饑餓、低血糖、脫水、低血容量、酸中毒等病理狀態,加重手術的應激反應,導致患者自身抵抗力和修復能力下降。ERAS建議正常飲食至術前1 d晚,術前3 h可以口服200 mL 10%葡萄糖注射液。研究表明,術前口服碳水化合物能夠顯著減輕患者術后的口渴感和饑餓感,并可有效避免患者煩躁[4],根據美國麻醉學會(ASA)1999年重新修訂的指南對術前禁食水時間的推薦,采取術前6 h禁食,2 h禁飲的措施,而無一例因麻醉引起誤吸的情況出現,證明這種措施是安全可行的[5]。盡量采用喉罩麻醉,盡量減少氣管黏膜刺激,減輕術后咳嗽,盡量避免因咳嗽誘發的穿刺孔及腹部疼痛發生。術前用局麻藥物封閉注射切口可以減輕術后疼痛發生,有利于術后早期活動,術中保暖能夠維持機體內環境穩定,減少應激反應發生,術后早期的下床活動或者早期咀嚼口香糖均可促進胃腸道動力的恢復,早期進食能夠維護腸黏膜的屏障作用,有效避免腸道菌群的移位。在術后,按時定量應用非阿片類的止痛藥,可以提高患者圍手術期的舒適度,即可增強患者的活動積極性,又有利于胃腸道動力的恢復,同時避免抑制腸道的蠕動[6]。
通過大量實踐證明,將加速康復外科理念應用于LC圍手術期中,通過減少創傷與應激、減輕疼痛來加快患者的康復進度,患者圍手術期的滿意度和舒適度都得到了顯著提升。縮短了住院時間,降低了住院費用,減輕了患者經濟負擔,并且使得醫療資源得到節約,實現患者獲益、醫院收益、政府滿意。總之應用加速康復外科理念指導腹腔鏡膽囊切除術的圍手術期臨床工作,具有光明的前景和發展意義,值得臨床進一步推廣。
[1] 陳海能,吳喜梅,史梓鋒.腹腔鏡膽囊切除術治療58例老年膽囊結石的療效觀察[J].現代診斷與治療,2014,25(2):418-419.
[2] 江志偉,李寧,黎介壽.加速康復外科的概念及臨床意義[J].中國實用外科雜志,2007,27(2):131-133.
[3] 郭佳華,趙潔,余賀杲,等.快速康復外科理念在腹腔鏡膽囊切除術患者護理中的應用[J].全科護理,2014,12(7):627-628.
[4] 彭金桂.淺析腹腔鏡膽囊切除術結合加速康復外科的患者的護理分析[J].中國繼續醫學教育,2014,3(1):74-75.
[5] BRANDSTRUP B.Fluid therapy for the surgical patient[J].Best Pract Res Clin Anaesthesiol,2006,20(2):265-283.
[6] 尚玉龍,劉汝亭.加速康復外科在腹腔鏡膽囊切除術圍手術期中應用[J].中國保健營養(中旬刊),2012,3(2):408.

