甲狀旁腺切除術對繼發性甲狀旁腺功能亢進的維持性血液透析患者生存質量的影響
姬玲玲

【摘要】 目的:觀察甲狀旁腺切除術(parathyroidectomy,PTX)對伴有繼發性甲狀旁腺功能亢進(secondary hyperparathyroidism,SHPT)的維持性血液透析患者生存質量的影響。方法:選取30例繼發性甲狀旁腺功能亢進的維持性血液透析患者,手術切除甲狀旁腺,采用中文版簡明健康測量量表(medical outcomes study 36-item short-form health survey,SF-36)評估甲狀旁腺切除手術前及術后1年患者生存質量,并檢測手術前及手術后1年血鈣、磷及全段甲狀旁腺(iPTH)水平。結果:術后1年患者血鈣、血磷及iPTH水平較術前明顯下降,SF-36各維度評分與術前比較均有提高(P<0.05)。結論:PTX有助于改善合并SHPT的維持性血液透析患者的生存質量。
【關鍵詞】 繼發性甲狀旁腺功能亢進; 維持性血液透析患者; 甲狀旁腺切除術; 生存質量
【Abstract】 Objective:To observe the effects of parathyroidectomy (PTX) on quality of life in maintenance hemodialysis patients with secondary hyperparathyroidism.Method:PTX was performed for 30 maintenance hemodialysis patients with secondary hyperparathyroidism(SHPT).The medical outcomes study 36-item short-form health survey( SF-36)was used to evaluate quality of life before and one year after PTX.Serum calcium (Ca),phosphorus (P),and intact parathyroid hormone (iPTH) were measured before and one year after PTX.Result:Serum Ca,P and iPTH were significantly lower after PTX for one year than the values before the surgery(P<0.05).SF-36 scores of all dimensions were significantly elevated after PTX for one year than the values before the surgery(P<0.05).Conclusion:PTX effectively improves quality of life in hemodialysis patients with secondary hyperparathyroidism.
【Key words】 Secondary hyperparathyroidism; Maintenance hemodialysis patients; Parathyroidectomy; Life quality
First-authors address:The Eleventh Peoples Hospital of Chengdu,Chengdu 610081,China
doi:10.3969/j.issn.1674-4985.2017.13.027
繼發性甲狀旁腺功能亢進(secondary hyperparathyroidism,SHPT)是維持性血液透析(maintenance hemodialysis,MHD)患者常見的并發癥,表現為血清鈣磷代謝紊亂、甲狀旁腺增生及甲狀旁腺素(PTH)水平升高。隨著PTH水平升高,引起骨痛、骨折、皮膚瘙癢、失眠、轉移性鈣化、乏力等諸多癥狀,并可導致心血管鈣化,嚴重影響MHD患者生存質量[1]。對MHD患者的治療,要求在提高透析患者生存率同時,還需提高患者的生存質量。活性維生素D對重度SHPT患者治療效果欠理想,鈣敏感性受體激動劑西納卡塞因費用高昂,無法在國內常規應用。越來越多的研究證實,甲狀旁腺切除術(parathyroidectomy,PTX)可有效降低重度SHPT患者PTH水平,改善皮膚瘙癢、骨痛等癥狀[2-3],本研究重點研究PTX對伴有SPHT的MHD患者生存質量的影響,現報道如下。
1 資料與方法
1.1 一般資料 選擇在成都市第十一人民醫院血液凈化中心2011年1月-2015年10月長期規律血液透析尿毒癥患者30例。原發病慢性腎小球腎炎18例,糖尿病腎病3例,多囊腎1例,高血壓腎病3例,原因不明5例。其中男14例,女16例;年齡28~60歲,平均(46.2±8.6)歲;透析時間3~12年,平均(5.2±3.1)年。所有患者均實行了甲狀旁腺切除術,排除影響生存質量的因素,如嚴重肺部疾病、心腦血管疾病、腫瘤、營養不良、嚴重肝臟疾病、過敏、中重度貧血、甲狀腺疾病、精神疾患等。
1.2 手術指征 (1)全段PTH(iPTH)大于正常范圍上限的9倍(約600 pg/mL),伴明顯的鈣、磷代謝紊亂;(2)內科藥物治療無效;(3)影像學檢查顯示至少1個甲狀旁腺增大,直徑>1 cm,彩色多普勒顯像有豐富的血流信號;(4)放射學檢查發現有骨質疏松和骨骼畸形;(5)有嚴重的骨痛、皮膚瘙癢、骨外鈣化等臨床表現;(6)甲狀旁腺同位素99m锝-甲氧基導丁基異腈(99mTc-MIBI)雙時相掃描排除胸骨后異位甲狀旁腺。其中前四條是行手術治療的必要指征[4]。
1.3 方法 所有30例患者均根據KDOQI指南進行治療,包括規律血液透析(3次/周,4 h/次)、限制磷攝入、使用磷結合劑、采用生理鈣透析液進行透析、糾正低血鈣、給予活性VitD、使用促紅細胞生成素、鐵劑糾正貧血、降壓、定期評估干體重等治療,患者全部接受甲狀旁腺切除手術。
1.4 觀察指標 使用中文版簡明健康測量量表(medical outcomes study 36-item short-form health survey,SF-36)評估患者術前及術后1年的生存質量。SF-36量表在醫護人員指導下,由患者本人或家屬協助自愿填寫。中文版SF-36量表包括8個維度[5],共36項內容,又分屬于生理健康和心理健康兩項內容。這8個維度是:(1)軀體健康(PF):指因為健康原因生理活動受限;(2)軀體角色功能(RP):因為生理健康原因導致角色活動受限;(3)軀體疼痛(BP):指疼痛程度及其對日常活動的影響;(4)總體健康(GH):指個體對自身健康狀況及其發展趨勢的評價;(5)精力(VT):指個體對自身精力和疲勞程度的主觀感受;(6)社會功能(SF):因為生理或情感原因社會活動受限;(7)情緒角色功能(RE):因為情感原因導致角色活動受限;(8)心理健康(MH):指心理壓抑和良好適應。其中,生理健康包括PF、RP、BP、GH,心理健康包括VT、SF、RE、MH。各維度得分越高,表明生活質量狀況越好。各領域的評分為該領域每一項目評分的平均值,最高分為100分,最低分為0分。觀察患者術前及術后1年血鈣(Ca)、血磷(P)及iPTH水平,透析前抽血,由本院檢驗中心監測。
1.5 統計學處理 使用SPSS 11.0統計學軟件進行分析,計量資料采用(x±s)表示,比較采用配對t檢驗,以P<0.05為差異有統計學意義,P<0.01為差異有顯著統計學意義。
2 結果
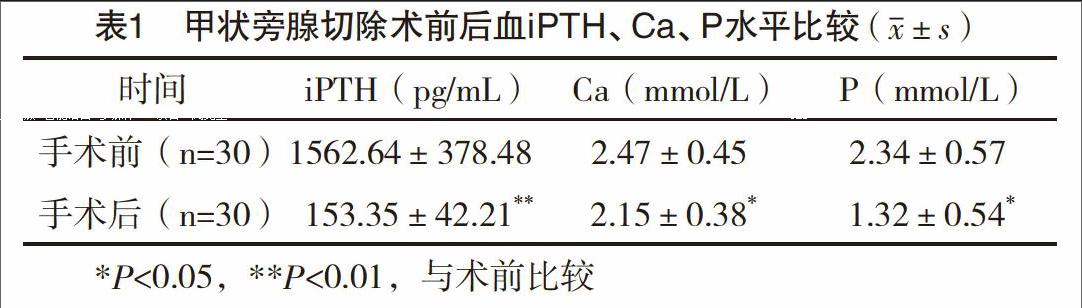
2.1 甲狀旁腺切除術前后iPTH、Ca、P水平比較 MHD患者術后1年,iPTH、Ca、P水平均較術前下降,差異均有統計學意義(P<0.05),見表1。
2.2 甲狀旁腺切除術前后患者生存質量的比較 甲狀旁腺切除術后1年,生理健康方面PF、RP、BP、GH 4個維度評分較術前有顯著提高(P<0.05);心理健康方面,手術1年后VT、SF、RE、MH 4個維度評分較術前亦有顯著提高(P<0.05)。見表2。
3 討論
隨著醫療技術的進步,維持性血液透析(maintenance hemodialysis,MHD)患者生存期延長,提高尿毒癥患者生存質量,日益受到廣大醫務工作者重視。影響MHD患者生存質量的因素有高齡、貧血、營養不良、繼發性甲狀旁腺功能亢進(secondary hyperparathyroidism,SHPT)等[6]。SHPT是MHD最常見的并發癥之一,平均每5例患者中就有2例發病。SHPT可引起多器官、組織損害,表現為骨痛、骨折、骨骼畸形、肌病、腎性貧血加重、白細胞減少、失眠、周圍神經炎、不安腿綜合征、引起心血管鈣化、心力衰竭、心律失常、高血壓、皮膚瘙癢、皮膚鈣化等,給患者帶來莫大的痛苦。諸多軀體不適又使患者長期處于緊張、沮喪、焦慮、憂郁狀態,嚴重妨礙日常生活及工作,影響了MHD患者的生存質量[7]。
目前,SHPT的治療主要有藥物治療和手術治療2種方法,病理上甲狀旁腺增生呈彌漫狀和結節狀增生2種類型。彌漫狀增生階段細胞是多克隆細胞增生,甲狀旁腺生長速度慢,磷結合劑、活性VitD治療一般有效。而到結節狀增生階段,甲狀旁腺細胞呈單克隆增殖,而且此時甲狀旁腺上維生素D受體和鈣敏感受體密度降低,高度自主分泌甲狀旁腺素,通常對活性VitD治療抵抗,稱為難治性SHPT。通常此時影像學可以發現甲狀旁腺增大體積>0.5 cm3或直徑>1 cm。近年來甲狀旁腺切除術(parathyroidectomy,PTX)已經被廣泛證實可以治療難治性SHPT,已經有研究表明,PTX可以改善礦物質代謝、降低血壓[4]、糾正貧血[8-9]、改善營養狀態[10-11]、提高免疫力、提高肌力[12]、改善失眠[13-14]、認知能力等[15],提高患者生存質量[16-17]。
中文版簡明健康測量量表(medical outcomes study 36-item short-form health survey,SF-36)是比較有效的生存質量評價量表,簡便易行,已經廣泛應用于臨床,在終末期腎衰竭患者中其有效性已經得到驗證[18-19]。本研究觀察到,PTX術后iPTH水平明顯下降,血鈣、血磷水平明顯下降。利用SF-36量表評估MHD患者生存質量發現,術后1年PF、RP、BP、GH評分較術前均增高,提示患者生理健康方面有改善,原因可能和PTX術后患者骨痛、皮膚瘙癢、瘙癢等軀體不適癥狀改善有關。在心理健康方面,術后1年VT、SF、RE、MH 4個維度較術前亦有改善,可能與隨著患者生理健康改善,精神緊張與焦慮、抑郁情緒改善,愿意與家人和朋友交流,能積極參加力所能及的日常活動、工作等有關。
本研究結果表明對于難治性SHPT患者,PTX是一種經濟有效的治療方法,其可以降低iPTH水平,糾正鈣、磷代謝紊亂,不僅可以提高患者生存率[20],而且可以緩解SHPT導致的骨痛等癥狀,提高患者生存質量。
參考文獻
[1] Malindretos P,Sarafidis P,Lazaridis A,et al.A study of the association of higher parathormone levels with health-related quality of life in quality of life in hemodialysis patients[J].Clin Nephrol,2012,77(3):196-203.
[2]劉東,高卓,魏學明,等.甲狀旁腺切除治療尿毒癥繼發性甲狀旁腺功能亢進癥患者皮膚瘙癢的臨床觀察[J].中國血液凈化,2014,13(3):134-136.
[3]許楠,劉新杰,周冬仙,等.甲狀旁腺全切術治療繼發性甲狀旁腺功能亢進癥[J].暨南大學學報,2014,35(2):182-185.
[4]徐涵,袁亮,王得光,等.甲狀旁腺全切加前臂移植術對甲狀旁腺功能亢患者血壓的影響[J].腎臟病與透析腎移植雜志,2014,23(2):136-139.
[5]倫立德,劉東,高卓,等.甲狀旁腺切除對尿毒癥繼發性甲狀旁腺功能亢進癥患者生存質量的影響[J].中國血液凈化,2014,13(1):23-26.
[6] Spiegel B M,Melmed G,Robbins S,et al.Biomarkers and heath-related quality of life in end-stage renal disease:a systematic review[J].Clin J Am Soc Nephrol,2008,3(6):1759-1768.
[7]劉東,高卓,魏學明,等.甲狀旁腺激素水平對維持性血液透析患者生存質量的影響[J].山西醫科大學學報,2014,45(5):384-388.
[8] Coen G,Calabria S,Bellinghieri G,et al.Parathyroidectomy in chronic renal failure: short-and long-term results on parathyroid function, blood pressure and anemia[J].Nephron,2001,88(2):149-155.
[9]趙光本,楊寧,辛竹,等.甲狀旁腺切除術糾正繼發性甲狀旁腺功能亢進改善腎性貧血的臨床研究[J].大連醫科大學學報,2013,35(4):352-355.
[10]劉東,李新倫,高卓,等.甲狀旁腺切除對尿毒癥繼發性甲狀旁腺功能亢進癥患者營養狀態的影響[J].中國血液凈化,2014,13(2):90-92.
[11]彭銀燕,宋利,符霞.甲狀旁腺切除術對維持性血液透析病人營養改善的影響[J].護理研究,2015,29(7):2573-2575.
[12]左江樂,盧文,張敬杰,等.甲狀旁腺切除加自體移植術對尿毒癥患者近期臨床癥狀及鈣磷代謝的影響(附20例臨床分析)[J].中國骨質疏松雜志,2016,22(20):1288-1292.
[13]付彬.尿毒癥甲狀旁腺切除對患者睡眠質量的影響[J].中國醫藥指南,2016,14(20):17-18.
[14] Esposito M G,Cesare C M,De Santo R M,et al.Parathyroidectomy improves the quality of sleep in maintenance hemodialysis patients with severe hyperparathyroidism[J].J Nephrol,2008,21(Suppl 13):S92-S96.
[15] Chou F F,Chen J B,Hsieh K C,et al.Cognitive changes after parathyroidectomy in patients with secondary hyperpar-athyroidism[J].Surgery,2008,143(4):526-532.
[16] Chow K M,Szeto C C,Kum L C,et al.Improved health-related quality of life and left ventricular hypertrophy among dialysis patients treated with parathyroidectomy[J].J Nephrol,2003,16(6):878-885.
[17]曲建申,王兆辛,王焱.甲狀旁腺切除對繼發性甲狀旁腺功能亢進的維持性血透患者左心功能及生存質量的影響[J].臨床心血管病雜志,2015,31(10):1078-1081.
[18] Perneger T V,Leski M,Chopard S C,et al.Assessment of health status in chronic hemodialysis patients[J].J Nephrol,2003,16(2):252-259.
[19]姜敏敏,李魯.SF-36量表在血透患者中的性能測試[J].中國行為醫學科學,2003,12(1):31-33.
[20] Iwamoto N,Sato N,Nishida M,et al.Total parathyroidectomy improves survival of hemodialysis patients wit secondary hyperparathyroidism[J].J Nephrol,2012,25(5):755-763.
(收稿日期:2017-03-16) (本文編輯:周亞杰)

