手術室護士對腹腔鏡腫瘤手術中無瘤技術的認知與執行調查分析
洪 花 竇紅梅
手術室護士對腹腔鏡腫瘤手術中無瘤技術的認知與執行調查分析
洪 花 竇紅梅
目的: 調查手術室護士對腹腔鏡腫瘤手術無瘤技術的認知、執行情況及其相關影響因素,以便更好地落實無瘤技術。方法:對我院工作的69名手術室護士進行調查,包括腹腔鏡腫瘤手術中無瘤技術的相關知識認知情況及手術中無瘤技術的執行情況。結果: 手術室護士無瘤技術認知調查排在前3位的是無瘤技術的概念、腫瘤細胞在術中種植播散的途徑、器械臺上建立瘤區;排在后3位的是關閉氣腹的方式、穿刺錐的選擇和使用及氣腹壓力、流量、時間對腫瘤種植影響的機制。行為調查138次,排在前3位的是接取腫瘤標本的方式、手術切口的保護及腫瘤切除后更換器械、敷料、手套;排在后3位的是:器械臺的分區(有瘤與無瘤)、術中器械的無瘤處理、CO2的加溫加濕。結論:手術室護士對腹腔鏡腫瘤手術中特有的無瘤技術掌握和執行有所欠缺,應加強對手術護士相關知識培訓,更新理念,提高腹腔鏡腫瘤手術無瘤技術執行力。
腹腔鏡;腫瘤;無瘤技術;認知;執行
1954年Cole等[1]首先提出了無瘤技術的概念,無瘤技術是指在腫瘤手術治療過程中為減少或防止癌細胞的脫落、種植和播散而采取的一系列措施。惡性腫瘤目前最提倡的治療方式是綜合治療,其中手術切除成為治療惡性腫瘤的首選治療方式[2],但若在手術操作中沒有注意規范,很可能造成腫瘤細胞的轉移擴散[3]。近年來,隨著醫療技術水平的不斷發展,腹腔鏡技術應用于各類惡性腫瘤手術日趨成熟,其具有手術創傷小、患者恢復快、并發癥少等優點。腹腔鏡技術雖具有獨特的優勢,在惡性腫瘤外科手術中,強調“無瘤理念”與“無菌理念”均具有現實意義[4],腹腔鏡手術的成敗與無瘤技術的應用和護理配合密切相關[5],為此我們對手術室護士腹腔鏡腫瘤手術中無瘤技術的認知與執行情況進行調查,目的在于推動和完善無瘤操作技術,以便全面而有效地提高惡性腫瘤患者的生存率,改善其生存質量[6],現報道如下。
1 對象與方法
1.1 對象 選取2015年1~12月在我院手術室工作的69名護士為調查對象,納入標準:(1)直接為手術患者服務的洗手護士和巡回護士。(2)在手術室工作滿3個月。(3)知情同意。排除標準:(1)科室護士長。(2)進修人員。(3)實習同學。
1.2 方法
1.2.1 調查工具
1.2.1.1 一般資料調查表,內容包括年齡、性別、學歷、職稱、手術室工作時間,在校期間是否學習過腹腔鏡腫瘤手術無瘤知識及工作后是否接受過腹腔鏡腫瘤手術中無瘤知識的培訓。
1.2.1.2 采用自行設計的腹腔鏡手術中無瘤技術知識問卷,問卷內容包括腹腔鏡腫瘤手術中無瘤技術的相關知識,共10個條目,每題掌握得1分,未掌握得0分,分數越高表示知識掌握得越好。 該問卷是筆者在查閱了大量文獻基礎上征求了5名臨床護理專家以及5名臨床醫療專家的意見且在專家們的指導下設計完成的。 本問卷的專家信度(CVI)值為 0.854,Cronbach’s α系數為 0.813,使用因子分析法對問卷進行結構效度分析,問卷有較好的結構效度。
1.2.1.3 護士在腹腔鏡手術中執行無瘤技術行為調查表 共12項,調查手術室護士平時工作中的執行情況,分別為“完全做到”得2分,“部分做到”得1分,“未做”得0分,得分越高表示腹腔鏡腫瘤手術中無瘤技術措施執行得越好。
1.2.2 調查方法
1.2.2.1 由研究者本人發放知識問卷,采用統一指導語向被調查者詳細說明問卷填寫方法,采用不記名填寫方式讓被調查者獨立完成。研究者當場收回問卷并逐一檢查,對未按要求填寫或漏填項目超過1個的問卷視為無效問卷予以剔除。共發放問卷69份,回收69份,有效率100%。
1.2.2.2 由科室護士長參照行為調查表,在日常工作及質控檢查中,對手術室工作的每一位護士實際調查2次在各類腹腔鏡行腫瘤手術中無瘤技術執行情況。
1.3 統計學處理 采用SPSS18.0統計軟件包對所得數據進行分析,采用一般描述性分析。
2 結 果
2.1 研究對象一般資料 本組69名護士的年齡23~54歲,平均(29.05±5.18)歲,無人在校期間學習過腹腔鏡腫瘤手術下無瘤技術知識;58名(84.06%)工作后接受過腹腔鏡腫瘤手術無瘤技術繼續教育,其他一般資料見表1。
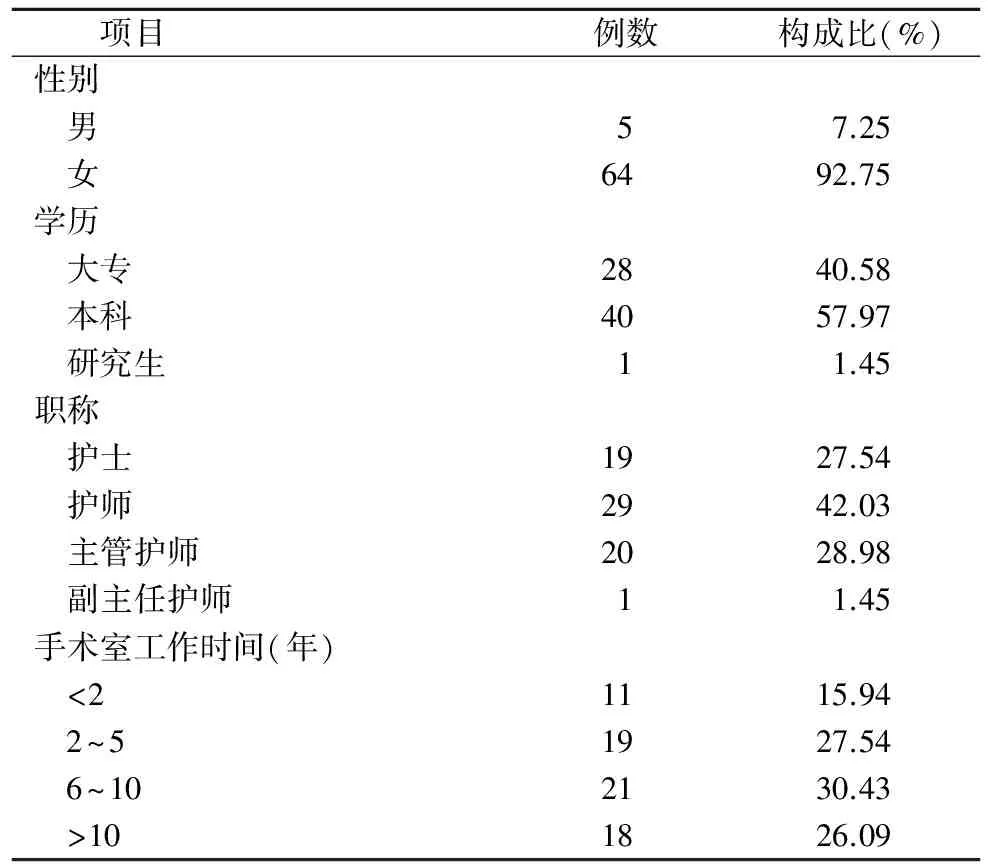
表1 69名手術室護士一般資料
2.2 手術室護士對腹腔鏡腫瘤手術中無瘤技術知識的認知情況(表2)
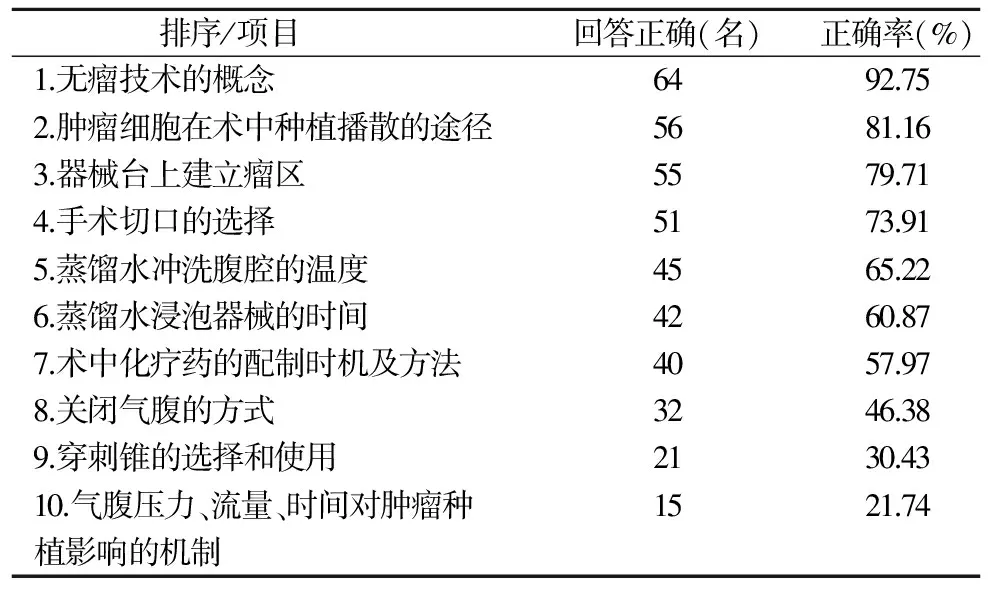
表2 手術室護士對腹腔鏡腫瘤手術中無瘤技術的認知情況
2.3 手術室護士對腹腔鏡腫瘤手術中無瘤技術措施的執行情況 對手術工作的每一位護士實地調查2次工作中無瘤技術措施執行情況,共138次,其中“CO2加溫加濕”該項目得分為0,其余各項目得分見表3。
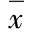
表3 手術室護士對腹腔鏡手術中無瘤技術措施執行情況(分,±s)
3 討 論
腹腔鏡下各類惡性腫瘤手術日漸成熟,在腫瘤切除范圍、淋巴結清掃數目及遠期生存率方面與開腹手術相比無顯著性差異,而手術中的不恰當操作可使一些本可治愈的腫瘤患者增加復發、種植和轉移的機會,人為地造成醫源性腫瘤細胞的播散及種植,導致術后復發,影響患者的生存期。如何預防或減少腹腔鏡術中腫瘤細胞的播散種植已成為腔鏡下手術的重要研究內容,腹腔鏡術中的無瘤技術顯得尤為重要[5]。在腹腔鏡手術中除了需要遵守開腹手術的無瘤原則,如腫瘤的不可擠壓性、銳性解剖、隔離腫瘤、整塊切除、減少術中擴散機會、減少癌細胞污染等原則[6]外,還因其操作的特殊性,使無瘤技術的要求有所不同。
手術室護士對腹腔鏡腫瘤手術無瘤技術知識的認知調查顯示,排在前3位的是無瘤技術的概念、腫瘤細胞在術中種植播散的途徑、器械臺上建立瘤區。排在后3位的是關閉氣腹的方式、穿刺錐的選擇和使用、氣腹壓力、流量、時間對腫瘤種植影響的機制。由此可見,護士對于無瘤技術的一些基本知識掌握較好,這得益于我們前期對于開腹手術無瘤技術相關知識的講解及培訓,而對于腹腔鏡腫瘤手術所特有的無瘤技術知識的掌握相對較差。有文獻報道[7],若氣腹時間 60 min 以上,氣腹壓力在 30 mmHg(1 mmHg =0.133 kPa)以上,流量超過 5 L/min 時,將有利于 CO2誘發腫瘤生長種植,應盡可能減少 CO2氣腹時間,使氣腹壓力≤14 mmHg,流量在 5 L/min 以下。盡管護士在實際工作中對氣腹機參數設定了解并且也是嚴格執行,但各參數的設定對于腫瘤種植影響的機制基本不知曉,對于腹腔鏡下各類(腫瘤與非腫瘤)手術參數值均一致,缺乏專業知識及評判性思維。CO2氣腹條件下,由于壓力梯度、 氣流吹入作用,使CO2從戳孔處滲漏形成湍流,懸浮的腫瘤細胞可種植于穿刺孔氣體出口處,稱為“煙囪效應”或“噴霧作用”,“煙囪效應”是戳孔處腫瘤轉移的重要機制之一[8]。預防措施:所有穿刺套管均應縫線固定或使用防滑脫螺紋套管,一方面可防止套管上下移動增加戳孔種植、 轉移機會;另一方面可避免氣體從戳孔處漏出,術畢撤CO2氣腹時,不能從切口直接放氣,而應打開套管閥門使氣體從套管內逸出,放盡氣體后方可拔除套管,以防止“煙囪效應”[8]。平時工作中,對于穿刺錐的選擇及使用,大多數護士依據手術醫師的習慣,并不知曉選擇不同種類穿刺錐對于手術切口無瘤的意義,同時也不會主動提供縫針縫線固定穿刺錐。手術結束關閉氣腹的方式僅有部分高年資護士知曉,而其他人員不了解。知識層面大家掌握不好的幾個項目主要原因有:(1)護士滿足于完成日常工作,缺少業務專研精神,平時不注重學習的積累及知識的更新。(2)腹腔鏡腫瘤手術更多為手術醫師的操作,護士工作中疏于關注。(3)科室對腹腔鏡腫瘤手術無瘤技術的相關知識培訓相對較少,對前沿知識未能與時俱進。
手術室護士對腹腔鏡腫瘤手術中無瘤技術措施執行較好的前3位是接取腫瘤標本的方式、手術切口的保護及腫瘤切除后更換器械、敷料、手套。這些護理措施已經在開腹腫瘤手術配合中形成護理常規,手術室護理人員一直以來都是這樣培訓和執行的,所以執行情況較好。手術室護士對腹腔鏡腫瘤手術中無瘤技術措施執行較差的是器械臺的分區(有瘤與無瘤)、術中器械的無瘤處理、CO2的加溫加濕。Texler等[9]將CO2氣體經過裝有蒸餾水的恒溫加熱容器處理,得到加熱潮濕的CO2氣體,與室溫干燥的CO2氣體建立的氣腹比較,腫瘤細胞的霧化狀態減輕、腔鏡器械污染減少,實驗結果表明,此措施能減少腫瘤切口轉移的發生。護理人員對前沿知識的認識不足,同時目前我院手術室還沒有使用對CO2加溫加濕裝置,這也是導致我們在腹腔鏡腫瘤手術中無瘤技術執行得分為0的原因,所以需要手術室護理人員學習和改進。喻曉芬等[10]研究發現,受腫瘤細胞污染的器械經蒸餾水常溫浸泡5 min后,腫瘤細胞被全部滅活,器械可重新使用。所以用滅菌蒸餾水對術中手術器械進行無瘤處理已是常規,但由于腹腔鏡器械操作桿相對較長,術中采取溫熱蒸餾水浸泡只能局限于浸泡器械前端,操作桿只能采取自上而下沖洗,這樣很容易污染器械臺面,違背了無菌原則,而且不方便操作,所以護士術中通常簡化流程,用蒸餾水浸濕的紗布擦拭代替了浸泡,影響手術器械無瘤處理的效果,導致術中無瘤技術處理執行不到位。對于器械臺瘤區的建立,絕大多數護士都有這樣的意識,但在實際工作中做得不理想。由于腹腔鏡腫瘤手術所需要的手術器械相對較多,除了常規開腹手術器械外,還需準備腹腔鏡專用器械,這對于洗手護士臺上配合要求很高,既要便于手術操作又要遵守無菌無瘤原則。由于普通開腹器械配備基數較多,我們可以分開放置和使用,但腔鏡器械價格昂貴、基數有限,不能真正做到分開使用,加之操作臺空間有限,有時器械不經處理就混淆放置,所以很多護理人員對器械臺瘤區的建立還很不規范。通過多次行為調查發現,護理人員缺乏將理論知識與實際工作相結合的能力,對規范的執行還流于表面。
無瘤技術是腫瘤外科醫護人員必須遵循的基本原則,手術室護士在執行無瘤技術、預防腫瘤細胞醫源性播散方面起著重要作用[11]。腹腔鏡腫瘤手術中,除了必須嚴格遵循腫瘤外科的常規無瘤技術外,還應加強腹腔鏡腫瘤手術所特有的無瘤技術。在臨床實際工作中,獲得相關方面知識的途徑少,手術室管理者們對無瘤技術忽略,甚至缺乏對手術室護士無瘤技術的理論考核制度[12]。科室應加強護士腹腔鏡腫瘤手術無瘤技術相關知識的培訓和行為監督,更新觀念,逐步完善相關的護理實踐指南和操作規范,以提高護士的腹腔鏡腫瘤手術無瘤技術執行率。手術室護士既是執行者,又是督導者和管理者,手術護士在配合手術操作時,時刻提醒自己和手術醫師執行無瘤操作,從而提高患者的預后效果,提高臨床護理質量及專科護理的發展[13]。
[1] 馬 莉,郝曉玲.惡性腫瘤手術應用無瘤技術過程的護理配合[J].護理研究,2010,24(12C):3348-3349.
[2] Sawka AM,Thabane L.Second primary malignancy risk after radioactive iodine treatment for thyroid cancer:a systematic review and meta-analysis[J].Thyroid,2009,19(5):451-457.
[3] Liu Y,Wang YR.Influence of surgical resection of hepato cellular carcinoma(HCC) for hematogenous dissemination of HCC cells and its effect on recurrence and metastasis:3 years prospective study[J].Neoplasma,2015,62(4):641-645.
[4] 陳 燕.腹腔鏡輔助直腸癌根治術中無瘤技術的全程護理配合[J].實用臨床醫藥雜志,2015,19(2):65-68.
[5] 徐紅琴.腹腔鏡直腸癌無瘤技術手術中的配合[J].中國血液流變學雜志,2011,21(3):552-553.
[6] 張燕文,王麗霞.惡性腫瘤腹腔鏡手術中無瘤操作技術的研究現狀[J].中華護理雜志,2011,46(10):1040-1041.
[7] 李 靜.無瘤技術護理配合在腹腔鏡輔助直腸癌根治術中的應用[J].齊魯護理雜志,2015,21(2):93-94.
[8] 魏春苗,王月青,穆 燕.無瘤技術在腹腔鏡下胃腸道惡性腫瘤根治術中的應用現狀[J].齊魯護理雜志,2013,19(1):50 -51.
[9] Texler ML,King G,Hewett PJ.Turmor cell movemem during heating and humidification of on of insuffating CO2:an in vitro model[J].Aust NZJ Surg,1998,68(10):740.
[10]喻曉芬,洪 敏,張琴芳,等.蒸餾水滅活胃癌術中用物攜帶腫瘤細胞的研究[J].浙江醫學,2013,32(15):1455-1457.
[11]周滋霞,張劍英,顧則娟,等.手術室護士無瘤技術知識、信念、行為的調查與分析[J] .護理管理雜志,2012,12(7):463-465.
[12]谷 禹,郭 莉.對手術室護士無瘤技術知-信-行的調查[J] .中華現代護理雜志,2014,20(18):2234-2236.
[13]李 莎 張 穗.無瘤技術在腹腔鏡胃腸道腫瘤手術的應用研究[J] .護士進修雜志,2015,30(1):45-47.
(本文編輯 陳景景)
Investigation analysis on cognition and implementation of theatre nurses of non-tumor technique in laparoscopic tumor surgery
HONG Hua,DOU Hong-mei
(Taizhou People’s Hospital,Taizhou 225300)
Objective:To investigate the cognition and implementation of theatre nurses of non-tumor technique in laparoscopic tumor surgery and the relevant influential factors, so as to implement the non-tumor technique better. Methods: Investigated 69 theatre nurses working in our hospital, including the cognition and implementation of relevant knowledge of non-tumor technique in laparoscopic tumor surgery and the implementation of non-tumor technique in surgery. Results: The top 3 of the investigation on cognition of non-tumor technique of theatre nurses were the concept of non-tumor technique, approach of planting and spreading of tumor cells in the surgery and establishment of tumor region on the apparatus table, and the bottom 3 were the method of closing pneumoperitoneum, selection and use of puncture cone and mechanism of influence of pneumoperitoneum pressure, flow and time on tumor planting. Totally 138 behavior investigations were conducted, and the top 3 were the method of receiving tumor specimens, protection of surgical incision and replacement of apparatus, dressing and gloves after tumor excision; the bottom 3 were division of apparatus table (with tumor and without tumor), non-tumor disposal of apparatus in surgery and CO2humidification and warming. Conclusion: The theatre nurse were lack of mastering and implementation of the unique non-tumor technique in laparoscopic tumor surgery, it is required to strengthen the theatre nurses’ training on relevant knowledge, update the concept and improve the implementation of non-tumor technique in laparoscopic tumor surgery.
Laparoscopic;Tumor;Non-tumor technique ; Cognition; Implementation
225300 泰州市 江蘇省泰州市人民醫院手術室
洪花:女,本科,主管護師
竇紅梅
2016-10-22)
10.3969/j.issn.1672-9676.2017.06.042

