顱內硬腦膜動靜脈瘺的病變部位與MRI的診斷價值分析
劉曉明, 葉 靜, 蘭 云
(北京市西城區廣外醫院 內科, 北京, 100055)
?
顱內硬腦膜動靜脈瘺的病變部位與MRI的診斷價值分析
劉曉明, 葉 靜, 蘭 云
(北京市西城區廣外醫院 內科, 北京, 100055)
目的 分析不同病變部位的硬腦膜動靜脈瘺的MRI表現與臨床癥狀的關系。方法 回顧分析89例經DSA確診的DAVF患者的MRI表現。收集病例資料,分為侵襲性和良性、MRI特征以及根據全腦血管造影檢查后的病變位置及臨床分型。結果 不同部位的DAVF臨床表現不同, MRI的表現與癥狀的嚴重程度相關。不同部位的DAVF的MRI檢查陽性率不同。結論 MRI作為一種非創傷的檢查手段,雖然能夠提供較高的診斷敏感性,但是這種敏感性與DAVF的病變部位相關。
硬腦膜動靜脈瘺; 磁共振成像; 數字減影血管成像; 臨床癥狀
Lesion site of intracranial dural arteriovenous fistula and diagnostic value of MRI
硬腦膜動靜脈瘺(DAVF)是指發生于硬腦膜動脈與硬腦膜靜脈、腦靜脈竇及皮質靜脈間的異常動靜脈吻合,屬顱內血管畸形的范疇,占腦血管畸形的10%~15%, 其發生部位以海綿竇、乙狀竇及橫竇多見[1]。病理性的動靜脈瘺導致顱內靜脈竇及腦皮層靜脈的血流增加,同時正常腦靜脈血流的減少。根據部位及嚴重程度的不同,顱內硬腦膜動靜脈瘺有不同的臨床表現,包括搏動性耳鳴、球結膜水腫、癡呆、靜脈性梗死和出血等[2]。DAVF是一種潛在的可進展同時又可以治愈的疾病,因此在其發生嚴重的神經系統并發癥之前診斷并給予治療就顯得十分必要。
MRI是一種應用廣泛的無創檢查手段。通過MRI這種無創的檢查方式結合患者的臨床表現,及早發現顱內DAVF, 并做出風險評估給與及時的治療,能夠顯著改善患者預后。DSA仍是診斷DAVF的金標準[3], 但是作為一種侵入性操作, DSA有4.2%的腹股溝部位發生并發癥,大約0.14%的永久神經功能缺損[4]。
本文收集了89例顱內硬腦膜動靜脈瘺病例,依據病變部位不同而分類,對不同部位的顱內DAVF的MRI診斷價值做出分析。
1 資料與方法
1.1 一般資料
收集北京市宣武醫院2014年1月—2015年12月收治的89例顱內硬腦膜動靜脈瘺患者的病例資料,均經DSA 確診為顱內DAVF, 89例均行MRI檢查,其中男59例,女30例。年齡3~80歲,平均年齡47.1歲, 0~6歲2例,7~18歲2例, 18~60歲65例,大于60歲20例。病例資料包括患者醫療記錄、MRI圖像、DSA檢查結果等。醫療記錄包括患者的臨床癥狀,分為良性及侵襲性,顱內出血、局灶性神經功能缺損、癲癇、顱高壓、精神狀態改變為侵襲性表現,而單純頭痛、眼部癥狀、搏動性耳鳴為良性表現。
根據患者DSA檢查結果,區分患者DAVF的病變部位以及靜脈引流類型,靜脈引流分型依據Borden分型[5], 分為Ⅰ型為瘺直接經硬膜靜脈竇或者硬膜靜脈引流; Ⅱ型經硬膜靜脈竇或者硬膜靜脈引流,并且伴有皮層靜脈的逆向引流; Ⅲ型為直接經皮層靜脈引流。根據病變位置分為橫竇-乙狀竇區DAVF, 上矢狀竇區DAVF, 海綿竇區DAVF, 小腦幕區DAVF, 前顱窩及后顱窩DAVF。
1.2 方法
應用GE 3.0T MR掃描機(DISCOVERY MR750)完成MRI掃描,使用頭顱線圈,層厚5 mm, 層間距1.2 mm。掃描序列包括: T1加權像(TR 100 ms, TE 2.1 ms)和 T2加權像(TR 6000 ms, TE 90 ms), 矢狀面Tl加權像(TR 110 ms, TE 2.1 ms)。
2 結 果
89例患者均行MRI檢查,其中6例行磁共振血管造影(MRA)檢查,所有患者均經DSA檢查確診為顱內DAVF。侵襲性癥狀42例,占47.2%, 其中12例腦出血, 4例癲癇, 5例精神狀態改變, 21例神經功能缺損表現為嚴重的視力受損、行走不穩、肢體無力等。良性癥狀47例,占52.8%, 主要表現為單純頭痛或搏動性耳鳴。2例多瘺口病例, 1例位于上矢狀竇區、1例在左右橫竇-乙狀竇區,均表現為癲癇發作。1例為體檢時意外發現DAVF, 1例因頸動脈狹窄行腦血管造影時意外發現。見表1。
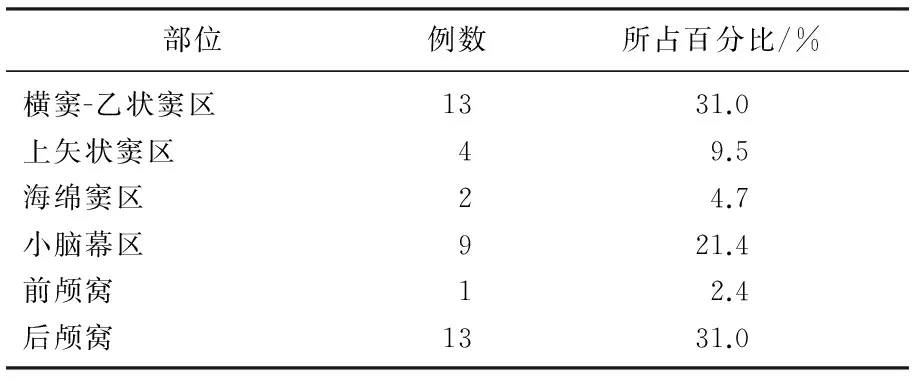
表1 侵襲性癥狀病例分布
病灶具體分布情況見表2, 其中橫竇-乙狀竇區所占比例最高。引流靜脈分型分別為Borden Ⅰ型32例, Borden Ⅱ型41例, Borden Ⅲ型16例。Ⅰ型主要分布在海綿竇12例,占37.5%, Ⅱ型主要分布于側竇區16例,占39%, 小腦幕區和枕部占Ⅲ型的68.8%, 共11例,海綿竇區無Ⅲ型病例。侵襲性癥狀更多的分布于Ⅱ型和Ⅲ型,具體分布為Ⅰ型9例,占28.1%, Ⅱ型21例,占51.2%, Ⅲ型12例,占75%。
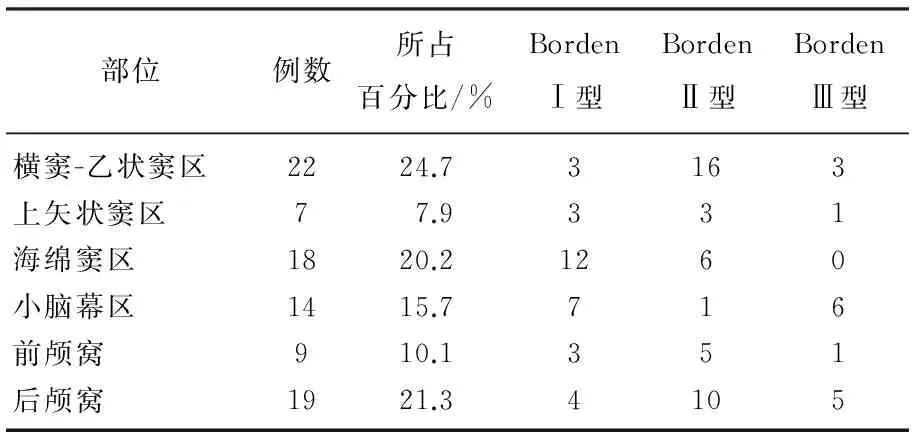
表2 病灶及靜脈引流類型分布
MRI共有70例在腦溝、腦裂、腦池、腦實質內以及硬腦膜靜脈竇附近發現迂曲流空血管影,陽性率78.7%, 橫竇-乙狀竇區20例; 上矢狀竇區6例; 海綿竇區15例; 小腦幕區10例; 前顱窩7例; 后顱窩12例。其中18例進行了增強掃描均,顯示異常強化的血管影。19例MRI檢查沒有發現異常血管流空現象,橫竇-乙狀竇區2例,上矢狀竇區1例,海綿竇區3例,小腦幕區4例,前顱窩2例,后顱窩7例。19例中6例為Borden Ⅰ型, 7例為Borden Ⅱ型, 6例為Borden Ⅲ型。
3 討 論
MRI作為一種非侵入性操作,在臨床檢查中被廣泛使用,隨著時間分辨率和空間分辨率的提高, MRI作為一種早期診斷DAVF的方式也越來越被臨床所接受。目前大多數國內關于DAVF的研究更多關注于治療方法,而忽略了DAVF的早期診斷,本病早期缺乏非特異性的臨床及影像學表現,這項研究中的89例病例中12例因顱內出血而就診于神經外科,其余77例則分別就診于神經內科、眼科、耳鼻喉科,骨科。從發病到確診的時間為1 d~8年,平均8個月。在臨床上早期診斷DAVF是十分困難的,漏診及誤診率較高,導致患者病情進展,這期間一些良性的DAVF能夠自發進展成為侵襲性的DAVF, 導致患者面臨顱內出血風險的增加[6]。目前缺乏MRI診斷DAVF的統一標準,單純通過MRI來診斷DAVF是困難的,需要臨床醫師結合患者的癥狀以及MRI特點來綜合判斷是否存在DAVF, 進而決定是否行DSA檢查,并確定治療方法。通過對臨床癥狀和MRI特征的分析,找出MRI對于不同部位顱內DAVF的診斷價值,及早發現潛在的DAVF患者是本研究的目的。
顱內DAVF的癥狀主要與瘺口位置及引流靜脈的位置、引流方向有關,臨床癥狀輕重不一,差異較大,因血流通過狹窄的竇口,出現如顱內血管雜音、搏動性耳鳴; 靜脈高壓引起腦脊液循環障礙,導致顱高壓,腦膜動靜脈擴張,導致患者出現持續性、搏動性頭痛[8]。有些部位的DAVF則有癡呆,蛛網膜下腔出血,癲癇等表現。本研究中有1例上矢狀竇DAVF, 表現為額部包塊,無任何不適主訴及侵襲性癥狀表現,血管造影顯示為BordenI型上矢狀竇區DAVF。有2例小腦幕區DAVF在MRI表現為雙側丘腦水腫,伴有肢體無力,意識障礙等侵襲性表現。患者的臨床表現也與Borden分型有關,分型等級越高越表現為侵襲性癥狀。侵襲性癥狀大多數分布在Ⅱ型和Ⅲ型病例中,占78.6%, 幾乎所有的Ⅲ型病例均為侵襲性癥狀,只有1例患者為體檢時發現血管畸形,行DSA檢查時偶然發現DAVF。臨床有報道DAVF未經治療而自愈的病例, Brasse G等[7]報道1例47歲女性患者,顱內出血后8個月發現DAVF, 未經治療3個月后自愈,但是有皮層靜脈逆流同時合并有侵襲性神經系統癥狀的顱內DAVF病例還是需要立刻治療的。
本研究發現海綿竇區僅有2例表現為侵襲性癥狀,占11.1%(2/18), 表現為四肢無力,眩暈,行走不穩。海綿竇區DAVF很少出現侵襲性的出血或非出血性的神經癥狀,因為海綿竇區DAVF瘺的血流速度慢,而且有大量的靜脈通路及多種靜脈引流方式,患者早期出現眼部癥狀,可能在靜脈高壓發展到通過皮層靜脈引流前就已發現DAVF; 此外,存在不同的引流途徑,通過分流靜脈可能減少靜脈高壓。而出現侵襲性癥狀的海綿竇區DAVF, 大部分表現為腦干的缺血或水腫[9]。良性癥狀主要為突眼、結膜水腫等眼部癥狀。后顱窩侵襲性病例比例較高,為68.4%。表現為顱內出血、肢體無力、顱高壓引起的惡心、嘔吐等,后顱窩靜脈中的巖上靜脈是最重要的引流靜脈之一,引流中腦、腦橋、延髓及小腦的廣泛區域,受累后可出現脊髓功能障礙及顱神經功能障礙,病變部位位于高位頸髓及延髓時主要表現為雙下肢無力,麻木,排尿排便障礙,聲音嘶啞,呃逆,飲水嗆咳等癥狀。
在之前的研究中,缺乏對于DAVF的早期影像學與患者臨床表現之間相關性的分析, Bae Ju Kwon等[10]研究發現,在硬腦膜靜脈竇周圍的任何可疑的流空信號都提示一個DAVF的可能性,同時本研究顯示MRI表現與DAVF的Borden分型密切相關,并且更高的分型,更能經常發現如出血、異常擴張的血管、靜脈瘤樣擴張和血管強化等改變; 大部分的BordenⅡ和BordenⅢ型,特別是表現為侵襲性癥狀的,至少有以上表現中的1項,大多數I型病例沒有表現侵襲性癥狀, MRI上僅發現異常血管流空影、充盈的眼靜脈或突眼。脊髓靜脈引流的DAVF于相應病變區域均發現髓內異常信號。因此,如果MRI表現異常擴張的靜脈或是顯著的血管強化,同時合并侵襲性臨床癥狀時,提示有很大可能是Ⅱ或Ⅲ型合并有皮層靜脈反流的DAVF, 患者需要考慮迅速進行血管造影檢查。一項薈萃分析[11]顯示,臨床上懷疑顱內DAVF的患者MRI能夠提供好的診斷敏感性,并且能夠避免輻射暴露,但是收集的大多數研究中病變部位位于海綿竇及橫竇-乙狀竇區,因此這個結論能否用在少見部位如前顱底、后顱底、小腦幕區等部位仍不明確。
本研究中MRI對DAVF診斷的敏感性根據病變部位的不同而有所不同,在海綿竇及橫竇-乙狀竇區較高分別為83%和91%, 而在后顱窩只有63.2%, 其他部位分別為小腦幕71.4%, 前顱窩77.8%, 上矢狀竇85.7%。因此,MRI對于發現常見部位的DAVF還是有較高的敏感性,后顱窩區DAVF敏感性最低,而在本研究中后顱窩的侵襲性病例比例最高,因此當臨床上發現上述后顱窩區DAVF侵襲性癥狀的患者,而MRI檢查未發現責任病灶時,仍需進一步行DSA檢查排除DAVF的可能。
本研究雖然選擇病例數較多,但大多數病例未進行MRA檢查,因此未能對MRA在DAVF診斷中的作用作出分析,而R. I. Farb等[12-15]研究發現3T場強時間分辨MRA似乎是一種可靠的篩查和檢測DAVF的手段,尤其在已經確診的DAVF患者中,能夠發現是否存在皮層靜脈逆流。研究[16-19]顯示時間分辨MRA不能夠改善MRI的診斷效果,因此還需要進一步研究來證實。
綜上所述,當面對不能解釋的一系列的神經系統的主訴和神經功能缺損,臨床懷疑為顱內DAVF的患者時, MRI作為一種非創傷的檢查手段,能夠提供較高的敏感性。MRI應該觀察是否有異常血管流空信號或異常血流相關強化,這是MRI最多見的特點。MRI的診斷敏感性與顱內DAVF的部位有關,橫竇-乙狀竇區DAVF最高,后顱窩區DAVF中敏感性最低,結合患者的臨床癥狀,特別是合并有侵襲性臨床癥狀時,盡快行DSA檢查,提高有臨床癥狀的顱內DAVF患者的檢出率。
[1] Gross B A, Du R. The natural history of cerebral dural arteriovenous fistulae [J]. Neurosurgery 2012, 71(3): 594-602.
[2] Cognard C, Gobin YP, Pierot L, et al. Cerebral dural arteriovenous fistulas: clinical and angiographic correlation with a revised classification of venous drainage[J]. Radiology, 1999, 194(3): 671-680.
[3] Zipfel G J, Shah M N, Refai D, et al. Cranial dural arteriovenous fistulas: modification of angiographic classification scales based on new natural history data. [J]. Neurosurgical Focus, 2009, 26(5): E14-17.
[4] Kaufmann T J, Huston J 3rd, Mandrekar J N, et al. Complications of diagnostic cerebral angiography: evaluation of 19, 826 consecutive patients[J]. Radiology, 2007, 243(3): 812-819.
[5] Borden J A, Wu J K, Shucart W A. A proposed classification for spinal and cranial dural arteriovenous fistulous malformations and implications for treatment[J]. J Neurosurg, 1995, 82: 166-179.
[6] Noguchi K, Kuwayama N, Kubo M, et al. Dural arteriovenous fistula involving the transverse sigmoid sinus after treatment: assessment with magnetic resonance digital subtraction angiography[J]. Neuroradiology, 2007, 49(8): 639-43.
[7] Brasse G, Roth H J, Fritzsch D, et al. Now you see it, now you don′t—the hidden life of cerebral dural arteriovenous fistulae[J]. Neuroradiology, 2009, 51(2): 131-3.
[8] 石瀠, 趙衛, 沈進. 硬腦膜動靜脈瘺介入診治新進展[J]. 當代醫學, 2011, 17(14): 109-111.
[9] Luo C B, Chang F C, Teng M M, et al. Aggressive cavernous sinus dural arteriovenous fistula: Angioarchitecture analysis and embolization by various approaches[J]. Journal of the Chinese Medical Association, 2016, 79(3): 152-158.
[10] Kwon B J, Han M H, Kang H S, et al. MR imaging findings of intracranial dural arteriovenous fistulas: relations with venous drainage patterns[J]. American Journal of Neuroradiology, 2005, 26(10): 2500-7.
[11] Lin Y H, Lin H H, Liu H M, et al. Diagnostic performance of CT and MRI on the detection of symptomatic intracranial dural arteriovenous fistula: a meta-analysis with indirect comparison[J]. Neuroradiology, 2016: 1-11.
[12] Farb R I, Agid R, Willinsky R A, et al. Cranial dural arteriovenous fistula: diagnosis and classification with time-resolved MR angiography at 3T[J]. Ajnr American Journal of Neuroradiology, 2009, 30(8): 1546-51.
[13] 彭汝東. 生物型人工硬腦膜在外傷大骨瓣減壓術中的應用[J]. 實用臨床醫藥雜志, 2016, 20(1): 89-90, 93.
[14] 何小艷, 張國忠, 李明洲, 等. OnyX膠遠程與常規注射系統栓塞硬腦膜動靜脈瘺的療效對比[J]. 南方醫科大學學報, 2016, 36(3): 429-432.
[15] 李冬梅, 閆金慧, 趙海萍. Onyx栓塞治療硬腦膜動靜脈瘺的圍術期護理[J]. 華南國防醫學雜志, 2014, 28(9): 938-939.
[16] 董維猛. 急性顱腦損傷的臨床麻醉處理方法探討[J]. 黑龍江醫藥科學, 2013, 36(4): 105-105.
[17] 肖虹, 黃警銳, 胡唏, 等. 損傷控制性手術在178例以重型顱腦損傷為主的多發傷中的應用[J]. 第三軍醫大學學報, 2012, 34(19): 2012-2015.
[18] 陶寧, 汪翼, 杜柯君, 等. 亞低溫治療對重型顱腦損傷患者顱內壓及腦血液生化學指標的影響[J]. 海南醫學院學報, 2015, 21(7): 933-935.
[19] 吳儉, 金國強, 楊利麗, 等. 復方丹參注射液對感染性休克大鼠腦損傷時一氧化氮、B-細胞淋巴瘤-2蛋白及S100的影響[J]. 中華實用兒科臨床雜志, 2014, 29(10): 97-101.
LIU Xiaoming, YE Jing, LAN Yun
(DepartmentofInternalMedicine,GuangwaiHospitalofXichengDistrict
inBeijing,Beijing, 100055)
Objective To analyze relationship between MRI features and the clinical symptoms of dural arteriovenous fistula among different lesions. Methods A total of 89 patients with DAVF diagnosed by DSA were retrospectively analyzed. Clinical materials were collected and divided into invasive and benign, MRI features, as well as the lesion location and clinical classifications according to the whole cerebral angiography. Results The clinical manifestations of DAVF in different parts are different, and MRI manifestation was correlated with the severity of symptoms. The positive rates of MRI in different parts of DAVF were different. Conclusion As a non traumatic examination method, MRI can provide a high diagnostic sensitivity, but this sensitivity is correlated with DAVF of the lesion site.
dural arteriovenous fistula; magnetic resonance imaging; digital subtraction angiography; clinical symptoms
2016-12-24
北京市自然科學基金項目(2015CFB1445)
葉靜
R 651.1
A
1672-2353(2017)07-012-04
10.7619/jcmp.201707004

