有限減壓手術與擴大減壓椎弓根釘內固定+植骨融合術治療高齡老年腰椎退行性疾病的臨床研究
李強 魏運棟 劉科
有限減壓手術與擴大減壓椎弓根釘內固定+植骨融合術治療高齡老年腰椎退行性疾病的臨床研究
李強 魏運棟 劉科
目的 觀察有限減壓手術與擴大減壓椎弓根釘內固定+植骨融合術兩種手術方法治療高高齡腰椎退行性疾病的療效。方法 將94例75周歲以上腰椎退行性疾病患者隨機分為2組。A組45例采用單純有限減壓手術,B組49例采用擴大減壓椎弓根釘內固定+植骨融合術治療。比較2組患者手術時間、手術中出血量、術后引流量及術后首次下床時間。以日本矯形外科學會(JOA)下腰痛評分系統于術后3個月評定臨床療效。于術前、術后3個月及術后1年通過問卷調查的方式調查2組疼痛及日常生活能力情況。結果 2組病例均手術順利,無手術期間及住院期間死亡,A組并發癥發生率4.4%,B組并發癥發生率10.21%,A組并發癥發生率明顯低于對照組,差異有統計學意義(P<0.05)。B組手術時間較A組長,術中出血量及術后引流量多,術后首次下床時間晚,住院時間長,差異均有統計學意義(P<0.05)。A組治療后優良率80.00%,B組79.59%,2組術后恢復優良率比較差異無統計學意義(P<0.05)。2組治療后3個月患者腰腿痛均較治療前減輕,VAS評分下降,生活能力提高,功能障礙減輕,差異有統計學意義(P<0.05),2組比較,術后6個月及1年,A組改善情況優于B組,VAS及ODI功能障礙評分低,差異有統計學意義(P<0.05),Barthel指數差異無統計學意義(P<0.05)。結論 有限減壓手術對老年退行性腰椎疾病有較好的近期及遠期療效,有創傷小、手術時間短、恢復快、安全性高、術后療效確切的優點,對無需過多勞動的高齡患者能夠達到提高生活質量和自理能力目的。
有限減壓手術;擴大減壓椎弓根釘內固定+植骨融合術;腰椎退行性疾病
腰椎退行性病變是腰椎自然老化、退化的生理病理過程,因此該病以中老年人群高發。主要以下腰椎退變為主,表現為慢性腰腿痛、間歇性跛行、性功能及大小便障礙,嚴重時損害神經系統,在影像學上(MRI、CT)則顯示為腰椎管狹窄[1]、腰椎不穩,甚至腰椎滑脫等[2],且常常伴有腰椎間盤突出。隨著我國人民生活水平不斷提高,人平均壽命逐年增高,高齡及超高齡腰椎退行性病變患者也逐年增多,癥狀較輕的患者大多可以通過保守康復治療得到緩解,而保守治療無效者多需手術治療。但是由于老年人大多合并心腦血管系統疾病,骨量下降和骨結構破壞嚴重,加之機體免疫力下降,手術耐受能力差,因此對手術方式的選擇十分慎重。目前臨床治療腰椎退行性病變的主要手術方式有腰椎后路有限減壓、擴大減壓釘棒系統內固定同時輔以椎間植骨進行椎體間融合,但對于老年患者是采用有限減壓,還是擴大減壓的同時進行內固定椎體間融合仍存在較大的爭議。因此,如何選擇最佳的適應高齡腰椎退行性病變患者的手術方法成為骨科臨床關注和研究的焦點。本研究選擇75周歲以上的超高齡腰椎退行性疾病的保守治療無效并符合手術適應癥的患者為研究對象,觀察有限減壓手術與擴大減壓椎弓根釘內固定+植骨融合術兩種手術方法的療效,報告如下。
1 資料與方法
1.1 一般資料 選擇2012年10月至2015年3月冀中能源邢臺礦業集團有限責任公司總醫院75周歲以上的具有手術指征的超高齡老年退行性腰椎疾病腰腿痛患者94例,隨機分為2組,A組為有限減壓手術組45例,男29例,女16例;年齡75~87歲,平均年齡(79.15±2.56)歲。B組為擴大減壓椎弓根釘內固定+植骨融合術49例,男32例,女17例;年齡76~89例,平均(80.28±3.01)歲。2組患者年齡、性別比、合并疾病種類、臨床診斷及手術部位比較差異均無統計學意義(P>0.05),具有可比性。見表1。
1.2 納入及排出標準
1.2.1 納入標準:①所有患者均有神經根壓迫的腰腿疼痛、嚴重間歇性跛行,行走距離<100m即感覺下肢無力或酸脹,伴有單側或雙側下肢疼痛、麻木,伴或不伴有明顯腰痛,或單純腰痛癥狀;②臨床診斷為腰椎間盤突出癥、腰椎管狹窄或腰椎滑脫;③經系統保守治療6個月以上,或在保守治療期間神經根或脊髓壓迫進行性加重;④全部病例術前行腰椎正側位、過伸過屈側位片、CT及MRI檢查,均提示不同程度的腰椎退行性改變、側彎、椎間盤變性突出;⑤患者知情同意,并簽署知情同意書,且術前檢查無明顯手術禁忌證及精神障礙病史;⑥美國麻醉醫師協會(ASA)評定為1~ 3級;⑦病例資料完整,且能獲得隨訪者;⑧無嚴重心、肝、腎等臟器功能不全者;⑨經本院醫學倫理委員會批準。

表1 2組患者一般情況比較
1.2.2 排除標準:①不符合納入標準者;②合并有嚴重骨質疏松或其他骨代謝疾病、脊柱骨折、創傷、脊柱腫瘤、脊柱先天性畸形,或其他骨結構異常者;③伴有明顯的腰椎滑脫及不穩者;④手術部位感染及既往行手術治療者;⑤椎間隙或其他部位的感染;⑥嚴重肝腎功能不全及無法糾正的低蛋白血癥患者;⑦ 75歲以下患者。
1.3 手術方法 傳統后正中入路,暴露相應節段的棘突、椎板及小關節。A組在相應節段行有限減壓,切除黃韌帶,咬除左側上下椎板1/3骨質、上關節突1/2骨質,對椎管、側隱窩,切除壓迫組織。用椎板咬骨鉗咬除棘突根部1/2骨質,過中線擴大潛行減壓充分松解神經根,有間盤突出則切除相應間盤。B組在手術間隙的上下椎體兩側植入椎弓根釘,切除上位脊柱下1/3~1/2椎板及下位脊柱部分上椎板,切除中央黃韌帶。并切除下位脊柱上關節突內側1/3~1/2,充分減壓,去除壓迫神經根及硬膜的致壓因素后,切除間盤,同時植入Cage(Cage均充分填充碎骨塊),固定連桿,X線下確認內固定物位置,反復沖洗創面,縫合切口。
1.4 術后處理 在切口內留置負壓引流,根據引流情況3d內拔除,同時應用抗生素預防感染。相應內科疾病給予相應處置。術后根據情況3d后下地活動,如血常規及X線檢查無異常可出院。康復過程中佩戴腰圍保護。于術后1、3、6、12個月復查,了解康復情況,每次復查做X線檢查。
1.5 評價標準
1.5.1 臨床療效評價:以日本矯形外科學會(JOA) 下腰痛評分系統于術后3個月評定。JOA滿分為29分,包括臨床癥狀(3項) 6分、主觀癥狀(3項) 9分及日常活動受限(7項) 14分構成,分數越低,表明功能障礙越明顯。優:改善率>75%;良:改善率50%~74%;可:改善率25%~49%;差:改善率<25%。優良率=(優+良)/例數)×100%。治療改善率=(治療后評分-治療前評分)/(29-治療前評分)×100%[3]。
1.5.2 日常生活能力和疼痛的改善評價:于術前、術后3個月及術后1年通過問卷調查的方式調查2組疼痛及日常生活能力情況。疼痛評價以視覺模擬評分法(VAS)[4],最低分為0分,最高分為10分,分數越高表示疼痛越嚴重。日常生活能力采用Barthel指數計分法[5],包括不需他人幫助,能夠控制大小便、穿衣、洗澡、進食、洗澡、行走上下樓梯等生活自理的程度,評分范圍為0~100分,分數越高,日常生活能力越強。以功能障礙指數(ODI)即漢化的Oswestry功能障礙指數評價患者功能障礙改善情況,包括疼痛程度、日常活動自理能力、提物、行走、社會活動、旅行等9大項,每項滿分為5分,分值越高,則功能障礙越嚴重[6]。
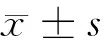
2 結果
2.1 一般情況比較 2組病例均手術順利,無手術期間及住院期間死亡、癱瘓病例,術后均獲得隨訪,隨訪時間4~25個月,平均23.8個月。A組45例手術節段1.9±0.41,B組42例手術節段2.44±0.63。術后A組并發癥2例,術中血管損傷、硬脊膜撕裂各1例,并發癥發生率為4.4%;B組發生并發癥5例,分別為術中硬脊膜撕裂2例,術后神經根性疼痛1例,創口感染1例,下肢深靜脈血栓形成1例,并發癥發生率為10.21%。A組術后并發癥發生率明顯低于對照組,差異均有統計學意義(P<0.05)。2組術后3d患者在護具保護下床旁輕微活動,護具平均佩帶(5.1±0.8)個月。B組無Cage前、后側移位,2例患者椎弓根置入位置偏差,但無神經癥狀。B組術后隨訪1年融合率100%。
2.2 圍手術期情況評價B組手術時間較A組長,術中出血量及術后引流量多,術后首次下床時間晚,住院時間長,差異均有統計學意義(P<0.05)。見表2。
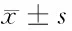
表2 2組圍手術期情況比較
注:與A組比較,*P<0.05
2.3 2組臨床療效評價結果A組治療后優良率80.00%,B組為79.59%,2組術后恢復優良率比較差異無統計學意義(P<0.05)。見表3。

表3 2組臨床療效評價結果比較 例(%)
注:與A組比較,*P<0.05
2.4 2組患者VAS評分及Barthel指數、ODI評價 2組治療后3個月患者腰腿痛均較治療前減輕,VAS評分下降,生活能力提高,功能障礙減輕,差異有統計學意義(P<0.05),術后6個月及1年,A組改善情況優于B組,VAS及ODI功能障礙評分低,差異有統計學意義(P<0.05),Barthel指數差異無統計學意義(P<0.05)。見表4。
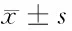
表4 2組患者VAS評分及Barthel指數、ODI評價
注:與A組比較,*P<0.05;與術前比較,#P<0.05
3 討論
腰椎退行性改變是超高齡老年患者腰腿痛常見的發病原因。退變發生時,腰椎小關節間和椎間的發生應力重新分布,關節突活動度相應增加,所受應力增強。關節囊的各種應力也隨著腰椎退變而成倍增加,關節突肥大和增生,同時發生關節囊相應的病理變化,關節面的軟骨也受到破壞。炎癥產物刺激支配關節突的脊神經引起疼痛。關節增生也可以直接卡壓神經根而引發根性痛[7]。以前對于老年腰椎退行性改變患者主要采用非手術治療,能在一定程度上能夠消除神經根炎性水腫而達到“內減壓”的目的,但卻不能從根本上解除壓迫神經根的增生結構,因此容易復發甚至加重。近年來隨著對生活質量要求越來越高及壽命的延長,接受手術治療的老年患者越來越多[8]。
對于高齡退行性腰椎疾病患者,手術的目的是緩解臨床癥狀,提高生活質量,減輕家庭和社會的負擔,同時盡可能的兼顧減少組織損傷,維持脊柱的穩定性。根據近年來的報道,老年退行性腰椎病變手術治療的爭議主要體現在:(1)是微創有限減壓,還是擴大減壓;(2)是否需要融合手術。國外學者認為,徹底減壓是保證療效的關鍵所在,老年患者尤其是超高齡患者,關節退變增生較為嚴重,單純局部減壓較為局限,難以對狹窄的神經根管徹底減壓,且矯正過程中應力較大。雖然廣泛減壓需要大量破壞脊柱后柱結構,會影響脊柱穩定性,但如果減壓不徹底,術后神經根仍然存在壓迫或形成新的壓迫[9]。況且隨著椎弓根釘技術的發展,堅強的釘棒固定及椎間充分的Cage植骨融合可以充分保證脊柱的即刻穩定性[10,11]。也有觀點認為,擴大徹底減壓可破壞脊柱后方穩定性,遠期并發癥發生率高,加之老年患者合并基礎病情、骨質疏松等,手術風險大,因此只需對壓迫神經根的關鍵部位進行“有選擇性的減壓”以降低手術風險,預防后期腰椎失穩[12],且單純減壓治療手術時間短,術中出血少,預后較好[13,14]。徐宏兵等[15]研究認為,老年腰椎退行性病患者手術應遵循最小侵襲原則,提倡減小手術創傷,有限減壓保留了較多脊柱骨性及軟組織結構,更適宜老年患者。楊新明等[16]指出,對于輕、中度退行性腰椎管狹窄而無術前腰椎不穩、椎體滑脫的患者可只施行“有限的手術”。針對老年退變性腰椎手術是否需要行融合手術,Son等[17]研究認為,單純減壓術式創傷相對較小,但對于老年人多腰段病變及腰椎不穩者,應行椎間融合內固定。但Grob等[18]通過隨訪研究顯示,減壓的患者后期并未出現腰椎節段不穩的現象,反而融合手術增加了手術時間、出血量及手術風險。朱續勝[19]研究顯示,單純的減壓容易引起醫源性腰椎不穩,因此單純減壓術治療伴I度退行性滑脫的腰椎椎管狹窄的中遠期療效不如減壓融合內固定術,但術后并發癥發生率低于減壓融合內固定術,因此對于年齡大的患者來說,可以選擇單純減壓。
本研究結果顯示,無論是行單純腰椎后路開窗減壓手術,還是行采用椎板開窗減壓、椎間Cage植骨融合、釘棒系統固定手術,2組治療后3個月患者腰腿痛均較本組治療前減輕,VAS評分下降,生活能力提高,功能障礙減輕,差異有統計學意義(P<0.05),驗證了兩種手術方法對高齡腰椎退變患者均有效(P<0.05),術后優良率比較差異無統計學意義(P>0.05)。隨著人們對生活質量要求的不斷提高,手術也需要考慮到遠期效果,如脊柱能否保持長期穩定性,提高患者的生活質量[20]。本研究對2組患者術后6個月及1年隨訪顯示,A組改善情況優于B組,VAS及ODI功能障礙評分低,差異有統計學意義(P<0.05),Barthel指數差異無統計學意義(P<0.05),提示單純減壓的中、遠期療效更佳。對于高齡老年腰椎手術患者,觀察術后引流量及術中出血量非常重要,這是由于高齡的老年患者機體代償能力差,造血功能減退,失血過多直接影響患者術后恢復及生命安全[21]。本研究結果表明,單純有限減壓手術時間更短,術中出血量及術后引流量更少,術后恢復快,住院時間短,2組差異有統計學意義(P<0.05)。因此我們推測單純有限減壓對高齡患者,創傷小,恢復快,因此能獲得更好的遠期療效。綜合以上觀點我們認為,高齡退行性腰椎疾病患者基礎疾病復雜,手術不耐受、風險高,骨質條件差,應用謹慎行融合術。但在完善和加強圍手術期處理,評估麻醉風險后,積極的內科準備調整、內科狀態相對較好,且有明確的指標提示腰椎不穩或腰椎滑脫,預計減壓術需要切除關節突或術中切除了關節突后,擴大減壓融合內固定也治療是一個可行的選擇。
綜上所述,在嚴格把握適應證的前提下,有限減壓手術治療高齡老年退行性腰椎疾病具有創傷小、手術時間短、恢復快、安全性高、術后療效確切的優點,對無需過多勞動的老年患者,完全能夠達到提高生活質量和自理能力目的,有較好的近期及遠期療效。但為了最大限度地減少手術危險性的發生,治療過程筆者認為應該謹慎處理。做好充分的術前準備,完善術前各重要臟器的功能檢查,詳細詢問病史等,尤其是患者可能存在多種疾病,邀請相關內科進行會診,術前應客觀評估這些疾病對患者是否可以耐受手術以及手術可能產生多大的影響,合并病較多、手術風險大患者盡可能建議保守治療,無手術禁忌證的患者也要根據患者的具體病情考慮不同方式的手術治療。手術中應該嚴格無菌操作,充分止血,準確、快速地有限減壓,維持血容量平衡,防止大量出血及心功能等并發癥的發生[23]。加強圍手術期護理,防止肺部及泌尿系統感染。與患者家屬的術前溝通也很重要,要讓患者家屬對疾病有充分理解,手術的風險有充分的心理準備,要做到有備無患。但本研究中總體病例不多,長遠療效還需在實踐中進一步觀察總結,對2種手術適應證也有待于更多的臨床實踐來驗證。
1 趙建民.下腰椎椎管CT圖像輔助計算機測量分析.中華骨科雜志,2000,19:342-345.
2 陳其聽,陳維善.下腰椎疾患的腰椎小關節角變化規律及其臨床意義.中華骨科雜志,2000,20:55-58.
3YonenobuK,AbumiK,NagataK,etal.Interobserverandintraobserverreliabilityofthejapaneseorthopaedicassociationscoringsystemforevaluationofcervicalcompressionmyelopathy.Spine,2001,26:1890-1894.
4HuskissonEC.Measurementofpain.Lancet,1974,2:1127-1131.
5MahoneyFI,BarthelDW.Functionalevaluation:theBarthelindex.MdStateMedJ,1965,14:61-65.6BydonM,DelaGarza-RamosR,AbtNB,etal.Durotomyisassociatedwithpseudoarthrosisfollowinglumbarfusion.JClinNeurosci,2014,22:544-548.7MaigneJY,AivaliklisA,PreferF.Resultsofsacroiliacjointdoubleblockandvalueofsacroiliacpainprovocationtestsin54patientswithlowbackpain.Spine,1996,21:1889-1892.
8SiebertE,PrtlssH,KlingebielR,etal.Lumbarspinalstenosis:syndrome,diagnosticsandtreatment.NatRevNeurol,2009,5:392-403.
9AnjarwallaNK,BrownLC,McGregorAH.Theoutcomeofspinaldecompressionsurgery5yearson.EurSpineJ,2007,16:1842-1847.
10JayaraoM,ChinIS.Resultsafterlumbardecompressionwithandwithoutdisceetomy:Comparisonofthetransspinousandconventionalapproaches.Neurosurgery,2010,66:152-160.
11CelikSE,CelikS,GksuK,etal.MicrodecompressiveLaminatomyWitha5-yearFollow-upPeriodforSevereLumbarSpinalStenosis.JSpinalDisordTech,2010,23:229-235.
12KimHJ,LeeHM,KimHS,etal.Lifeexpectancyafterlumbarspinesurgery:one-toeleven-yearfollow-upof1015patients.Spine,2008,33:2116-2121.
13WeinsteinJN,LurieJD,TostesonTD,etal.Surgicalversusnonsurgicaltreatmentforlumbardegenerativespondylolisthesis.NEnglJMed,2007,356:2257-2270.
14KatpanH,KasimcanO,CakirogluK,etal.Lumbarspinalstenosisinelderlypatients.AnnNYAcadSci,2007,1100:173-178.
15 徐宏兵,孫常太,文良元,等.65 歲以上老年人腰椎管狹窄癥手術治療的臨床分析.中華老年醫學雜志,2006,25:522-524.
16 楊新明,楊毅,金格勒.有限減壓與椎板減壓融合內固定術治療退行性腰椎管狹窄癥的療效分析.世界最新醫學信息文摘,2016,16:1-3.
17SonS,KimWK,LeeSG,etal.Acomparisonoftheclinicaloutcomesofdecompressionaloneandfusioninelderlypatientswithtwo-levelormorelumbarspinalstenosis.JKoreanNeurosurgSoc,2013,53:19-25.
18GrobD,HumkeT,DvorakJ.Degenerativelumbarspinalstenosis.Decompressionwithandwithoutarthrodesis.JBoneJointSurgAm,1995,77:1036-1041.
19 朱續勝.單純減壓與減壓融合內固定治療I度退行性滑脫腰椎椎管狹窄的療效.包頭醫學院學報,2015,31:68-69.
20SzwedowskiD,WaleckiJ.SpinalCordInjurywithoutRadiographicAbnormality(SCIWORA)-ClinicalandRadiologicalAspects.PolJRadiol,2014,79:461-464.
21 吳葉,曹崢,商衛林,等.老年腰椎退行性疾病患者不同手術療效的比較.脊柱外科雜志,2012,10:296-298.
22 巴根,賈長青,梁峰,等.老年退變性腰椎管狹窄癥的個體化手術治療及臨床療效觀察.東南大學學報(醫學版),2015,34:22-26.
23 郝占元,魏運棟,吳占勇,等.自體骨后路椎間植骨融合聯合椎弓根固定治療腰椎退行性疾病.河北醫藥,2016,38:1864-1867.
10.3969/j.issn.1002-7386.2017.03.016 ·論著·
項目來源:邢臺市科學技術研究與發展支撐計劃項目(編號:2015ZC047)
054000 河北省邢臺市,冀中能源邢臺礦業集團有限責任公司總醫院脊柱外科(李強、魏運棟);河北省邢臺市人民醫院神經內科(劉科)
魏運棟,054000 河北省邢臺市,冀中能源邢臺礦業集團有限責任公司總醫院;
E-mail:ben0521@126.com
R
A
1002-7386(2017)03-0381-05
2016-05-18)

