慢加急性肝衰竭病因、臨床特點與預后關系分析
寧更獻 李力 侯軍良 孫梅花 戎君 鄭歡偉
·論著·
慢加急性肝衰竭病因、臨床特點與預后關系分析
寧更獻 李力 侯軍良 孫梅花 戎君 鄭歡偉
目的 探討慢加急性肝衰竭的病因、臨床特點與預后之間關系。方法 回顧性分析收治的120例慢加急性肝衰竭患者的臨床資料,從誘因、病因、性別、年齡、生化學指標、凝血指標與預后的關系進行分析。結果 120例慢加急性肝衰竭患者中病因為乙肝相關84例 (70%);發病有明確誘因109例(90.83%);死亡組與存活組間的凝血酶原活動度、總膽紅素、血清鈉、白蛋白差異有統計學意義(P<0.01)。死亡組的肝性腦病、肝腎綜合征、上消化道出血及2個以上并發癥的發病率明顯高于存活組(P<0.01)。結論 慢加急性肝衰竭病因以乙肝病毒感染為主,發病前多有明確的誘因,對于乙肝相關慢加急性肝衰竭規律服用抗病毒藥物有重要意義,并且慢加急性肝衰竭的預后與實驗室指標、并發癥明顯相關。
慢加急性肝衰竭;病因;臨床特點
肝功能衰竭是臨床常見的嚴重肝病綜合征,2012年中華醫學會感染病學分會肝衰竭與人工肝學組和中華醫學會肝病學會重型肝病與人工肝學組根據國內外最新的研究成果,對我國《肝衰竭診療指南》再次進行了更新[1]。慢加急性肝衰竭是指在慢性肝病基礎上,短期內(≤4周)發生急性或亞急性肝功能失代償的臨床綜合征[1]。而目前國內外對于慢加急性肝衰竭的內科治療尚無特效辦法。慢加急性肝衰竭的病死率仍然很高,預后很差。因此對于如何早期發現慢加急性肝衰竭,并避免誘發因素,以降低其發生率和死亡率顯得尤為重要。我們對住院并確診為慢加急性肝衰竭的患者從臨床特點、實驗室檢查、預后等方面進行回顧性總結分析,并對相關文獻進行復習,報道如下。
1 資料與方法
1.1 一般資料 收集2011年1月至2015年5月我院收治的慢加急性肝衰竭患者共120例進行回顧性分析,其中男93例,女27例;年齡22~76歲,平均年齡(47.15±12.89)歲;住院天數8~124d,平均(32.87±18.90)d。記錄每份病歷中性別、年齡、住院天數、肝衰竭分期,原發病因、誘因、凝血酶原活動度(PTA)、總膽紅素、白蛋白、血清鈉濃度、治療方案、并發癥、轉歸等情況。其中,凝血酶原活動度等化驗指標結果以入院期間最低結果記錄。
1.2 診斷標準
1.2.1 在慢性肝病基礎上,短期內出現以下臨床表現為:①極度乏力,有明顯的消化道癥狀;②黃疸迅速加深,血清總膽紅素大于正常值上限10倍或每日上升≥17.1mmol/L;③出血傾向,PTA≤40%(或INR≥1.5)、并排除其他原因者;④失代償性腹水;⑤伴或不伴有肝性腦病。排除有下列情況者:有原發性心、腎及血液系統疾病,伴有彌漫性血管內凝血;妊娠期;由于其他疾病而需要長期抗凝藥物治療的患者;肝癌或其他惡性腫瘤有肝臟轉移者[1]。
1.2.2 預后判斷:以在院死亡或出院后7d內死亡為終點入組死亡組,其他歸為存活組。
1.3 方法 將所有患者資料在excel中錄入后,按照臨床轉歸情況進行分組,分為存活組、死亡組。并對各組情況進行匯總分析。
1.3.1 慢加急性肝衰竭患者的誘發因素統計:統計引起此次發病的誘發因素,主要包括有:乙肝患者自行停用抗病毒藥、消化道出血、細菌感染、藥物應用、情緒變化、飲酒等。
1.3.2 慢加急性肝衰竭患者的原發病統計:統計引起慢加急性肝衰竭的原發病情況,主要包括慢性乙型肝炎、乙肝肝硬化、酒精性肝炎、乙肝合并酒精性肝硬化、藥物性肝損傷,不明原因肝損傷,HCV感染、自身免疫性肝病、EB病毒感染歸為其他類。
1.3.3 慢加急性肝衰竭患者的治療方案統計:對于慢加急性肝衰竭的治療方案按照內科藥物治療、內科藥物+人工肝治療進行分類。
1.3.4 慢加急性肝衰竭患者的并發癥統計:對2組患者住院期間并發癥出現情況進行統計。并發癥主要包括肝性腦病、肝腎綜合征、原發性腹膜炎、上消化道出血及合并各部位感染等。
2 結果
2.1 一般臨床特點 120例慢加急性肝衰竭其中男93例(77.5%),女27例(22.5%),男∶女為3.4∶1;年齡22~76歲,平均年齡(47.15±12.89)歲;住院天數3~112s,平均(23.75±18.90)d;存活組78例中男56例(71.8%),女22例(28.2%);年齡22~71歲,平均年齡(46.83±12.29)歲;住院時間(30.06±19.37)d;死亡組42例中男35例(83.3%),女7例(16.7%);年齡24~76歲,平均年齡(48.45±13.04)歲;住院時間(12.14±10.93)d。2組患者在性別比、年齡方面的差異無統計學意義(P>0.05),而住院時間比較差異有統計學意義(P<0.01)。見表1。

表1 2組在年齡、性別比、住院時間比較
2.2 慢加急性肝衰竭發病誘因分析 在120例慢加急性肝衰竭患者中,有明確誘因者109例(90.83%),其中有一種誘因63例,有兩種或兩種以上誘因46例。最常見的誘發因素為肝炎病毒活動,共87例(72.5%):其中病毒變異6例,自行停用抗病毒藥物36例,未規律應用抗病毒治療45例;上呼吸道感染1例;勞累或情緒激動8例;病前大量飲酒7例;服用肝毒性藥物6例。
2.3 2組原發病比較 120例慢加急性肝衰竭病因:慢性乙型肝炎38例,占31.67%;乙肝肝硬化46例,占38.33%,酒精性肝病3例,占2.5%,乙肝肝硬化合并酒精性肝硬化16例,占13.33%,EB病毒感染 1例,占0.8%;自身免疫性肝病1例,占0.8%;藥物性肝損傷5例,占4.17%,病因不明6例,占5%,其他原因4例,占3.34%。通過分析發現存活組病因引起的慢加急性肝衰竭存活組與死亡組差異無統計學意義(P>0.05),但引起慢加急性肝衰竭最多的病因仍是乙型病毒感染,占70%。見表2。

表2 慢加急性肝衰竭的病因構成比
2.4 2組凝血酶原活動度等指標比較 2組間PTA、總膽紅素、白蛋白、血清鈉濃度的水平差異有統計學意義(P<0.01)。見表3。
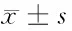

項目存活組(n=78)死亡組(n=42)t值P值PTA(%)30.41±10.1921.66±11.114.35<0.01總膽紅素(mmol/L)491.36±201.36398.21±178.232.51<0.01白蛋白(g/L)31.5±7.322.8±6.56.46<0.01血清鈉(mmol/L)131.8±3.9121.6±4.213.30<0.01
2.5 2組并發癥分析 慢加急性肝衰竭的主要并發癥是腹水、肝性腦病、各部位感染、肝腎綜合征、電解質紊亂、上消化道出血等,這些并發癥與預后的關系分析發現,慢加急性肝衰竭主要并發癥與住院轉歸關系發現,死亡組肝性腦病、肝腎綜合征、上消化道出血、及2種或2種以上并發癥的發生率顯著高于存活組,差異有統計學意義(P<0.01)。見表4。

表4 2組并發癥比較 例(%)
2.6 2組治療方案比較 存活組人工肝治療率低于死亡組,內科藥物治療率高于死亡組,差異有統計學意義(P<0.05)。見表5。

表5 2組治療方案比較 例(%)
3 討論
肝衰竭是多種因素引起的嚴重肝功能損害,是臨床常見的嚴重肝病綜合征,病死率極高[1]。肝衰竭根據病理學組織特征和病情發展速度可分為四類:急性肝衰竭、亞急性肝衰竭、慢加急性肝衰竭和慢性肝衰竭[1]。我國大部分肝衰竭為慢性或慢加急性肝衰竭,慢加急性肝衰竭是我國肝衰竭中最常見的類型之一[2],而且慢加急性肝衰竭是臨床常見的危重癥之一,慢加急性肝衰竭是一個日益公認的潛在慢性肝臟疾病[3],病死率高,預后差,因此早期全面評估病情、合理判斷預后、及時調整治療方案是臨床工作的重要部分[4]。
影響慢加急性肝衰竭預后的因素很多,存活組和死亡組在年齡構成和性別構成上無明顯差異,男性患者發病率較高,男∶女為3.4∶1。而在住院時間上存活組與死亡組有顯著差異,這可能與死亡組患者病情發展較快,病情在短時間內惡化有關。大部分肝衰竭患者發病前均有明顯誘因[5]。通過本研究發現在120例慢加急性肝衰竭患者中,有明確誘因者109例(90.83%),其中有一種誘因63例(52.5%),有兩種或兩種以上誘因46例(38.3%)。最常見的誘發因素為肝炎病毒活動,其中因自行停用抗病毒藥物36例(30%),未規律應用抗病毒治療45例(37.5%),因此對于慢性乙型肝炎患者應在醫師指導下規律用應抗病毒藥物,防止因自行停藥或不規律應用抗病毒藥物導致的病毒耐藥,引起肝功能衰竭發生。
本研究發現在慢加急性肝衰竭病因方面,乙肝病毒感染的慢加急性肝衰竭占絕對主導地位,占70%,發病率遠高于其他病因,這與我國是乙肝病毒感染的高發地區有關[6],這與趙翠萍等[5]的報道相近。慢性乙肝引起的慢加急性肝衰竭在臨床上最常見[7-9]。
肝臟是膽紅素代謝的惟一場所,并且幾乎所有的凝血因子都在肝臟合成[10],而肝功能衰竭患者出現肝細胞大量壞死,導致膽紅素代謝障礙,凝血因子合成障礙,出現膽紅素升高,凝血時間延長,總膽紅素的水平是反映肝臟儲備功能的指標[11]。本研究發現死亡組慢加急性肝衰竭患者總膽紅素水平明顯高于存活組,凝血酶原活動度明顯低于存活組,提示總膽紅素水平對于慢加急性肝衰竭患者預后的判斷具有一定意義。而白蛋白的水平主要反映肝臟的合成功能,有研究發現,死亡組患者血清白蛋白下降的程度明顯高于生存組[12]。本研究發現血清總膽紅素、白蛋白、凝血酶原活動度、血清鈉的變化與患者預后密切相關,上述指標的變化有助于慢加急性肝衰竭患者轉歸的評估。
肝衰竭患者極易發生感染、出血、肝性腦病、肝腎綜合征,甚至多臟器功能衰竭等并發癥,且并發癥的發生與患者的病死率密切相關[13]。通過本組研究發現,肝性腦病、肝腎綜合征、上消化道出血發病率在死亡組明顯高于存活組,并且同時發生2種或2種以上合并癥時病死率明顯升高。而電解質紊亂、各部位感染、腹水2組間差異不大,這與鄔麗娜等[14]的研究報道基本一致,本研究也說明肝性腦病、肝腎綜合征、上消化道出血的發生是判斷轉歸的重要指標。
目前,對肝衰竭的內科治療尚缺乏特效藥物和手段[15],目前治療仍以內科藥物治療聯合人工肝治療的綜合支持治療為主,并強調維持水電解質及酸堿平衡,保證內環境穩定,病情允許時可采取肝移植治療,肝移植仍是慢加急性肝衰竭惟一有效的治療手段[16],5年生存率達74%~90%[17],但是,由于肝移植發展受到供體缺乏、手術復雜加之術后需長期使用免疫抑制劑的限制[18]。
總之,慢加急性肝衰竭患者病情進展快,短期內可出現多臟器功能衰竭,病死率高[19]。慢加急肝衰竭的預后影響因素較多,而并發癥的發生是影響慢加急性肝衰竭預后的重要因素,因此,積極預防及治療并發癥是十分重要的[20]。慢加急性肝衰竭患者需盡早干預,對重要的臨床指標進行動態檢測[21],早期評估預后可對慢加急性肝衰竭患者盡早進行治療,從而提高慢加急性肝衰竭患者的生存率。
1 中華醫學會感染病學分會肝功能衰竭與人工肝學組. 肝功能衰竭診治指南(2012年版). 中華傳染病雜志,2013,31:129-137.
2 曾珍, 樓敏, 常秀娟,等. 四類肝衰竭的臨床特點及轉歸分析. 傳染病信息,2008,21:353-354.
3 蔣承志, 嚴喜章. 慢加急性肝衰竭的研究進展. 臨床肝膽病雜志,2015,31:1501-1504.
4 陳艷芳, 張永標, 梁彩倩. 影響慢加急性肝衰竭患者預后的相關因素分析. 臨床醫學工程,2015,22:1201-1203.
5 趙翠萍, 張小麗, 王艷紅. 慢加急性肝衰竭96例臨床分析. 中國實用醫刊,2012,39:58-59.
6 劉曉燕, 胡瑾華, 王慧芬,等. 1977例急性、亞急性、慢加急性肝衰竭患者的病因與轉歸分析. 中華肝臟病雜志,2008,16:772-775.
7SarinSK,KumarA,AlmeidaJA,etal.Acute-on-chronicliverfailure:consensusrecommendationsoftheAsianPacificAssociationforthestudyoftheliver(APASL).HepatologyInternational,2009,3:269-282.
8MoreauR,JalanR,ArroyoV.Acute-on-ChronicLiverFailure:RecentConcepts.JournalofClinical&ExperimentalHepatology,2015,5:81-85.
9ThierryGustotT,JavierFernandezJ,GarciaE,etal.ClinicalCourseofacute-on-chronicliverfailuresyndromeandeffectsonprognosis.Hepatology,2015,62:243-252.
10 何易剛. 肝硬化患者凝血功能檢測結果分析. 醫學檢驗與臨床, 2014,25:86-87.
11 李斌,余耀,賀軼鋒,等. 常規肝功能檢查在肝儲備功能評估中的價值.中華肝膽外科雜志,2011,17:805-808.
12 劉冰, 鄧存良. 重型肝炎預后的影響因素. 中國基層醫藥,2012,19:769-771.
13 張野, 聶青和. 1892例肝衰竭患者并發癥及死亡原因分析. 實用肝臟病雜志,2014:129-132.
14 鄔麗娜, 丁瑋瑋, 李素文,等. 105例乙肝相關性慢加急性肝衰竭的臨床分析. 安徽醫學,2010,31:326-329.
15 劉翠萍, 余祖江. 全程門冬氨酸鳥氨酸治療延緩乙型肝炎病毒相關慢加急性肝衰竭的進展. 中華肝臟病雜志,2011,19:63-64.
16 郭慶良, 段斌偉, 盧實春,等.MCP-1結合CLIF器官衰竭評分在預測慢加急性肝衰竭患者肝移植術后并發癥中的作用. 國際外科學雜志,2015,42:799-803.
17ChanACY,FanST.CriteriaforlivertransplantationinACLFandoutcome.HepatologyInternational,2015,9:1-5.
18 顧廣祥, 施曉雷, 丁義濤. 慢加急性肝衰竭病因及其病理生理機制研究進展. 中華肝膽外科雜志,2011,17:861-864.
19MoreauR,JalanR,GinesP,etal.Acute-on-ChronicLiverFailureIsaDistinctSyndromeThatDevelopsinPatientsWithAcuteDecompensationofCirrhosis.Gastroenterology,2013,144:1-9.
20 聶青和. 肝硬化慢性肝衰竭臨床治療實踐. 中國實用內科雜志,2013,33:698-701.
21 聶青和. 肝衰竭實驗室檢測的臨床價值及新指標評價. 臨床肝膽病雜志,2013,29:666-669.
10.3969/j.issn.1002-7386.2017.02.014
項目來源:河北省醫學科學研究重點課題(編號:ZD20120175)
050021 河北省石家莊市第五醫院
李力,050021 河北省石家莊市第五醫院;
E-mail:lilisjz120@163.com
R
A
1002-7386(2017)02-0214-03
2016-09-13)

