平均血小板體積對經皮冠狀動脈介入治療患者發生主要不良心血管事件的預測價值
李其華,易秋艷,陳見紅,蔣芳勇,銀劍斌
(柳州市人民醫院,廣西柳州545001)
平均血小板體積對經皮冠狀動脈介入治療患者發生主要不良心血管事件的預測價值
李其華,易秋艷,陳見紅,蔣芳勇,銀劍斌
(柳州市人民醫院,廣西柳州545001)
目的 探討平均血小板體積(MPV)對經皮冠狀動脈介入(PCI)治療患者術后主要不良心血管事件(MACE)的影響。方法 選擇冠狀動脈造影明確診斷冠心病并行PCI治療患者393例,根據有無發生MACE將患者分為MACE組25例和無MACE組368例,比較兩組患者吸煙、高血壓、糖尿病、血脂異常發生情況,分析MPV與MACE的關系。結果 術后隨訪(24.5±6.5)月,與無MACE組患者比較,MACE組患者高血壓、糖尿病發生率增高,MPV增大,差異有統計學意義(P均<0.05)。多因素Cox回歸分析顯示在校正其他因素影響后,MPV是MACE的獨立預測因素(RR=2.243,95%CI為1.686~3.172,P<0.05)。受試者工作特征曲線顯示MPV預測MACE的曲線下面積為0.715(95%CI為0.643~0.806,P<0.05),最佳界點為10.52 fl,敏感度為0.548,特異度為0.782。結論 MPV是冠心病患者PCI術后發生MACE的獨立預測因素,與患者不良預后相關。
冠狀動脈疾病;經皮冠狀動脈介入治療;平均血小板體積;主要不良心血管事件
冠心病經皮冠狀動脈介入(PCI)治療的患者,在強化藥物治療基礎上仍有可能發生冠狀動脈再狹窄、心肌梗死,甚至死亡。研究表明,平均血小板體積(MPV)與血小板功能活化和血管壁炎癥反應嚴重程度密切相關,對預測急性心肌梗死及其預后有重要的臨床價值。然而,MPV與冠心病患者PCI術后發生主要不良心血管事件(MACE)的關系,目前相關研究較少。本研究通過分析MPV與MACE的關系,探討MPV對冠心病患者PCI術后長期預后的影響。
1 資料與方法
1.1 臨床資料 選取2012年6月~2013年10月在本院心血管內科住院經冠狀動脈造影明確診斷冠心病并行PCI治療患者393例。用Judkins法行選擇性冠狀動脈造影,冠心病診斷標準為冠脈造影顯示主要冠狀動脈即左主干、前降支、回旋支、右冠狀動脈或其主要分支直徑狹窄≥50%。罪犯血管的確定以冠脈造影結合心電圖、超聲心動圖綜合判斷。對有指征的患者以標準方法行PCI術重建血運。PCI手術成功定義為罪犯血管遠端血流達TIMI 3級,殘余狹窄<30%。393例根據PCI術后有無發生MACE分為兩組。MACE組25例(其中靶血管血運重建11例,非致死性心肌梗死6例,非致死性卒中3例,心血管死亡5例),男17例、女8例,年齡(65.46±4.98)歲,BMI(26.82±2.90)kg/m2;無MACE組368例,男263例、女105例,年齡(63.52±5.44)歲,BMI(26.64±3.03)kg/m2;兩組性別構成、年齡、BMI差異無統計學意義(P均>0.05)。兩組均排除以下患者:①急性心肌梗死;②嚴重的呼吸系統疾病;③嚴重的泌尿系統疾病,包括急性腎功能不全、急慢性腎炎、終末期腎病等;④結締組織疾病;⑤任何其他嚴重的疾病或狀況,如惡性腫瘤、重度貧血等;⑥臨床資料或者冠狀動脈造影檢查項目不全者。
1.2 研究方法 清晨靜息狀態下測量患者血壓,連續3次,取其均值。高血壓定義為:收縮壓≥140 mmHg和(或)舒張壓≥90 mmHg,或正在服用降壓藥物治療。空腹8 h后,于次日清晨6:00抽取外周靜脈血檢測血糖、血脂等生化指標。糖尿病診斷標準:空腹血糖≥7.0 mmol/L,或糖耐量試驗2 h血糖≥11.1 mmol/L,或正在服用降糖藥或注射胰島素治療。血脂異常定義為:總膽固醇(TC)≥5.18 mmol/L和(或)低密度脂蛋白膽固醇(LDL-C)≥3.37 mmol/L和(或)甘油三脂(TG)≥1.70 mmol/L,或者目前正在服用降脂藥物。吸煙史定義為吸煙≥1支/d,并且連續吸煙>1年。入院后立即抽取外周靜脈血以血細胞分析儀檢測MPV,入院7 d內行心臟彩超檢查測定左室射血分數(LVEF)。PCI術后對所有患者進行門診隨診結合電話隨訪,隨訪至出現MACE,包括靶血管血運重建、非致死性心肌梗死、非致死性卒中、心血管死亡。共隨訪18~31(24.5±6.5)月。
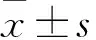
2 結果
2.1 兩組一般情況比較 與無MACE組比較,MACE組高血壓、糖尿病發生率增高(P均<0.05)。見表1。

表1 兩組一般情況比較[例(%)]
注:與無MACE組比較,*P<0.05。
2.2 兩組MPV、LVEF比較 無MACE組MPV為(9.87±0.92)fl,LVEF為(57.41±4.33)%;MACE組MPV為(10.45±0.98)fl,LVEF為(56.38±5.10)%。與無MACE組比較,MACE組MPV增大(P<0.05)。
2.3 MACE影響因素的Cox比例風險回歸模型分析 以是否發生MACE為因變量(賦值:是=1,否=0),以年齡(賦值:實測值)、性別(賦值:男=1,女=0)、吸煙(賦值:有=1,無=0)、BMI(賦值:實測值)、高血壓(賦值:是=1,否=0)、糖尿病(賦值:是=1,否=0)、血脂異常(賦值:是=1,否=0)、LVEF(賦值:實測值)和MPV(賦值:實測值)為自變量進行單因素Cox回歸分析,顯示MPV、高血壓、糖尿病是MACE的影響因素,進一步行多因素Cox回歸分析顯示在校正其他影響因素后,MPV、糖尿病仍是MACE的獨立預測因素。見表2。

表2 MACE影響因素的Cox比例風險回歸模型分析
2.4 MPV預測MACE的價值 以MACE為狀態變量,MPV為檢驗變量,繪制ROC曲線。MPV預測MACE的ROC曲線下面積為0.715(95%CI為0.643~0.806,P<0.05),最佳界點為10.52 fl,敏感度為0.548,特異度為0.782。
3 討論
MPV是反映血小板活化狀況和功能的重要指標。MPV的變化與急性心肌梗死的發生和患者預后有關。研究表明,MPV在急性心肌梗死患者中明顯增大,是發生急性心肌梗死的獨立預測因素[1~3]。Taglieri等[4]研究顯示,MPV增大可增加急性心肌梗死患者主要終點事件和心血管死亡風險。Goncalves等[5,6]研究也發現,MPV增大與急性心肌梗死患者PCI術后死亡和心血管事件復合終點密切相關,可作為長期不良預后的預測因素。但MPV與冠心病患者PCI術后長期預后的關系,目前相關研究較少。本研究納入行PCI治療冠心病患者,分析MPV與術后發生MACE的關系,結果顯示,與無MACE組患者比較,MACE組患者MPV增大,在校正其他因素影響后,MPV與MACE獨立相關。ROC曲線顯示MPV具有中等程度預測MACE的能力。
MPV增大引起冠心病患者術后發生MACE風險增加的原因可能與以下幾點有關:①大體積的血小板相對于小體積血小板含有更多血栓素A2,表達更多糖蛋白Ⅱb、Ⅲa受體,具有更強趨化、黏附和聚集功能。而且,大體積血小板可以釋放更多的活性因子,如血小板因子-4、P選擇素以及血小板源性生長因子等,誘導血管內皮細胞損傷和炎癥反應加重,促進動脈粥樣硬化進展和血栓形成[7]。②MPV增大患者常合并高血壓、糖尿病、血脂異常等臨床疾病,多種因素共同作用導致血管內皮細胞損傷,引起白細胞介素等細胞因子分泌增多,刺激骨髓產生更多體積增大的血小板,后者促進血栓形成及缺血事件發生[8]。而缺血組織也可以產生以上細胞因子,進一步促進骨髓產生更多大體積血小板[9]。③大體積血小板常以網狀形式存在,對抗血小板藥物治療效果產生嚴重影響,從而增加了血栓形成的風險[10]。
總之,MPV對冠心病患者PCI術后發生MACE存在較高的預測價值。而且,由于MPV的檢測具有方法簡單、成本低廉的特點,通過測定MPV來評估患者發生MACE的風險簡便易行,可以指導臨床采取更加積極的干預措施,改善患者長期預后。但是,本研究納入病例數相對較少,其結論的可靠性有待在今后的研究中通過增加病例數量進一步證實。
[1] Yilmaz MB,Cihan G,Guray Y,et al.Role of mean platelet volume in triaging acute coronary syndromes [J].J Thromb Thrombolysis,2008,26(1):49-54.
[2] Chu H,Chen WL,Huang CC,et al.Diagnostic performance of mean platelet volume for patients with acute coronary syndrome visiting an emergency department with acute chest pain:the Chinese scenario [J].Emerg Med J,2011,28(7):569-574.
[3] ?zlü MF,?ztürk S,Ayhan SS,et al.Predictive value of mean platelet volume in young patients with non-ST-segment elevation acute coronary syndromes:a retrospective observational study [J].Anadolu Kardiyol Derg,2013,13(1):57-61.
[4] Taglieri N,Saia F,Rapezzi C,et al.Prognostic significance of mean platelet volume on admission in an unselected cohort of patients with non ST-segment elevation acute coronary syndrome [J].Thromb Haemost,2011,106(1):132-140.
[5] Goncalves SC,Labinaz M,Le M,et al.Usefulness of mean platelet volume as a biomarker for long-term outcomes after percutaneous coronary intervention [J].Am J Cardiol,2011,107(2):204-209.
[6] Eisen A,Bental T,Assali A,et al.Mean platelet volume as a predictor for long-term outcome after percutaneous coronary intervention [J].Thromb Thrombolysis,2013,36(4):469-474.
[7] Kamath S,Blann AD,Lip GY.Platelet activation:assessment and quantification [J].Euro Heart J,2001,22(17):1561-1571.
[8] Martin JF,Kristensen SD,Mathur A,et al.The causal role of megakaryocyte-platelet hyperactivity in acute coronary syndromes [J].Nat Rev Cardiol,2012,9(11):658-670.
[9] Vizioli L,Muscari S,Muscari A.The relationship of mean platelet volume with the risk and prognosis of cardiovascular disease [J].Int J Clin Pract,2009,63(10):1509-1515.
[10] Guthikonda S,Alviar CL,Vaduganathan M,et al.Role of reticulated platelets and platelet size heterogeneity on platelet activity after dual antiplatelet therapy with aspirin and clopidogrel in patients with stable coronary artery disease [J].J Am Coll Cardiol,2008,52(9):743-749.
李其華(E-mail:liqihuazz@126.com)
10.3969/j.issn.1002-266X.2017.01.019
R541.4
B
1002-266X(2017)01-0056-03
2016-04-27)

