急性心肌梗死合并糖尿病患者冠脈介入治療后心室重構的變化
李亞芹,王乾一,徐占穩,康世鑫,魏媛,李靖
(河北大學附屬醫院,河北保定071000)
急性心肌梗死合并糖尿病患者冠脈介入治療后心室重構的變化
李亞芹,王乾一,徐占穩,康世鑫,魏媛,李靖
(河北大學附屬醫院,河北保定071000)
目的 探討糖尿病對急性心肌梗死患者冠脈介入治療后心室重構的影響。方法 選擇急性ST段抬高型心肌梗死并行冠脈介入治療患者115例,其中合并糖尿病37例(糖尿病組)。無糖尿病78例(非糖尿病組)。采用酶聯免疫吸附法檢測兩組血清CPK、 CK-MB、TC、HDL-C、LDL-C、TG、FPG、 GHbA1c水平,采用心臟超聲測定兩組左室舒張末期容量(LVEDV)及左室收縮末期容量(LVESV)、左室射血分數(LVEF)、E/A、心臟等容舒張時間(IVRT)、室壁運動指數(WMSI);觀察兩組左室重構、心力衰竭、心電圖ST段回落>70%發生率。結果 隨訪6個月,糖尿病組失訪1例,死亡1例,非糖尿病組失訪4例,死亡1例;余108例完成整個隨訪過程。PCI治療6個月,兩組血清CPK、 CK-MB、TC、HDL-C、LDL-C、TG水平差異無統計學意義(P均>0.05),FPG、GHbA1c差異有統計學意義(P均<0.05);兩組LVEDV、LVEF、E/A、IVRT差異無統計學意義(P均>0.05),LVESV、WMSI差異有統計學意義(P均<0.05)。糖尿病組心電圖相應導聯ST段回落>70%的發生率低于非糖尿病組(17.14%vs 47.94%,P=0.003);有心力衰竭癥狀的患者糖尿病組比非糖尿病組多(37.14%vs 19.17%,P=0.008);行PCI治療后心室重構的發生率糖尿病組與非糖尿病相比無統計學差異(37.14%vs 28.76%,P=0.082)。結論 急性心肌梗死合并糖尿病患者PCI術后出現心力衰竭的概率比無糖尿病患者高,但與心室重構無直接關系。
急性心肌梗死;冠脈介入治療;心室重構;糖尿病
急性心肌梗死后心力衰竭與心室重構相關。心室重構是一個復雜的過程,與心肌再灌注扥個多種因素有關。研究表明,糖尿病患者發生急性心肌梗死后其近期、遠期病死率以及合并心力衰竭的發生率均高于無糖尿病患者[1,2]。為此,本研究就糖尿病對急性心肌梗死冠脈介入治療后患者心室重構的影響進行了觀察。
1 資料與方法
1.1 臨床資料 選擇2012年10月~2014年2月本院確診為急性ST段抬高型心肌梗死患者115例,其中行急診PCI治療21例,行擇期PCI治療94例;PCI治療成功的標志為梗死相關血管血流殘余狹窄<30%,血流分級為TIMI 3級。PCI治療后在無禁忌的情況下,均給予規范化的抗血小板、他汀類調脂、ACEI抑制心室重構及β-受體阻斷劑降低心肌耗氧量等治療。根據糖尿病診斷標準(經飲食控制、口服降糖藥物或皮下注射胰島素控制血糖,患者隨機血糖≥11.1 mmol/L;如隨機血糖>7.8 mmol/L,同時<11.1 mmol/L,葡萄糖耐量試驗口服葡萄糖2 h后血糖>11.1 mmol/L),115例患者分為兩組。合并糖尿病37例(糖尿病組),男25例、女12例,年齡(63.4±10.5)歲,BMI(27.0± 3.7)kg/m2。未合并糖尿病78例(非糖尿病組),男50例、女28例,年齡(61.6±8.9)歲,BMI(26.4 ±3.9)kg/m2。兩組患者性別、年齡、BMI比較差異無統計學意義(P均>0.05)。
1.2 心肌酶、血脂、血糖檢測 所有入選患者入院后第2天空腹抽取靜脈血4 mL送檢,采用酶聯免疫吸附法測定兩組患者血清CPK、CK-MB、TC、HDL-C、LDL-C、TG、FPG、GHBA1c水平。
1.3 心臟結構及功能檢查 ①心臟超聲檢查:患者急性ST段抬高型心肌梗死后36 h及PCI治療6個月時采用心臟超聲測定左室舒張末期容量(LVEDV)及左室收縮末期容量(LVESV)、左室射血分數(LVEF)、E/A比值、心臟等容舒張時間(IVRT)、室壁運動指數(WMSI)。左室重構的認定標準為:同一患者治療6個月較心肌梗死后36 h LVEDV增加20%以上。②心電圖檢查:行體表心電圖檢查,測定PCI治療6個月時相應導聯ST段回落情況,ST段回落>70%有臨床診斷意義。在隨訪過程中,觀察兩組患者心力衰竭發生情況。心力衰竭的診斷標準:急性心肌梗死后PCI治療6個月內出現加重的呼吸困難、雙肺水腫或淤血,有病理性第3心音或心臟超聲證實心臟擴大以及射血分數降低。
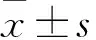
2 結果
2.1 兩組心肌酶、血脂、血糖比較 隨訪6個月,糖尿病組失訪1例,死亡1例,非糖尿病組失訪4例,死亡1例;余108例完成整個隨訪過程。兩組心肌酶、血脂、血糖比較見表1。

表1 兩組心肌酶、血脂、血糖比較
2.2 兩組心臟結構及功能指標比較 見表2。
2.3 兩組心力衰竭、左室重構及ST段回落情況隨訪6個月,糖尿病組出現心力衰竭癥狀患者13例(37.14%),非糖尿病組14例(19.17%),兩組比較有統計學意義(P=0.008);心電圖檢查ST段回落>70%者糖尿病組為6例(17.14%),非糖尿病組35例(47.94%),兩組比較有統計學差異(P=0.003)。糖尿病組出現左室重構13例(37.14%),非糖尿病組21例(28.76%),兩組比較無統計學差異(P=0.082)。

表2 兩組心臟結構及功能指標比較
3 討論
研究顯示,糖尿病是急性心肌梗死后心功能惡化的主要因素之一[1,2]。糖尿病患者急性心肌梗死心力衰竭的發生率高于無糖尿病患者,其原因可能與糖尿病患者冠脈血管多支病變的發生率較高有關,同時糖尿病患者發生心肌微血管病變,導致糖尿病性心肌病[3]。張東銘等[4]研究發現,糖尿病患者發生心肌梗死后周圍心肌細胞凋亡增加,心肌細胞減少,導致心室重構是心力衰竭的發生原因。目前,有關急性心肌梗死患者PCI治療后左室重構、心力衰竭、糖尿病三者之間的關系仍存在爭議。Solomon等[5]研究顯示,糖尿病患者急性心肌梗死后出現心力衰竭癥狀的概率比非糖尿病患者高。Iwasaka等[6]在小樣本研究中發現,急性心肌梗死合并糖尿病易出現左室功能惡化及心室擴張。Dini等[7]發現在糖尿病患者與非糖尿病患者在急性心肌梗死后心室擴張程度方面無統計學差異。有研究表明,在心肌梗死后糖尿病不是預測隨后發生左室重構的一個獨立預測因子[8];也有研究顯示,急性心肌梗死后6個月,高血糖是發生左室擴張的強有力預測因子。
本研究表明,急性心肌梗死后糖尿病患者心力衰竭的發生率比非糖尿病患者高,糖尿病組患者室WMSI比非糖尿病患者高,兩組相比有統計學意義,分析原因與糖尿病患者多為冠脈血管多支病變及微血管病變引發心肌缺血,導致心肌運動減弱比較明顯有關,故LVESV糖尿病組比非糖尿病組高,也是導致糖尿病組心衰發生率高的原因;但LVEF在兩組間對比無統計學意義,分析原因或許與本研究入選樣本不夠大,或入選患者心功能較差者偏少有關;糖尿病患者與非糖尿病患者左室重構發生率比較無統計學意義,故急性心肌梗死合并糖尿病患者心力衰竭的發生與左室重構無直接的因果關系,即心肌梗死后左室重構的發生及進展與心力衰竭癥狀的出現不同步。還有研究表明,糖尿病患者發生心力衰竭癥狀與舒張功能不全有關[10]。糖尿病患者發生舒張功能不全的原因較多,如微血管功能異常、炎癥反應增強、膠原合成失衡致心臟腎素-血管緊張素系統激活、脂肪酸和葡萄糖的代謝改變均可造成心室舒張功能減退[11]。舒張性心力衰竭與收縮性心力衰竭雖然發生機制不同,但預后相同,均有較高的病死率[12]。
既往研究表明,在急性心肌梗死介入治療后,心肌再灌注損傷可引起左室重構的發生[13]。裴漢軍等[14]通過動物實驗表明,糖尿病患者在急性心肌梗死介入治療后再灌注損傷比不合并糖尿病的患者更嚴重。糖尿病可引起心肌和微循環的改變,膠原增生和沉積與糖尿病引起的舒張及收縮功能不全有關。糖尿病還可引起慢性冠脈微血管的損傷,導致心肌梗死后組織的再灌注損傷,可能與糖尿病患者心力衰竭的發生率較高有關。
[1] Mukamal KJ,Nesto RW,Cohen MC,et al.Impact of diabetes on long-term survival after acute myocardial infarction:comparability of risk with prior myocardial infarction[J].Diabetes Care,2001,24(8):1422-1427.
[2] Timmer JR,Ottervanger JP,Thomas K,et al.Long-term cause-specific mortality after myocardial infarction in diabetes [J].Eur Heart J,2004,25(6):926-931.
[3]郝玉明,朱文玲.心肌梗死后的心室重構[J],中華心血管病雜志,2005,33(2):196-197.
[4]張東銘,張蘇河,徐占穩,等.糖尿病大鼠心肌梗死后非梗死區心肌細胞凋亡和增殖機制[J],鄭州大學學報(醫學版),2010,45(2):259-262.
[5]Solomon SD,St John Sutton M,Lamas GA,et al.Ventricular remodeling does not accompany the development of heart failure in diabetic patients after myocardial infarction[J].Circulation,2002,106(12):1251-1255.
[6] Iwasaka T,Takahashi N,Nakamura S,et al.Residual left ventricular pump function after acute myocardial infarction in NIDDM patients[J].Diabetes Care,1992,15(2):1522-1526.
[7] Dini FL,Volterrani C,Giaconi A,et al.Left ventricular size and function in patients with noninsulin-dependent diabetes and postinfarction total or subtotal coronary occlusions[J].Angiology,1998,49(6):967-973.
[8] Carrabba N,Valenti R,Parodi G,et al.Left ventricular remodeling and heart failure in diabetic patients treated with primary angioplasty for acute myocardial infarction[J].Circulation,2004,110(6):1974-1979.
[9] Nicolau JC,Maia LN,Vitola JV,et al.Baseline glucose and left ventricular remodeling after acute myocardial infarction[J].Diabetes Compl,2007,21(2):294-299.
[10] Bolognese L,Carraba N,Santoro GM,et al.Angiographic findings time course of regional and global left ventricular function in diabetic patients with acute myocardial infarction treated with primary percutaneous transluminal coronary angioplasty[J].Am J Cardiol,2003,91(5):544-549.
[11] 梁元碧,何小英.糖尿病合并急性心肌梗死與非糖尿病心肌梗死對比分析[J].中國誤診學雜志,2004,4(4):547-548.
[12] 巴俊強,蔣成燕,袁立英,等.2型糖尿病治療效果與心肌梗死的關系[J].第三軍醫大學學報,2008,30(14):1387-1388.
[13] 韓澤紅,彭道泉.急性心肌梗死合并糖尿病患者58例臨床特點分析[J].基層醫學論壇,2009,13(10):317-319.
[14] 裴漢軍,容之遠,吳永健,等.糖尿病在糖尿病大鼠心肌梗死后心力衰竭形成中的效應[J].中國病理生理雜志,2009,25(6):1051-1058.
Changes of ventricular remodeling in patients with acute myocardial infarction combined with diabetes mellitus after PCI
LIYaqin,WANGQianyi,XUZhanwen,KANGShixin,WEIYuan,LIjing
(AffiliatedHospitalofHebeiUniversity,Baoding071000,China)
Objective To investigate the influence of diabetes mellitus (DM) on ventricular remodeling in patients with acute myocardial infarction undergoing primary percutaneous coronary intervention (PCI).Methods Totally 115 patients with acute ST-segment elevation cardial infarction (STEMI) underwent PCI,including 37 cases of patients with DM (AMI with DM,DM group) and 78 cases without DM (AMI without DM,non-DM group).The levels of CPK,CK-MB,TC,HDL-C,LDL-C,TG,FPG,and HbAc1were detected by ELASA.The left ventricular end-diastolic volume (LVEDV),left ventricular end-systolic volume (LVESV),left ventricular ejection fraction (LVEF),E/A,heart isovolumic relaxation time (IVRT),and wall motion score index (WMSI) was determined by echocardiography in the two groups.The left ventricular remodeling and heart failure,and the incidence rate of ST-segment fall >70% was observed in the two groups.Results All patients were followed up for 6 months.In the DM group,1 lost to follow-up,1 died,while in the non-DM group,4 lost to follow-up,and 1 died.The rest of 108 patients completed follow-up process.After 6-month PCI,no statistical difference was found in CK,CK-MB,TC,HDL-C,LDL-C,and TG between these two groups (allP>0.05),while significant difference was found in FPG and HbA1cbetween these two groups (allP<0.05).No statistical difference was found in LVEDV,LVEF,E/A and IVRT between these two groups (allP>0.05).LVESV,WMSI had statitical difference (allP<0.05).Patients with DM showed a significantly higher rate of ST-segment fall >70% as compared with that of patients without DM (17.14% vs 47.94%,P=0.003).Despite a similar incidence of LV remodeling between DM and non-DM groups (37.14% vs 28.76%,P=0.082),symptoms of heart failure were significantly more in diabetic patients (37.14% vs 19.17%,P=0.008) at 6-month follow-up.Conclusion The risk of heart failure after PCI in patients with acute myocardial infarction and diabetes mellitus is higher than that in non-diabetic patients,but there is no direct relationship with ventricular remodeling.
acute myocardial infarction; percutaneous coronary intervention; ventricular remodeling; diabetes mellitus
河北省科技廳科技支撐計劃資助項目(14277786D)。
李亞芹(1973-),女,副教授,碩士,主要研究方向為急性心肌梗死后心室重構。E-mail:liyaqin2014@163.com
王乾一(1980-),女,主治醫師,碩士,主要研究方向為冠心病的介入治療。E-mail:lxxiao1225@sina.com
10.3969/j.issn.1002-266X.2017.01.006
R542.2
A
1002-266X(2017)01-0019-03
2016-04-13)

