粉塵螨滴劑與匹多莫德聯合應用對小兒變應性鼻炎伴哮喘的療效及機制
張渝,陽倩,吳青
(四川省醫學科學院 四川省人民醫院,成都610072)
粉塵螨滴劑與匹多莫德聯合應用對小兒變應性鼻炎伴哮喘的療效及機制
張渝,陽倩,吳青
(四川省醫學科學院 四川省人民醫院,成都610072)
目的 觀察粉塵螨滴劑聯合匹多莫德對小兒變應性鼻炎伴哮喘的療效,探討其作用機制。方法 60例變應性鼻炎伴哮喘患兒隨機分為觀察組和對照組,每組30例。兩組均行常規治療,舌下含服粉塵螨滴劑;治療組在此基礎上口服匹多莫德,治療前及治療12周時評價鼻炎及哮喘嚴重程度,檢測血清IgM、IgG、IgA及CD3+、CD4+、CD4+/CD8+,測定血清CRP、IL-8、TNF-α及第1秒用力呼氣容積(FEV1)、最大呼氣峰流速(PEF)、用力呼氣25%流速(PEF25)、用力呼氣50%流速(PEF50)、用力呼氣75%流速(PEF75)。結果 兩組治療12周時,鼻炎和哮喘癥狀評分均較治療前降低,血清IgM、IgG、IgA及CD3+、CD4+、CD4+/CD8+均較治療前升高,CD8+均較治療前降低,血清CRP、IL-8、TNF-α水平均較治療前降低,FEV1、PEF、PEF25、PEF50、PEF75均較治療前下降,同組治療前后比較P均<0.05;觀察組治療后上述指標變化均較對照組顯著(P均<0.05)。結論 粉塵螨滴劑聯合匹多莫德治療變應性鼻炎伴哮喘患兒效果肯定,提高患兒免疫功能、減輕炎癥反應、促進肺功能改善可能是其作用機制。
變應性鼻炎;哮喘;匹多莫德;舌下免疫治療;粉塵螨滴劑;小兒
變應性鼻炎和哮喘是兒科常見病,二者均為變態反應性疾病,在流行病學和病理免疫機制等方面存在交叉,20%~40%的變應性鼻炎患者合并支氣管哮喘,58%~93%的哮喘患者伴有變應性鼻炎,臨床將二者合稱為全呼吸道炎癥高反應綜合征,其發病率呈逐年上升趨勢[1]。目前,變應性鼻炎伴哮喘患兒臨床主要采用對癥治療,但療效個體差異大,且易復發。2010年ARIA指南建議對變應性鼻炎合并哮喘采用舌下或皮下免疫治療以控制哮喘癥狀[2]。但小兒患者免疫系統尚未完全成熟,在治療過程中應重視免疫功能的調節。匹多莫德是一種新型人工合成高純度二肽,具有廣譜免疫促進作用,且具有抗毒性、抗感染性、抗氧化性、抗刺激性等特征,可促進非特異性及特異性免疫反應,進而發揮強效的抗菌和抗病毒作用[3]。本研究探討舌下含服粉塵螨滴劑聯合匹多莫德口服治療小兒變應性鼻炎伴哮喘的療效及其作用機制。
1 資料與方法
1.1 臨床資料 選取2014年1月~2016年1月四川省人民醫院收治的變應性鼻炎伴哮喘患兒60例,男32例、女28例,年齡5~14(8.65±1.28)歲,變應性鼻炎病程6個月~5年[(2.58±1.05)年]、哮喘病程3個月~4年[(1.38±0.25)年]、間歇性36例、持續性24例,輕度14例、中度28例、重度18例。納入標準:①年齡5~15歲,不限性別;②均符合《兒童變應性鼻炎診斷和治療指南》中小兒變應性鼻炎診斷標準[4]和《兒童支氣管哮喘的診斷及治療》中支氣管哮喘診斷標準[5];③過敏原皮膚試驗陽性;④可準確表達自身不適癥狀;⑤依從性良好,遵醫囑用藥;⑥臨床資料齊全,無影響療效準確性評價的因素。排除標準:①不符合納入標準;②合并其他呼吸系統疾病;③嚴重先天性疾病;④合并嚴重心、肝、腎功能不全;⑤近期(2周內)服用抗組胺等對皮膚反應有抑制作用的藥物;⑥入組前4周內服用糖皮質激素和免疫調節劑,間斷或持續吸入激素>6個月;⑦急性發作期重度及危重度哮喘患兒或哮喘危重狀態;⑧中重度持續性哮喘;⑨智力發育遲緩;⑩精神障礙。采用隨機數字表法將60例患兒分為觀察組和對照組,每組30例,兩組性別比、年齡、病程、病情嚴重程度等一般臨床資料均具有可比性。
1.2 治療方法 兩組入院后均按ARIA和GINA指南行變應性鼻炎常規治療,同時舌下含服粉塵螨滴劑5號(商品名:暢迪)行對因治療:第1周用暢迪1號2 mL(蛋白濃度1 μg/mL)、第2周用暢迪2號(蛋白濃度10 μg/mL)、第3周用暢迪3號(蛋白濃度100 μg/mL),每周1~7天按說明書依次含服1、2、3、4、6、8、10滴;第4周起用暢迪4號(蛋白濃度333 μg/mL),3滴/次;均含服1~3 min后吞咽,1次/d,固定時間用藥;第6周起用暢迪5號(蛋白濃度1 000 μg/mL),1次/d,2滴/次,維持治療1年。用藥期間行對癥治療,出現哮喘急性發作或其他急性疾病時減少塵螨滴劑劑量。觀察組在上述治療的基礎上加用匹多莫德口服液,0.4 g/次,早晚各1次,服藥1周后調整為早餐前1次,4周為1療程,連續治療3個療程。
1.3 相關指標觀察 分別于治療前及治療12周時評價鼻炎及哮喘嚴重程度;留取患兒外周血,提取血清,檢測免疫及炎癥等指標;評價肺功能。①鼻炎及哮喘嚴重程度:鼻炎癥狀(流涕、打噴嚏、鼻塞、咽癢、鼻癢、眼癢等)評分標準[4]:無癥狀計0分,癥狀輕微但不影響日常活動和睡眠計1分,癥狀明顯且影響日常活動計2分,癥狀嚴重且影響日常活動和睡眠計3分。各項癥狀評分之和為鼻炎癥狀總評分,1~6分判定為輕度、7~12分判定為中度、13~18分判定為重度。哮喘嚴重程度從急性發作嚴重程度(0~4分)、夜間癥狀(1~4分)、日常活動影響(0~4分)、活動受限程度(0~4分)、β2-受體激動劑應用(1~3分)五方面評估,總評分2~8分為輕度、9~14分為中度、15~19分為重度。具體評分標準參照文獻[5]。②血清IgM、IgG、IgA及CD3+、CD4+、 CD4+/CD8+: 采用ELISA法檢測治療前后IgM、IgA、IgG;采用流式細胞儀檢測CD3+、CD4+、CD8+,計算CD4+/CD8+。③血清CRP、IL-8、TNF-α:采用免疫比濁法測定CRP,采用ELISA法檢測IL-8、TNF-α。④第1秒用力呼氣容積(FEV1)、最大呼氣峰流速(PEF)、用力呼氣25%流速(PEF25)、用力呼氣50%流速(PEF50)、用力呼氣75%流速(PEF75):采用Master Screen Paed組合式肺功能儀(德國JAEGER公司)檢測FEV1、PEF、PEF25、PEF50、PEF75。肺功能儀分辨率>0.1 mL、流速敏感度>0.5 mL/s、死腔容量2 mL。

2 結果
2.1 鼻炎及哮喘嚴重程度 兩組治療12周時鼻炎和哮喘癥狀評分均較治療前降低,且觀察組降低更為顯著(P均<0.05)。見表1、2。
表1 兩組治療前后鼻炎和哮喘癥狀評分比較(分,±s)
注:與同組治療前比較,*P<0.05;與對照組治療后比較,△P<0.05。
2.2 血清IgM、IgG、IgA及CD3+、CD4+、CD4+/CD8+兩組治療12周時血清IgM、IgG、IgA及CD3+、CD4+、CD4+/CD8+均較治療前升高(P均<0.05),CD8+均較治療前降低(P<0.05),觀察組各項指標改變程度更為顯著(P均<0.05)。見表3。
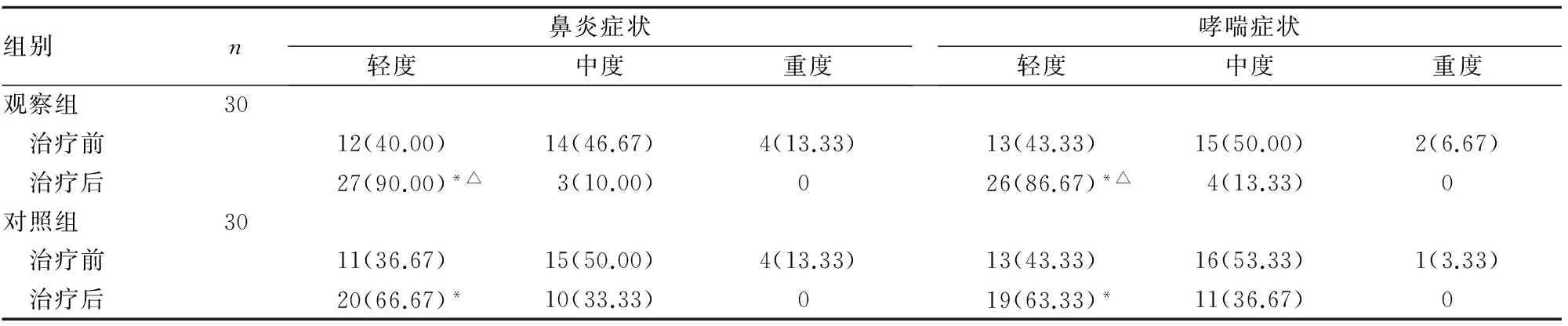
表2 兩組治療前后鼻炎和哮喘癥狀程度比較[例(%)]
注:與同組治療前比較,*P<0.05;與對照組治療后比較,△P<0.05。
2.3 血清CRP、IL-8、TNF-α 兩組治療后血清CRP、IL-8、TNF-α水平均較治療前降低,觀察組下降更顯著(P均<0.05)。見表4。

表3 兩組治療前后血清IgM、IgG、IgA及CD3+、CD4+、CD4+/CD8+比較
注:與同組治療前比較,*P<0.05;與對照組治療后比較,△P<0.05。

表4 兩組治療前后血清CRP、IL-8、TNF-α水平比較
注:與同組治療前比較,*P<0.05;與對照組治療后比較,△P<0.05。
2.4 FEV1、PEF、PEF25、PEF50、PEF75兩組治療后FEV1、PEF、PEF25、PEF50、PEF75較治療前下降,觀察組下降更顯著(P均<0.05)。見表5。
3 討論
近年來,變應性鼻炎的發病率呈明顯增高趨勢[6]。 變應性鼻炎的主要防治原則為 “防控結合,四位一體”[7],但是尚無徹底根治方案[8,9]。臨床研究發現,變應性鼻炎與哮喘常合并存在,二者的發生顯著相關,尤其是兒童患者[10]。變應性鼻炎與哮喘具有極其相似的免疫病理機制、變態反應過程和病理改變[11],普遍認為變應性鼻炎是支氣管哮喘的高危因素[12];此外二者對藥物治療的反應高度一致[13],故臨床上強調變應性鼻炎與哮喘應協同治療[14]。
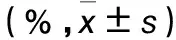
表5 兩組治療前后FEV1、PEF、PEF25、PEF50、PEF75比較
注:與同組治療前比較,*P<0.05;與對照組治療后比較,△P<0.05。
免疫療法是WHO推薦使用的惟一的針對變應性鼻炎和哮喘的對因治療手段,可從體液和細胞免疫角度調節免疫平衡,抑制Th2免疫反應、刺激Th1免疫反應,進而達到控制變應性癥狀的治療目的[15]。大量臨床研究均證實,應變原特異性免疫治療對于變應性鼻炎、變應性哮喘等變態反應性疾病療效確切[16]。目前免疫療法根據用藥方式分為皮下免疫治療(SCIT)、舌下免疫治療(SLIT)、口服免疫治療、鼻內免疫治療以及氣管免疫治療,其中以SCIT和SLIT最為常用。粉塵螨滴劑的主要成分為粉塵螨疫苗,給藥途徑多采用舌下含服后吞咽,可達到和皮下注射相同的刺激機體對變應原的免疫反應,分劑量遞增并達到最大劑量后維持治療,對治療過敏性鼻炎及由過敏性鼻炎進展的過敏性效果較為顯著。本研究中兩組治療后鼻炎和哮喘病情均明顯減輕,證實免疫療法治療鼻炎和哮喘療效確切。
小兒免疫系統尚未發育成熟,呼吸道IgG、IgA等具有保護作用的免疫因子表達水平相對較低,免疫功能低下,極易受病原菌感染,破壞T淋巴細胞亞群平衡,導致機體免疫功能紊亂,故在治療過程中要特別注意對患兒免疫功能的調節[17]。匹多莫德是一種新型的免疫促進劑,可增強機體非特異性和特異性免疫反應,通過刺激IL-2和INF-γ分泌增強細胞免疫反應、激活天然殺傷細胞、增加吞噬細胞的吞噬功能并提高其趨化性、促進有絲分裂原引起的淋巴細胞增殖、活化補體等[18]途徑調節免疫功能。本研究觀察組癥狀改善情況較對照組更為顯著;觀察組CD3+、CD4+、CD8+、CD4+/CD8+等免疫功能指標改善情況明顯優于對照組,提示匹多莫德可提高患兒機體的免疫功能,與Fogli等[19]和Hu等[20]報道結果一致。Oliveira等[21]研究發現,哮喘患兒氣道重塑和高反應性與炎癥因子浸潤密切相關,致炎介質和抗炎介質失衡導致患兒發生炎癥反應,主要表現為CRP、TNF-α、IL-8水平異常增高。本研究觀察組治療后血清CRP、TNF-α、IL-8水平均較對照組下降更為顯著,與Nambiar等[22]報道吻合。提示匹多莫德可通過抑制嗜酸性粒細胞激活而抑制炎癥反應。本研究兩組治療后肺功能指標均較治療前明顯改善,但觀察組改善更為明顯,提示匹多莫德可改善患兒肺功能。
綜上所述,粉塵螨滴劑聯合匹多莫德治療變應性鼻炎伴哮喘患兒效果肯定,提高患兒免疫功能、減輕炎癥反應、促進肺功能改善可能是其作用機制。
[1] 武沛佩,徐愛暉.變應性鼻炎與支氣管哮喘相關性研究進展[J].中華臨床醫師雜志(電子版),2013,7(23):10993-10996.
[2] 程雷,張羅.變應性鼻炎及其對哮喘的影響(ARIA)2010年修訂版解讀[J].中華耳鼻咽喉頭頸外科雜志,2011,46(5):437-440.
[3] 龐湃,韓佳利,魏宏權.匹多莫德治療過敏性鼻炎臨床觀察[J].解放軍醫藥雜志,2016,28(1):101-105.
[4] 中華耳鼻喉頭頸外科雜志編輯委員會鼻科組,中華耳鼻咽喉頭頸外科學分會鼻科學組、小兒學組,中華兒科雜志編輯委員會,等.兒童變應性鼻炎診斷和治療指南[J].中華耳鼻咽喉頭頸外科雜志,2011,46(1):7-8.
[5] 陳育智,趙京.兒童支氣管哮喘診斷及治療[M].北京人民衛生出版社,2010:18-24.
[6] Canonica GW, Cox L, Pawankar R, et al. Sublingual immunotherapy: World Allergy Organization position paper 2013 update[J].World Allergy Organ J, 2014,7(1):6.
[7] Bousquet J, Khaltaev N, Cruz AA, et al. Allergic Rhinitis and its impact on Asthma (ARIA) 2008 update (in collaboration with the World Health Organization, GA2LEN and AllerGen)[J]. Allergy, 2008,63(Suppl 86):8-160.
[8] Wheatley LM, Togias A. Clinical practice. Allergic Rhinitis[J]. N Engl J Med, 2015,375(5):456-463.
[9] 龔霄陽,程雷.變應性鼻炎的診治現狀與進展[J].中國中西醫結合耳鼻咽喉科雜志,2015,23(3):161-165.
[10] 付卓,鄭躍杰.兒童支氣管哮喘與過敏性鼻炎相關性研究進展[J].武警后勤學院學報(醫學版),2015,24(4):326-330.
[11] 張進,陳凱鵬,蘆愛萍.兒童支氣管哮喘與變應性鼻炎的相關性[J].醫學綜述,2013,19(1):87-89.
[12] 黃洋,楊磊,龍珍.兒童哮喘發病的相關因素分析[J].中國婦幼保健,2015,30(4):554-556.
[13] Accordini S, Corsico AG, Galcciano L, et al. The impact of asthma, chronic bronchitis and allergic rhinitis on all-cause hospitalizations and limitations in daily activities: a population-based observational study[J]. BMC Pulm Med, 2015,15(1):8.
[14] 徐軍,李志飛,呂一枝.匹多莫德輔助治療小兒變應性鼻炎伴變應性哮喘的臨床療效[J].中國生化藥物雜志,2016,36(10):88-91.
[15] 歐陽暉.特異性免疫治療小兒支氣管哮喘合并變應性鼻炎的遠期療效分析[J].臨床和實驗醫學雜志,2014,13(7):568-570.
[16] 何金根,潘家華,張雪,等.屋塵螨免疫治療兒童變應性鼻炎-哮喘綜合征的臨床療效觀察[J].安徽醫學,2014,18(4):732-734.
[17] 劉勤,朱斌,吳夢暉.匹多莫德治療對哮喘患兒肺功能、免疫功能和細胞因子的影響[J].海南醫學院學報,2015,21(10):1387-1389.
[18] 李留栓.匹多莫德治療對支氣管哮喘患兒免疫功能的影響分析[J].中國實用醫藥,2015,10(17):151-152.
[19] Fogli M, Caccuri F, Iaria ML, et al. The immumomodulatory molecule pidotimod induces the expression of the NOD-like receptor NLRP12 and attenuates TLR-induced inflammation[J]. J Biol Regul Homeost Agents, 2014,28(4):753-766.
[20] Hu S, Fu X, Fu A,et al. The regulatory peptide pidotimod facilitates M2 macrophage polarization and its function[J]. Amino Acids, 2014,46(5):1177-1185.
[21] Oliveira TT, Campos KM, Cerqueira-lima AT, et al. Potential therapeutic effect of Allium cepa L. and quercetin in a murine model of Blomia tropicalis induced asthma[J]. Daru, 2015,23(1):18.
[22] Nambiar J, Clarke AW, Shim D, et al. Potent neutralizing antiCD1d antibody reduces lung cytokine release in primate asthma model[J]. MAbs, 2015,7(3):638-650.
吳青(E-mail: jshuangliuyi@sina.com)
10.3969/j.issn.1002-266X.2017.04.026
R765.21
B
1002-266X(2017)04-0076-04
2016-09-13)

