不同分娩方式對(duì)晚期早產(chǎn)兒呼吸系統(tǒng)疾病影響的回顧性研究
黃雨茅 ,鄭 戈,涂芳芳
(浙江省瑞安市人民醫(yī)院新生兒科,浙江 瑞安 325200)
?
不同分娩方式對(duì)晚期早產(chǎn)兒呼吸系統(tǒng)疾病影響的回顧性研究
黃雨茅 ,鄭 戈,涂芳芳
(浙江省瑞安市人民醫(yī)院新生兒科,浙江 瑞安 325200)
目的 探討不同分娩方式對(duì)晚期早產(chǎn)兒呼吸系統(tǒng)疾病發(fā)生及預(yù)后的影響。方法 以2010年1月至2014年12月,在瑞安市人民醫(yī)院產(chǎn)科出生的晚期早產(chǎn)兒為研究對(duì)象,將選擇性剖宮產(chǎn)(ECS)的病例作為研究組,陰道分娩和急診剖宮產(chǎn)的病例作為對(duì)照組。結(jié)果 入選的ECS新生兒呼吸系統(tǒng)疾病發(fā)病率41.7%,急診剖宮產(chǎn)新生兒發(fā)病率45.2%,兩者無(wú)統(tǒng)計(jì)學(xué)差異(χ2=0.415,P>0.05);陰道分娩新生兒發(fā)病率為19.8%,與ECS者差異有統(tǒng)計(jì)學(xué)意義(χ2=34.380,P<0.05)。34周組、35周組、36周組的晚期早產(chǎn)兒呼吸窘迫綜合征(RDS)及濕肺(TTN)的發(fā)生率,ECS者比陰道分娩者更多,差異有統(tǒng)計(jì)學(xué)意義(χ2值分別為6.018、6.716、6.455、6.437、9.815、13.360,均P<0.05);34周組、35周組、36周組的晚期早產(chǎn)兒住院時(shí)間、NICU入住率和CPAP通氣使用率,ECS者比陰道分娩者更多,差異有統(tǒng)計(jì)學(xué)意義(t值分別為2.627、2.139、2.191,χ2值分別為14.380、14.650、23.650、6.254、20.040、9.010,均P<0.05)。結(jié)論 ECS和急診剖宮產(chǎn)晚期早產(chǎn)兒呼吸系統(tǒng)疾病發(fā)病風(fēng)險(xiǎn)相當(dāng);相比陰道分娩,ECS會(huì)增加晚期早產(chǎn)兒呼吸系統(tǒng)疾病發(fā)生率及預(yù)后不良。
分娩方式;選擇性剖宮產(chǎn);晚期早產(chǎn)兒;呼吸系統(tǒng)疾病
近年來(lái),世界上許多國(guó)家的剖宮產(chǎn)率呈逐年上升趨勢(shì),侯磊等[1]有關(guān)全國(guó)剖宮產(chǎn)率多中心的研究表明,全國(guó)平均剖宮產(chǎn)率已達(dá)54.47%,部分地區(qū)剖宮產(chǎn)率達(dá)71.59%。瑞安市人民醫(yī)院近5年剖宮產(chǎn)率維持在42%~50%。而另一方面,近年來(lái)早產(chǎn)兒出生率明顯增加,很大程度上源于晚期早產(chǎn)兒出生人數(shù)逐年增加。王清清等[2]研究指出,溫州醫(yī)科大學(xué)附屬第二醫(yī)院產(chǎn)科2001年至2013年晚期早產(chǎn)兒總發(fā)生率為5.93%,占早產(chǎn)兒總數(shù)的71.6%,晚期早產(chǎn)兒發(fā)生率呈逐年上升。經(jīng)剖宮產(chǎn)出生的晚期早產(chǎn)兒存在一定比例,然而晚期早產(chǎn)兒因剖宮產(chǎn)所產(chǎn)生的后果,特別是對(duì)呼吸系統(tǒng)疾病的影響,目前國(guó)內(nèi)卻很少關(guān)注。本研究通過(guò)回顧性分析瑞安市人民醫(yī)院不同分娩方式下不同胎齡的晚期早產(chǎn)兒呼吸系統(tǒng)疾病發(fā)生及預(yù)后情況,以期指導(dǎo)臨床,降低新生兒疾病發(fā)病率及死亡率。
1對(duì)象與方法
1.1研究對(duì)象
2010年1月至2014年12月在浙江省瑞安市人民醫(yī)院產(chǎn)科出生的晚期早產(chǎn)兒1 462例。入選標(biāo)準(zhǔn):出生胎齡34周~36+6周,根據(jù)出生胎齡分為34周、35周、36周3組;分娩方式包括選擇性剖宮產(chǎn)(elective cesarean section ECS)、急診剖宮產(chǎn)及陰道分娩。本研究剖宮產(chǎn)指征包括疤痕子宮、胎位不正、前置胎盤(無(wú)大出血)、羊水因素、妊娠性肝內(nèi)膽汁淤積及社會(huì)因素。排除標(biāo)準(zhǔn):母親有妊娠合并癥或并發(fā)癥(子癇或重度先兆子癇、慢性高血壓、心臟病、嚴(yán)重貧血、前置胎盤大出血、胎盤早剝、絨毛膜羊膜炎、病毒性肝炎、TORCH感染、艾滋病、梅毒、肺結(jié)核、甲狀腺功能異常、糖尿病、腎病、自身免疫疾病及急性闌尾炎、膽囊炎等)、母親產(chǎn)前使用糖皮質(zhì)激素、新生兒伴有先天發(fā)育異常(如嚴(yán)重先天性呼吸系統(tǒng)畸形、先天性心臟病、其他內(nèi)臟發(fā)育異常)及遺傳代謝性疾病的患兒。
1.2剖宮產(chǎn)時(shí)機(jī)的界定
ECS是指具有剖宮產(chǎn)手術(shù)指征,孕婦及胎兒狀態(tài)良好,有計(jì)劃、有準(zhǔn)備的前提下,先于分娩發(fā)動(dòng)的擇期手術(shù)[3]。分娩發(fā)動(dòng)是指有規(guī)律的宮縮發(fā)動(dòng)伴宮頸口擴(kuò)張至少3cm。急診剖宮產(chǎn)是指在威脅到母兒生命的緊急狀況下的剖宮產(chǎn)術(shù)[4]。
1.3胎齡判定
母親平素月經(jīng)規(guī)律,依據(jù)末次月經(jīng)時(shí)間推定孕周;母親平素月經(jīng)不規(guī)律、末次月經(jīng)時(shí)間不確定或B超檢查與停經(jīng)時(shí)間不符,依據(jù)B超檢查確定孕周。
1.4新生兒呼吸系統(tǒng)疾病診斷標(biāo)準(zhǔn)
參考《實(shí)用新生兒學(xué)》第四版和《中華兒科雜志》臨床診斷標(biāo)準(zhǔn)。本研究晚期早產(chǎn)兒呼吸系統(tǒng)疾病包括:濕肺(transient tachypnea of newborn TTN)、呼吸窘迫綜合征(respiratory distress syndrome RDS)、窒息、吸入綜合征、宮內(nèi)感染性肺炎等。
1.5研究方法
收集病歷資料,母親資料包括:年齡,體重指數(shù),孕次,分娩方式及孕期妊娠合并癥或并發(fā)癥;新生兒資料包括:性別,出生胎齡,出生體重,出生1、5分鐘Apgar評(píng)分,呼吸系統(tǒng)疾病發(fā)病及預(yù)后情況。
1.6統(tǒng)計(jì)學(xué)方法
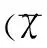
2結(jié)果
2.1一般資料
研究期間在我院產(chǎn)科出生、胎齡34~36周的晚期早產(chǎn)兒共1 462例,其中ECS新生兒316例(21.6%),急診剖宮產(chǎn)新生兒398例(27.2%),陰道分娩新生兒748例(51.2%)。符合入選條件的ECS新生兒252例(34.3%),急診剖宮產(chǎn)新生兒124例(16.9%),陰道分娩新生兒358例(48.8%)。其中ECS組與陰道分娩組產(chǎn)婦及新生兒基礎(chǔ)資料比較如下:兩組產(chǎn)婦年齡、體重指數(shù)、孕次及兩組新生兒出生體重、性別、出生1分鐘及5分鐘Apgar評(píng)分比較差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),見(jiàn)表1。
2.2選擇性剖宮產(chǎn)與急診剖宮產(chǎn)新生兒呼吸系統(tǒng)疾病及呼吸窘迫綜合征發(fā)生率比較
入選的ECS新生兒發(fā)生呼吸系統(tǒng)疾病者105例(41.7%),其中發(fā)生RDS者27例(10.7%)。入選的急診剖宮產(chǎn)新生兒發(fā)生呼吸系統(tǒng)疾病者56例(45.2%),與ECS組發(fā)病率比較無(wú)統(tǒng)計(jì)學(xué)差異(χ2=0.415,P>0.05),兩者發(fā)病風(fēng)險(xiǎn)相當(dāng)。急診剖宮產(chǎn)新生兒發(fā)生呼吸系統(tǒng)疾病者中發(fā)生RDS者15例(12.1%)。ECS和急診剖宮產(chǎn)新生兒相同胎齡之間呼吸系統(tǒng)疾病及RDS發(fā)生率比較無(wú)顯著差異(P>0.05),見(jiàn)表2。ECS新生兒不同胎齡呼吸系統(tǒng)疾病及RDS發(fā)生率比較有差異(χ2值分別為9.986和11.830,P<0.05)。急診剖宮產(chǎn)新生兒不同胎齡呼吸系統(tǒng)疾病及RDS發(fā)生率比較有差異(χ2值分別為6.310和7.333,P<0.05)。
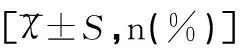


項(xiàng)目ECS組陰道分娩組t/χ2P產(chǎn)婦年齡(歲)29.5±3.529.0±3.90.3420.560產(chǎn)婦體重指數(shù)(kg/m2)26.5±2.825.9±3.51.7660.078孕次(次)2.66±1.42.39±1.21.8200.070男性新生兒123(50.8)184(51.4)0.0190.934出生體重(g)2546±3752542±3940.1170.907出生胎齡34周齡46(18.3)58(16.2)0.4410.51435周齡93(36.9)126(35.2)0.1880.66936周齡113(44.8)174(48.6)0.8400.3661分鐘Apgar評(píng)分≥8分225(89.3)333(93.0)2.6400.1085分鐘Apgar評(píng)分≥8分246(97.6)352(98.3)0.3810.565
表2 選擇性剖宮產(chǎn)組與急診剖宮產(chǎn)組呼吸系統(tǒng)疾病及RDS發(fā)生率比較[n(%)]
Table 2 Comparison of the incidence of respiratory system diseases and RDS between ECS group and emergency cesarean section group [n(%)]

2.3選擇性剖宮產(chǎn)與陰道分娩新生兒各胎齡呼吸系統(tǒng)疾病發(fā)病情況
入選的陰道分娩新生兒發(fā)生呼吸系統(tǒng)疾病的病例71例,發(fā)病率為19.8%,與ECS組發(fā)病率比較有統(tǒng)計(jì)學(xué)意義(χ2=34.38,P<0.05)。34周、35周及36周不同分娩方式的發(fā)病率比較總發(fā)病率、RDS發(fā)生率、TTN發(fā)生率有統(tǒng)計(jì)學(xué)意義,均P<0.05;ECS組和陰道分娩組之間相同胎齡晚期早產(chǎn)兒重度窒息、吸入綜合征、宮內(nèi)感染性肺炎發(fā)生率情況比較無(wú)統(tǒng)計(jì)學(xué)意義,P>0.05,見(jiàn)表3。
表3 不同分娩方式各胎齡新生兒呼吸系統(tǒng)疾病發(fā)病情況比較[n(%)]
Table 3 Comparison of the incidence of respiratory system diseases among neonates of different gestational age and delivery mode[n(%)]

2.4不同胎齡晚期早產(chǎn)兒住院時(shí)間、NICU入住率、CPAP通氣使用率及預(yù)后比較
ECS組和陰道分娩組之間相同胎齡晚期早產(chǎn)兒住院時(shí)間、NICU入住率、CPAP通氣使用率等情況比較:34周、35周及36周比較均有統(tǒng)計(jì)學(xué)意義,P<0.05;ECS組和陰道分娩組之間相同胎齡晚期早產(chǎn)兒PS使用率、機(jī)械通氣使用率、呼吸衰竭率等比較:兩組之間PS使用率比較無(wú)統(tǒng)計(jì)學(xué)意義,均P>0.05;兩組之間34周、35周亞組機(jī)械通氣使用率、呼吸衰竭率比較有統(tǒng)計(jì)學(xué)意義,P<0.05,余均無(wú)統(tǒng)計(jì)學(xué)意義,P>0.05,見(jiàn)表4。

表4 兩組各胎齡晚期早產(chǎn)兒呼吸系統(tǒng)疾病相關(guān)預(yù)后比較[n(%)]
3討論
3.1選擇性剖宮產(chǎn)與急診剖宮產(chǎn)新生兒呼吸系統(tǒng)疾病發(fā)病風(fēng)險(xiǎn)的比較
諸多回顧性研究發(fā)現(xiàn),呼吸系統(tǒng)疾病是晚期早產(chǎn)兒最常見(jiàn)的并發(fā)癥,其發(fā)生率約最高達(dá)31%[5]。本研究發(fā)現(xiàn),入選的ECS晚期早產(chǎn)兒呼吸系統(tǒng)疾病發(fā)病率41.7%,急診剖宮產(chǎn)晚期早產(chǎn)兒發(fā)病率45.2%,兩者發(fā)病風(fēng)險(xiǎn)相當(dāng);同時(shí),ECS和急診剖宮產(chǎn)的晚期早產(chǎn)兒相同胎齡呼吸系統(tǒng)疾病及RDS發(fā)病風(fēng)險(xiǎn)相當(dāng)。急診剖宮產(chǎn)和選擇性剖宮產(chǎn)手術(shù)均是先于分娩發(fā)動(dòng)進(jìn)行的,新生兒缺乏產(chǎn)道擠壓和糖皮質(zhì)激素的分泌減少,所以其呼吸系統(tǒng)疾病發(fā)生率均偏高。急診剖宮產(chǎn)是緊急情況下的決定,往往不可避免,而ECS是有準(zhǔn)備的選擇,則可以人為控制。
3.2選擇性剖宮產(chǎn)與陰道分娩新生兒各胎齡呼吸系統(tǒng)疾病發(fā)病風(fēng)險(xiǎn)的比較
Tita等[6]進(jìn)行的多中心大樣本研究顯示,孕39周前選擇性剖宮產(chǎn)能顯著增加新生兒呼吸疾病發(fā)生率。此次回顧性研究也表明:相比陰道分娩,ECS會(huì)增加晚期早產(chǎn)兒呼吸系統(tǒng)疾病的發(fā)病風(fēng)險(xiǎn)。另有文獻(xiàn)報(bào)道,在呼吸系統(tǒng)疾病中,尤以濕肺和RDS最為常見(jiàn),其發(fā)生率分別為1%~14.6%和4.2%~11.6%[7]。
新生兒濕肺又稱暫時(shí)性呼吸困難,是新生兒呼吸系統(tǒng)疾病的老問(wèn)題,該病常發(fā)生在足月或晚期早產(chǎn)兒。肺液的吸收清除延遲引起濕肺癥,主要影響因素包括剖宮產(chǎn)兒,尤其是選擇性剖宮產(chǎn)兒,既缺乏產(chǎn)道的擠壓,又缺乏應(yīng)激反應(yīng),兒茶酚胺濃度低下,肺上皮細(xì)胞Na+通道(EnaC)的表達(dá)低,使肺液蓄積過(guò)多而易發(fā)生濕肺[8]。國(guó)內(nèi)劉少君等[9]報(bào)道指出,剖宮產(chǎn)是早產(chǎn)兒發(fā)生濕肺的因素之一。而我們由表3結(jié)果也發(fā)現(xiàn),經(jīng)選擇性剖宮產(chǎn)娩出的晚期早產(chǎn)兒34周、35周及36周不同胎齡組的濕肺發(fā)生率無(wú)明顯差別。同時(shí),不同胎齡的晚期早產(chǎn)兒ECS和陰道分娩之間的濕肺發(fā)生率比較是有差別的,ECS者存在較高的發(fā)病風(fēng)險(xiǎn)。
新生兒RDS是因?yàn)榉伪砻婊钚晕镔|(zhì)(PS)合成與分泌不足而引起的進(jìn)行性呼吸窘迫,但越來(lái)越多證據(jù)表明剖宮產(chǎn)與RDS發(fā)生有密切關(guān)系。ECS導(dǎo)致晚期早產(chǎn)兒RDS的機(jī)制:①缺乏產(chǎn)道擠壓使肺液清除減少;②ECS時(shí)缺乏宮縮應(yīng)激,導(dǎo)致胎兒糖皮質(zhì)激素分泌減少,IL-6誘導(dǎo)磷酸酶下降,JAKs-STAT信號(hào)傳導(dǎo)途徑下調(diào),酪氨酸蛋白激酶活性減低,影響Ⅱ型肺泡上皮細(xì)胞的板層小體穩(wěn)定性,表面活性蛋白-B分泌減少[10];③當(dāng)糖皮質(zhì)激素不足時(shí),通過(guò)環(huán)磷酸腺苷.蛋白激酶A信號(hào)傳導(dǎo)途徑受阻,使肺泡上皮細(xì)胞的阿米洛利敏感性Na+通道(epithelial sodiurn channels,EnaC) β-EnaC亞單位mRNA表達(dá)下調(diào),Na+-K+-ATP酶活性減低,由選擇性快速Na+通道轉(zhuǎn)為非選擇性陽(yáng)離子通道,影響肺液進(jìn)入肺間質(zhì),過(guò)度潴留于肺泡及終末細(xì)支氣管[11]。Hansen A K等[12]在2007年對(duì)9個(gè)國(guó)外大樣本研究進(jìn)行了系統(tǒng)回顧與薈萃分析,探討ECS與經(jīng)陰道自然分娩對(duì)晚期早產(chǎn)兒呼吸系統(tǒng)疾病的影響,結(jié)果發(fā)現(xiàn)經(jīng)ECS的晚期早產(chǎn)兒RDS發(fā)病率升高2~3倍。 Berthelot-Ricou等[13]在2013年通過(guò)一項(xiàng)5年的隊(duì)列研究后指出通過(guò)選擇性剖宮產(chǎn)出生的晚期早產(chǎn)兒發(fā)生RDS存在高風(fēng)險(xiǎn),這種風(fēng)險(xiǎn)隨著患兒出生胎齡的增加而減少,發(fā)生率則分別為20.7%、12.5%和 3.1%。根據(jù)本資料分析也發(fā)現(xiàn),與陰道分娩的晚期早產(chǎn)兒相比,34周、35周及36周三組ECS者均存在更高的RDS發(fā)病風(fēng)險(xiǎn),而ECS和陰道分娩的晚期早產(chǎn)兒均是胎齡越小RDS發(fā)生率越高。
3.3選擇性剖宮產(chǎn)與陰道分娩新生兒各胎齡呼吸系統(tǒng)疾病相關(guān)預(yù)后的比較
國(guó)內(nèi)翁景文等[14]報(bào)道263例晚期早產(chǎn)兒中36.5%的患兒需要呼吸支持。Kitsommart等[15]也認(rèn)為晚期早產(chǎn)兒更可能需要正壓通氣支持,承擔(dān)持續(xù)時(shí)間較長(zhǎng)的氣管插管,需要在新生兒重癥監(jiān)護(hù)病房住院的可能性更大。本研究結(jié)果表明,在34周、35周及36周組晚期早產(chǎn)兒中,與陰道分娩者相比,ECS者住院時(shí)間更長(zhǎng)、NICU入住率和CPAP通氣使用率均更高。另外,在34周、35周組晚期早產(chǎn)兒中,與陰道分娩者相比,ECS者機(jī)械通氣使用率、呼吸衰竭率均更高。所以,ECS晚期早產(chǎn)兒發(fā)生重癥的可能性更大,需要呼吸支持要求更高、時(shí)間更久,預(yù)后也可能更差。據(jù)美國(guó)國(guó)家生命統(tǒng)計(jì)報(bào)告(NVSR)統(tǒng)計(jì),2007年晚期早產(chǎn)兒的病死率為足月兒的3.6倍,且病死率與胎齡大小關(guān)系密切,胎齡增加,病死率隨之逐漸降低,并接近于足月兒病死率[16]。因?yàn)楸敬位仡櫺匝芯渴占乃劳霾±伲珽CS和陰道分娩新生兒均是35周組僅有2例死亡病例,34周組和36周組均是0例,所以統(tǒng)計(jì)學(xué)上比較無(wú)明顯意義。
3.4結(jié)論
綜上所述,ECS和急診剖宮產(chǎn)晚期早產(chǎn)兒呼吸系統(tǒng)疾病發(fā)病風(fēng)險(xiǎn)相當(dāng);但與陰道分娩相比,ECS會(huì)增加晚期早產(chǎn)兒呼吸系統(tǒng)疾病發(fā)生率及預(yù)后不良。盡可能的減少ECS,特別是無(wú)醫(yī)學(xué)指征即社會(huì)因素的ECS,對(duì)減少晚期早產(chǎn)兒呼吸系統(tǒng)疾病具有重要的臨床意義。本研究的局限性:①納入研究的病例為單個(gè)中心的,觀察時(shí)間有限,造成樣本量較小;②缺乏隨機(jī)對(duì)照。由于我國(guó)每年選擇性剖宮出生晚期早產(chǎn)兒的數(shù)量較大,尤其在目前國(guó)家二孩政策實(shí)施的背景下,進(jìn)行前瞻性、多中心、大樣本的研究很有必要。
[1]侯磊,李光輝,鄒麗穎,等.全國(guó)剖宮產(chǎn)率及剖宮產(chǎn)指征構(gòu)成比調(diào)查的多中心研究[J].中華婦產(chǎn)科雜志,2014,49(10):728-735.
[2]王清清,林振浪.晚期早產(chǎn)兒發(fā)生率及神經(jīng)發(fā)育預(yù)后分析[D].溫州:溫州醫(yī)科大學(xué),2014.
[3]周希亞,邊旭明.擇期剖宮產(chǎn)的時(shí)機(jī)選擇[J].中華圍產(chǎn)醫(yī)學(xué)雜志,2012,15(5):300-302.
[4]劉興會(huì),徐先明,段濤,等.實(shí)用產(chǎn)科手術(shù)學(xué)[M].北京:人民衛(wèi)生出版社,2014:98-135.
[5]Picone S,Paolillo P.Neonatal outcomes in a population of late-preterm infants[J].J Maternal Fetal Neonatal Med,2010,23[Suppl 3]:116-120.
[6]Tita A T,Lai Y, Landon M B,etal.Timing of elective repeat cesarean delivery at term and maternal perioperative outcomes[J].Obstet Gynecol,2011,117(2 Pt 1):280-286.
[7]Hibbard J U,Wilkins I,Sun L,etal.Respiratory morbidity in late preterm births[J].JAMA,2010,304(4):419-425.
[8]邵肖梅,葉鴻瑁,丘小汕.實(shí)用新生兒學(xué)[M]. 4版.北京;人民衛(wèi)生出版社, 2011:393.
[9]劉少君, 童笑梅. 早產(chǎn)兒呼吸窘迫綜合征和濕肺的臨床對(duì)照研究[J]. 中華兒科雜志, 2015, 53(2):104-108.
[10]Ladeburger A,Seehase M,Kramer B W,etal.Glucocorticoids potentiate IL-6-induced SP-B expression in H441 cells by enhancing the JAK-STAT signaling pathway[J].Am J Physiol Lung Cell Mol Physiol, 2010, 299(4):L578-L584.
[11]Jonquitud Aquilar A. Elective caesarean: impact of evolution neonatal respiration [J]. Ginecol Obstet Mex, 2011, 79(4):206-213.
[12]Hansen A K,Wisborg K,Uldbjerg N,etal.Elective caesarean section and respiratory morbidity in the term and near-term neonate[J].Acta Obstet Gynecol Scand,2007,86(4):389-394.
[13]Berthelot-Ricou A,Lacroze V,Courbiere B,etal.Respiratory distress syndrome after elective caesarean section in near term infants: a 5-year cohort study[J].J Matern Fetal Neonatal Med,2013,26(2):176-182.
[14]翁景文, 劉紅, 董世霄, 等. 晚期早產(chǎn)兒263例患病情況臨床分析[J]. 山西醫(yī)科大學(xué)學(xué)報(bào), 2013, 44(8):628-631.
[15]Kitsommart R,Phatihattakorn C,Pornladnun P,etal.A prospective study of the severity of early respiratory distress in late preterms compared to term infants [J].J Maternal Fetal Neonatal Med,2016,29(2):207-212.
[16]Mathews T J, MacDorman M F.Infant mortality statistics from the 2007 period linked birth/infant death data set[J].Natl Vital Stat Rep,2011,59(6):1-30.
[專業(yè)責(zé)任編輯: 艾 婷]
Retrospective study of influence of different delivery modes on respiratory system diseases in late preterm infants
HUANG Yu-mao, ZHENG Ge, TU Fang-fang
(Neonate Department, People’s Hospital of Rui’an, Zhejiang Rui’an 325200, China)
Objective To study the influence of different delivery modes on the occurrence and prognosis of late preterm infant’s respiratory system disease. Methods Late preterm infants born in People’s Hospital of Rui’an from January 2010 to December 2014 were enrolled in study. Cases of elective cesarean section (ECS) were included in study group, and the control group included cases of vaginal delivery and emergency cesarean section. Results The incidence of respiratory disease was 41.7% in the study group and 45.2% in the cases of emergency caesarean section. There was no significant difference between them (χ2=0.415,P>0.05). The incidence was 19.8% in the cases of vaginal delivery, which was significantly different from the study group (χ2=34.38,P<0.05). In terms of incidence of respiratory distress syndrome (RDS) and transient tachypnea of newborn (TTN) in late premature born at 34, 35 and 36 weeks, it was higher in ECS cases than in cases of vaginal delivery with significant differences (χ2value was 6.018, 6.716, 6.455, 6.437, 9.815 and 13.36, respectively, allP<0.05). Compared to the cases of vaginal delivery, the study group was higher in prolonged hospital stays, admissions to neonatal intensive care unit (NICU) and continuous positive airway pressure (CPAP) usage, and the differences were significant (tvalue was 2.627, 2.139 and 2.191, respectively,χ2value was 14.38, 14.65, 23.65, 6.254, 20.04 and 9.010, respectively, allP<0.05). Conclusion The risk of respiratory disease is equivalent between the late preterm infants delivered via ECS and emergency cesarean delivery. Compared to vaginal delivery, ECS may increase the incidence of respiratory disease and poor prognosis on late preterm infants.
delivery mode; elective cesarean section (ECS); late preterm infants; respiratory system diseases
2016-03-07
溫州市科技局課題(Y20150137)。
黃雨茅(1982-),主治醫(yī)師,主要從事新生兒疾病的診療工作。
鄭 戈,副主任醫(yī)師。
10.3969/j.issn.1673-5293.2016.09.018
R722
A
1673-5293(2016)09-1083-04

