胰島素泵治療2型糖尿病臨床觀察
劉忠 阿斯亞
摘要:目的 討論胰島素泵連續皮下輸注胰島素與每日多次皮下注射胰島素兩種給藥方式對治療2型糖尿病的臨床療效差異。方法 選擇我院收治32例口服降糖藥物控制血糖不理想的2型糖尿病患者分為兩組各16例,給予胰島素治療。觀察組的16例予胰島素泵持續皮下輸注門冬胰島素治療,對照組的16例予三餐前門冬胰島素皮下注射和睡前甘精胰島素皮下注射治療,比較兩組治療前后血糖控制效果、控制達標的時間、所需的胰島素總量及有無低血糖情況。結果 兩種給藥方式均能有效降低血糖,但觀察組各項指標均優于對照組,P<0.05。結論 對于2型糖尿病患者,采用胰島素泵持續皮下輸注治療的降糖效果顯著,安全性高,減少住院時間,能更合理的控制血糖,值得臨床重視和推廣。
關鍵詞:胰島素泵;2型糖尿病;臨床觀察
糖尿病是一種由血糖失控高出正常水平所造成的全身性進行性疾病,并發癥多且嚴重[1]。長期高血糖且血糖波動大,是糖尿病各種并發癥的主要原因,因此保持血糖正常范圍與平穩才是控制血糖的主要目標[2]。胰島素泵可以根據我們設定的程序釋放胰島素,能完全模擬人體胰腺的分泌功能,隨時地、自動地向人體輸注所需劑量的胰島素,使患者的空腹的餐后血糖控制在接近正常的狀態。本研究將用兩種不同的給藥方式進行對比分析。
1 資料與方法
1.1一般資料 選擇2014年6月~2015年5月我院收治的32例2型糖尿病住院患者,所有患者均符合現行WHO糖尿病診斷標準,患者均為口服降糖藥物控制血糖較差,并且無嚴重的急、慢性并發癥、肝腎疾病。隨機分為兩組,觀察組16例,男9例,女7例,平均年齡(48±5)歲,病程(8.3±3.6)年,體重指數(26.2±2.5)kg/m2。對照組16例,男10例,女6例,平均年齡(45±6)歲,病程(9.2±2.4)年,體重指數(25.8±3.1)kg/m2。兩組患者的性別、年齡、身高及體重對比差異無統計學意義,具有可比性。
1.2方法 觀察組:采用國產上海微創火鳳凰胰島素泵持續輸注門冬胰島素注射液,將門冬胰島素的基礎量和三餐前大劑量按1:1的比例進行初始分配,每天分3~5個時段進行門冬胰島素基礎量的持續輸注,基礎量和三餐前大劑量遵醫囑隨血糖波動調整。
對照組:采用"3短1長"的方式給藥控制血糖,三餐前給予門冬胰島素皮下注射,每晚睡前給予甘精胰島素皮下注射強化治療。
兩組同時檢測末梢血糖7次/d,根據血糖監測情況調整胰島素的用量。
1.3觀察指標 記錄兩組患者治療前后的空腹血糖和餐后2h血糖、血糖達到目標時所需的時間和胰島素總量,以及發生低血糖的次數。血糖控制目標:空腹血糖4.4~7.0mmol/L,餐后2h血糖4.4~11.1mmol/L,低血糖指標<3.9mmol/L。血糖達標且平穩至少3d以上。
1.4統計學方法 采用SPSS15.0統計軟件對相關數據進行處理,計量資料以(x±s)表示,組間比較采用t檢驗,P<0.05為差異有統計學意義。
2 結果
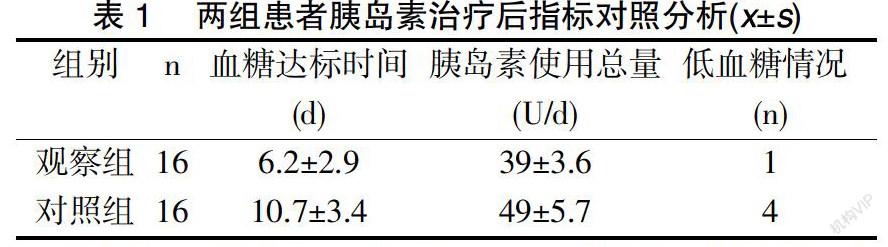
2.1臨床療效評估 觀察組血糖達到控制目標的時間、胰島素使用總量、低血糖情況明顯少于對照組,兩組比較差異明顯,具有統計學意義(P<0.05)。其中,觀察組的血糖達標時間(6.2±2.9)d明顯短于對照組(10.7±3.4)d,對比結果具有顯著差異(P<0.05)。觀察組的胰島素使用總量(39±3.6)U/d明顯少于對照組(49±5.7 )U/d,對比結果具有顯著差異(P<0.05)。見表1。
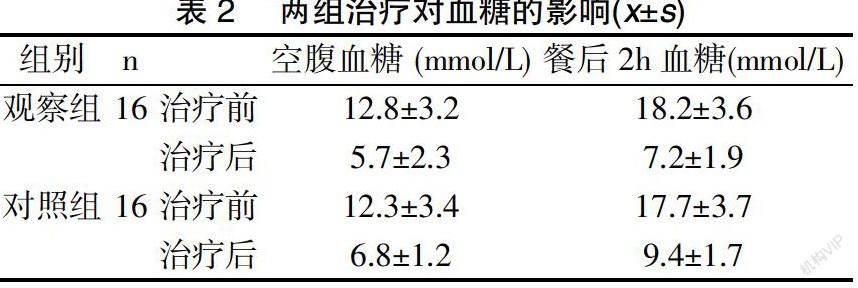
2.2血糖水平評估 治療前,觀察組、對照組的空腹血糖 、餐后2h血糖對比無明顯差異(P>0.05);治療后,兩組患者治療后空腹血糖 、餐后2h血糖水平明顯優于對照組,對比結果具有顯著差異(P<0.05);且觀察組的患者血糖改善優于對照組,治療前后兩組比較存在明顯差異,具有統計學意義(P<0.05)。其中,觀察組治療后的空腹血糖( 5.7±2.3 )mmol/L明顯優于對照組(6.8±1.2)mmol/L,對比結果具有顯著差異(P<0.05)。見表2。
3 討論
胰島素泵有"人工胰腺"之稱,能模擬胰腺持續基礎分泌和進食時的脈沖式釋放,使胰島素釋放更符合生理特征,是目前治療糖尿病最佳手段[3]。觀察組的治療方案是模擬生理胰島素的分泌模式,即能提供24h基礎輸注量又能給予每餐時大劑量。本研究結果顯示,觀察組的血糖達標時間較對照組短,且胰島素的用量更少,也就是說使用胰島素泵控制血糖較皮下多次注射胰島素起效更快,療效顯著。而且胰島素泵能夠針對患者的臨床特點進行胰島素的用量調整,有效減少低血糖事件的發生。本研究結果顯示,兩種給藥方式均能有效降低血糖,但觀察組各項指標均優于對照組,P<0.05。
綜上,2型糖尿病患者采用胰島素泵調節血糖,能更加有效、經濟,減少住院時間,提高患者的生活質量,又可免除多次注射給患者帶來的不便,值得臨床推廣應用。
參考文獻:
[1]祝方,紀力農,韓學堯,等.短期胰島素強化治療誘導初診2型糖尿病患者血糖長期良好控制的臨床試驗[J].中國糖尿病雜志,2003,11:5-9.
[2]荊愛玉,袁曉紅,倪紅艷,等.糖化血紅蛋白在診斷2型糖尿病中的價值[J].西安交通大學學報,2010,9(4):512-514.
[3]王敏,趙大國,孫玉平,等.2型糖尿病胰島素泵強化治療護理配合74例[J].中國現代藥物應用,2009,3(02):179-180.
編輯/周蕓霏

