低血糖急救教育轉盤設計與應用對糖尿病患者低血糖風險的影響
呂仲蘭,陳愛民
(浙江省新昌縣人民醫院,浙江新昌 312500)
?
·健康教育·
低血糖急救教育轉盤設計與應用對糖尿病患者低血糖風險的影響
呂仲蘭,陳愛民
(浙江省新昌縣人民醫院,浙江新昌312500)
糖尿病;低血糖;教育工具;健康教育;設計doi:10.3969/j.issn.1671-9875.2016.10.022
我國目前糖尿病(diabetesmellitus,DM)總患病率達9.7%,糖尿病前期患病率達15.5%,可引起多系統并發癥,嚴重威脅患者生存質量[1-2]。降糖治療能控制血糖、減少微血管并發癥發生,但隨著血糖達標率不斷提高,嚴重低血糖事件也隨之日益突出[3]。嚴重低血糖事件可引起急性冠狀動脈綜合征導致神經系統等受損[4]。低血糖分為嚴重低血糖、癥狀性低血糖及無癥狀性低血糖[5]。當患者發生嚴重低血糖伴意識障礙時需他人幫助送醫院救治,當清醒患者發生癥狀性低血糖時應立即補充15 g葡萄糖或含糖食物等措施,能降低低血糖危害。因此,注重對糖尿病患者低血糖自救教育讓其掌握自救,能挽救不可逆腦損傷及降低再次發生低血糖風險。研究顯示,住院期間糖尿病患者低血糖發生率為24%[6-7],可能與患者依賴醫護人員實施救護而未重視低血糖知識,導致低血糖事件反復發生[8]。2014年8月至12月,本院內分泌科自行設計低血糖急救教育轉盤,將教育轉盤與15 g葡萄糖食物模型培訓相結合對降糖治療患者實施教育,以提高患者低血糖自我救護能力。現報告如下。
1 對象與方法
1.1對象本研究通過本院倫理委員會批準。入選標準:本院住院患者,符合1999年WHO定義的糖尿病分型和診斷標準[9],服用口服降糖藥或胰島素治療;排除思維不清、癡呆、各種精神病患者,惡性腫瘤患者、生活不能自理者;患者簽署知情同意書,意識清楚,自愿參與研究。符合入選標準患者152例,其中1型糖尿病2例,2型糖尿病150例;住院時間10~17 d,平均(10.11±3.11)d。采用隨機數字表分為觀察組77例和對照組75例,兩組患者的一般資料比較見表1。
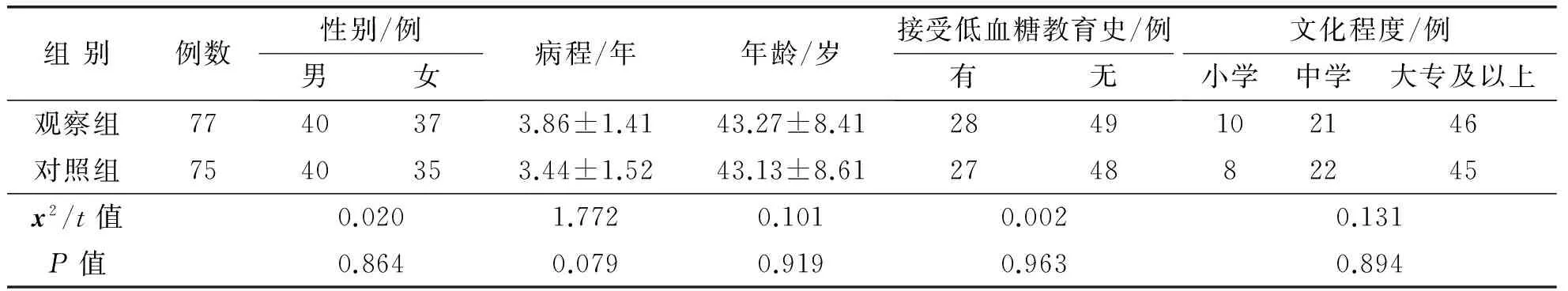
表1 兩組患者一般資料比較
1.2低血糖健康教育方法
1.2.1對照組采用常規低血糖風險與急救健康教育。組織患者參加低血糖知識教育2次,每次30 min,教育結束后,責任護士每天2次及出院前評估患者低血糖風險與自我救護知識掌握程度。糖尿病專科護士負責對出院后患者的臨床數據資料收集及糖尿病數據庫錄入,包括完成患者出院后3個月、6個月低血糖事件發生記錄及低血糖自我救護知識問卷資料收集,當發現在家曾有低血糖發生的患者,立即將信息轉給專科醫生做臨床決策,確保門診患者院外低血糖監控安全。
1.2.2觀察組在同對照組基礎上,采用自行設計的低血糖急救教育轉盤,結合15 g葡萄糖食物模型,采用互動式教育。
1.2.2.1低血糖急救教育轉盤的設計根據《2013版中國2型糖尿病防治指南》及查閱相關文獻,設計使用方便、直觀實用及不占空間的低血糖急救教育轉盤。取2張長方形硬卡紙,用圓規分別在2張紙中心位置上畫半徑7 cm、5 cm的同心圓。用量角器將2張同心圓分成4等份,每個扇形角度是90°。用剪刀剪去半徑為5 cm同心圓的1/4扇形,在剩余的3/4扇形上寫“低血糖誘因和預防”,內容包括:胰島素從小劑量開始逐漸增加,謹慎調整劑量;定時定量進餐;當運動量增加,運動前增加額外碳水化合物;避免酗酒和空腹飲酒;當反復發生低血糖,與醫生溝通調整治療方案;隨身備用15 g糖果及碳水化合物,一旦低血糖發生立即食用。將半徑為7 cm同心圓上的4等份分別標注紅、綠、黃、粉紅顏色。在紅、綠、黃、粉紅色的每個區域分別寫3項內容,低血糖分類、臨床表現及急救流程。紅色區域寫“嚴重低血糖”,是指血糖<2.8 mmol/L,常有意識障礙,需他人幫助立即送醫院;綠色區域寫“癥狀性低血糖”,是指血糖≤3.9 mmol/L且意識清醒,有低血糖癥狀如心悸、焦慮、出汗、饑餓感等;黃色區域寫“無癥狀性低血糖”,是指血糖≤3.9 mmol/L但無低血糖癥狀;粉紅色區域寫“可疑癥狀性低血糖”,是指有低血糖癥狀但沒有監測血糖。綠、黃、粉紅色3個區域急救流程均寫:患者發生低血糖立即口服15 g糖果及碳水化合物,每15 min監測血糖1次,如血糖仍≤3.9 mmol/L,再給予15 g糖果及碳水化合物口服,直至血糖≥3.9 mmol/L;紅色區域急救流程寫:立即送醫院,根據醫囑予50%葡萄糖液靜脈注射或胰高血糖素肌內注射,定時監測血糖,直至血糖≥3.9 mmol/L,意識恢復后至少監測血糖48 h以上。將2張(半徑7 cm、5 cm)同心圓正中心即所有直徑的交點打孔,重疊2張同心圓并穿一紐扣,確保轉盤轉動。
1.2.2.2教育方法低血糖急救教育轉盤應用:患者入院2 h內,由責任護士將急救教育轉盤發給患者,并要求患者隨身攜帶轉盤;同時,向患者展示15 g葡萄糖食物模型,譬如2顆水果糖或4~6塊餅干或含糖飲料100 ml等;現場培訓患者如何運用急救教育轉盤,包括如何轉動教育轉盤、低血糖常見誘因和預防、加入紅綠黃粉紅顏色區域提醒關注低血糖分類、臨床表現及急救方法。互動式教育:教育轉盤培訓后,責任護士每天10:00及16:00健康教育時間段及患者出院前1 d,使用急救教育轉盤評估患者低血糖知識掌握情況,當發現有錯誤行為,耐心與患者共同分析原因,并制訂改進措施確保其在住院期間養成正確低血糖預防及自救行為。
1.3評價方法
1.3.1低血糖事件根據《2013版中國2型糖尿病防治指南》將低血糖分為以下類型:嚴重低血糖,指血糖<2.8 mmol/L,常有意識障礙,可能沒有測定血糖,但有引起低血糖的誘因及神經系統的顯著變化,補充葡萄糖后神經癥狀得到明顯改善,需他人幫助立即送醫院;癥狀性低血糖,指血糖≤3.9 mmol/L且意識清醒,有低血糖癥狀如心悸、焦慮、出汗、饑餓感等;無癥狀性低血糖,指血糖≤3.9 mmol/L但無低血糖癥狀;可疑癥狀性低血糖,指有低血糖癥狀但沒有監測血糖。專科護士出院前指導患者回家后正確判斷上述4種類型的低血糖事件,直至其完全掌握;要求患者將出院后6個月內發生低血糖情況記錄在“低血糖事件表”上,當發生低血糖時及時到糖尿病護理門診接受護士隨訪教育,門診護士將該患者低血糖事件資料錄入糖尿病數據庫以便低血糖事件發生率統計(患者發生低血糖≥1次以1例計算)。
1.3.2低血糖自我救護知識根據《2013版中國2型糖尿病防治指南》,結合臨床特點,自行設計低血糖自我救護知識調查表,內容有4個項目共20道單項選擇題,包括立即口服15~20 g糖類食品、15 min后測量血糖、血糖在3.9 mmol/L以上, 但距下1次就餐時間在1 h以上再吃含淀粉食物、發生低血糖后分析原因避免低血糖再次發生等,每題分“是”“否”兩個選項,“是”5分,“否”0分,總分100 分,得分越高說明患者掌握情況越好。分別在干預前及出院后6個月對患者進行調查,評估患者低血糖自我救護知識掌握情況。
1.4統計學方法數據采用SPSS13.0統計軟件,計數資料分析采用x2檢驗,計量資料分析采用t檢驗。P<0.05為差異有統計學意義。
2 結 果
2.1兩組患者出院6個月內低血糖事件發生率比較見表2。
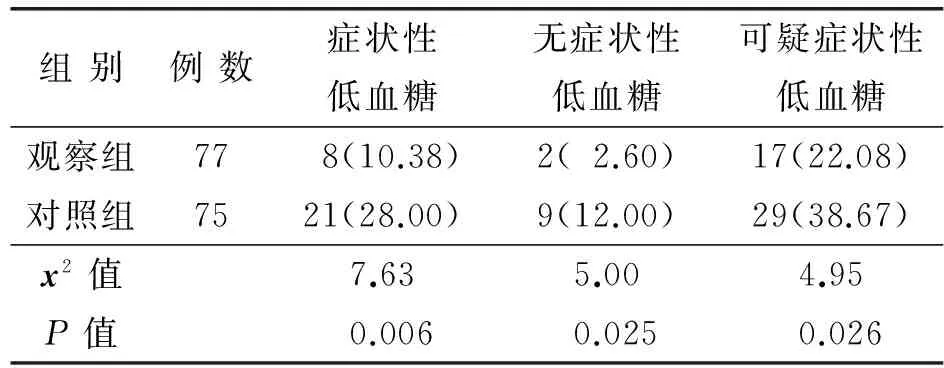
表2 兩組患者出院后6個月內低血糖事件發生率比較 例 (%)
2.2兩組患者干預前與出院后6個月低血糖自我救護知識得分比較見表3。
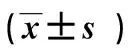
表3 兩組患者出院前及出院后6個月低血糖自我救護知識得分比較分
3 討 論
研究顯示[10],低血糖在短時間內對患者造成損害遠比高血糖嚴重。一次嚴重醫源性低血糖由此誘發心血管事件會抵消一生維持血糖在正常范圍所帶來益處。因此,低血糖管理是護理關注重點,低血糖管理重在教育,教會患者預防和自救方法,能最大程度降低低血糖給患者帶來的危害。目前,臨床上常采用常規低血糖風險與急救健康教育,由于教育方式單一,以填鴨式教育、理論教育灌輸為主,缺乏針對性,患者不易記住教育內容,導致教育效果不佳。為彌補上述教育不足,自行設計低血糖急救教育轉盤,護士通過轉動該轉盤與15 g葡萄糖食物模型結合教育,短時間內患者能掌握低血糖預防與急救方法,提高了護士教育效率;患者回家后將轉盤隨身攜帶,記不清楚時再次看轉盤,也能準確快速識別低血糖分類、臨床表現、急救方法等,比如,患者能精準掌握含15 g葡萄糖量的不同食物種類,回家后主動自購血糖儀,當出現饑餓感、乏力、手抖、心慌、出冷汗的低血糖表現時,做好低血糖自我急救處理,事后自我分析低血糖發生與飲食過度控制、運動過量、降糖藥物自行調整是否相關,預防再次發生低血糖。這提示通過教育轉盤能讓患者快速掌握紅、綠、黃、粉紅顏色區域知識,使其在家經常對照教育轉盤內容回顧當月有無低血糖事件發生,起到自我監督的作用。本研究在隨訪過程中發現,患者在醫院低血糖預防及自救知識掌握較好,回家后因與教育時間相隔較長而遺忘,出現血糖自我管理不良等問題,護士積極協助尋找解決問題策略,每次隨訪時加強溝通,讓其攜帶急救教育轉盤并實施賞識教育,使不同文化水平患者都能自發地采取行動,如對照轉盤教育患者出現低血糖及時復診、在家加強血糖監測頻率、進餐定時定量、運動不過度、飲酒后及時進食、外出隨身攜帶糖果餅干等,改變了患者既往“要我學”狀態,做到“我要學”,產生對低血糖知識學習興趣,再次鞏固低血糖知識,更加主動關注低血糖表現及急救,避免在家低血糖事件發生,最大程度降低低血糖危害。表2顯示,出院后6個月內,觀察組患者的癥狀性、無癥狀性及可疑癥狀性低血糖的發生率均低于對照組,差異具有統計學意義(P<0.05);表3顯示,出院后6個月,兩組低血糖自我救護知識得分均較干預前提高,但觀察組更為顯著,兩組比較差異具有統計學意義(P<0.01)。
[1] Funnell MM,Brown TL,Childs BP,et a1.National Standards for diabetes serf-management education[J].Diabetes Care,2011,34(1):89-96.
[2] American Diabetes Association,Bantle JP,Wylie—Rosett J,et a1.Nutritio recommendations and interventions for diabetes:a position statement of the American Diabetes Association[J].Diabetes Care,2008,31(1):61-78.
[3] Smith WD,Winterstein AG,Johns T,et a1.Causes of hyper—glycemia and hypoglycemia in adult inpatients[J].Am J Health Syst Pbarm,2005,62(7):714-719.
[4] Cryer PE .The barrier of hyp oglycemia in diabetes[J].Diabetes,2008,57:3169—3176.
[5] 中華醫學會糖尿病學分會.中國2型糖尿病防治指南(2013年版)[J].中國糖尿病雜志,2014,88(8):26-89.
[6] 孫般若,李昱艽,肖靖,等.老年糖尿病患者低血糖情況分析[J].中國醫藥導報,2011,8(14):147-149.
[7] 賴美錚,譚惠儀,王娟.糖尿病聯絡護士對提高非糖尿病科護士規范處理低血糖的作用[J].護理與康復,2015,14(7):678-680.
[8] 樓娟亞,陸殉靚,張哲.糖尿病患者動態血糖監測低血糖及危險因素評估[J].護理與康復,2014,13(10):933-936.
[9] American Diabetes Association.Diagnosis and classification of diabetes mellitus[J].Diabetes Care,2004(27):5-10.
[10] 中華醫學會糖尿病分會.中國2型糖尿病防治指南(2010年版)[M].北京:北京大學醫學出版社,2010:38-40.
呂仲蘭(1976-),女,本科,副主任護師,護理部副主任.
2016-06-15
R494
A
1671-9875(2016)10-0991-03
2014年浙江省醫藥衛生一般研究計劃,編號:2014KYB293

